MSCT及MRI对小关节病变下慢性脊柱疼痛的临床应用价值研究
刘璐,蒋高民
吉林医药学院附属医院放射科,吉林吉林 132013
慢性脊柱源性疼痛(Chronic Spinal Pain,CSP)是由各种脊柱病变引发的头颈部、四肢、胸背部、腰骶部疼痛的临床上常见的一种疾病[1],是临床医学、运动医学、康复医学领域最常见的症状。随着CT、MRI检查应用的普及,CSP的病因研究从骨质结构的改变扩展到椎间盘等结构,而MSCT和高场强MRI的应用使椎小关节的结构显示更加清晰,椎小关节病变越来越得到人们的关注。有相关研究表明[2],各种病因引起的椎小关节病变最终可以引起CSP的发生。还有研究发现[3-4],有大约一半的CSP患者的症状源于小关节病变,进一步证实了小关节病变是引起CSP的重要原因。MSCT和MRI在脊柱疾病的诊断中具有重要价值,但对于椎小关节病变引起的CSP的扫描方法尚无统一标准,对于MSCT和MRI多个序列的对于CSP的诊断价值尚无特别系统的研究。该文收集该院2015年8月—2017年8月135例腰椎小关节病变的MSCT和MRI(包括T2WI序列和STIR序列)影像学表现,探究多种影像学方法对于CSP的诊断价值,并指导临床治疗和预后,现报道如下。
1 资料与方法
1.1 一般资料
收集该院符合慢性脊柱疼痛诊断标准的病例135例,并进行MSCT及MRI检查,所有患者均知晓该次研究内容,并签署知情同意书。男性患者81例,女性患者54例;年龄23~88岁,平均年龄50岁,病程4 d~17年。CSP的诊断标准:以腰骶部疼痛就诊的患者,其影像学表现、临床体征及治疗情况均支持椎小关节病变诊断,并且排除其他可能疾病:结核、强直性脊柱炎、创伤及肿瘤等。
1.2 检查方法
1.2.1 MSCT检查方法 采用德国西门子公司生产的128层螺旋CT;管电压120 kV,层厚5.0 mm,扫描野320 mm×320 mm,矩阵 512×512,扫描范围根据患者临床症状选择相应扫描范围,获得原始数据经MMWP工作站进行轴位、矢状位及小关节多平面重建及小关节曲面重建,重建图像层厚1.25 mm。
1.2.2 MRI检查方法 采用美国GE Signa HDxt 1.5T磁共振;脊柱专用线圈,先行MR常规序列扫描,包括矢状位 T1WI、T2WI,轴位 T2WI,再进行脂肪抑制序列扫描 STIR;T1WI(TR 400 ms,TE 13 ms),T2WI(TR 2640 ms,TE 120 ms),STIR(TR 3200 ms,TE 55ms,TI 150 ms),矢状位层厚 3 mm,层距 1 mm,矩阵 320×256,扫描野240 mm×240 mm,平均采样次数2次;轴位T2WI(TR 5040 ms,TE 120ms),扫描时每一椎间盘扫描 3层,层厚 4 mm,层距 1 mm,矩阵 320×224,扫描野200 mm×200 mm,平均采样次数2次。
1.3 统计方法
该研究使用PSS 17.0统计学软件进行统计学分析,采用行×列表 χ2检验比较 MSCT、常规MRI及MRI脂肪抑制序列影像学征象的检出率,P<0.05为差异有统计学意义。
2 结果
2.1 CT、MRI及MRI脂肪抑制序列检查结果比较
不同部位的病变检查结果见表1,其中L4-L5节段病变最多,L5-S1节段其次,L3-L4节段最少。在滑膜炎性改变、关节面软骨退变的检出方面,3者差异有统计学意义(P<0.05),其中CT的检出率明显低于常规MRI及STIR序列。在骨质退变方面以及真空征和其他伴发征象的检出方面,3者差异有统计学意义(P<0.05),其中CT的检出率高于常规MRI及STIR序列。在骨质增生的检出方面,三者差异无统计学意义(P=0.075),但 CT较 STIR序列检出率稍高(P=0.023)。STIR序列对于滑膜炎性改变的检出率较常规MRI稍高(P=0.021),而在其他方面二者差异无统计学意义。具体检查结果及比较分析见表2。
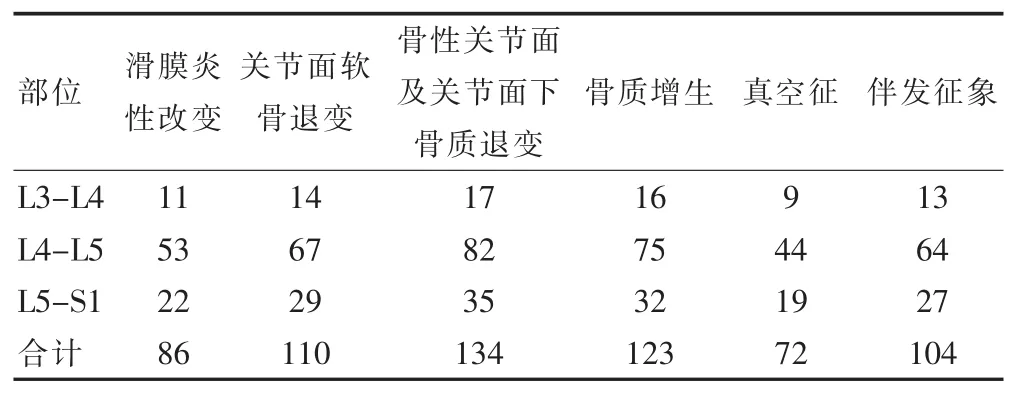
表1 椎小关节病变的检查结果及检出部位
2.2 影像学比较
在病变早期,多表现为关节囊增厚、关节腔积液及周围软组织水肿,对于上述表现,CT影像显示效果不佳,而MRI则可观察到关节囊、关节腔的变化,其中STIR序列更加明显。随着疾病向中、晚期发展,表现为关节面软骨变薄、坑洼,软骨面不光整,后期则可表现为关节软骨面缺损,这些征象MRI显示较好,而随着病程的进展,CT对于上述影像学征象的显示逐渐清晰。在骨质增生检出中,CT和MRI均可清晰观察到患者椎小关节骨质增生、关节突体积增大、继发的椎间孔及侧隐窝变窄等情况。在真空征检查中,通过CT图像可清晰观察到患者关节腔出现低密度不规则、条状或者弧形状的阴影部分,从而判断出真空情况。在伴发征象检查中,CT、MRI均可观察到患者的椎小关出现脱位或者半脱位、关节囊及黄韧带存在不同程度的钙化等现象,且CT的表现更为明显。
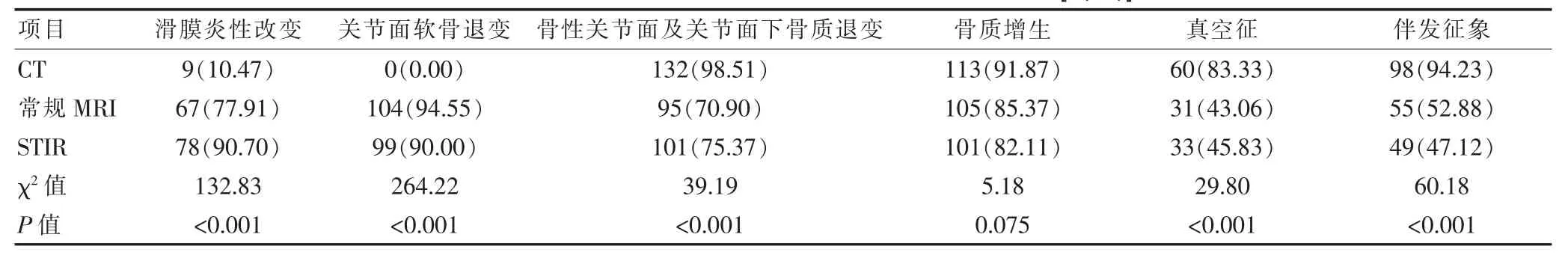
表2 椎小关节病变的 CT、常规 MRI及STIR检出率比较[n(%)]
3 讨论
CSP一般认为与年龄、退变和骨质疏松相关[5],中老年人常见,与该研究的平均发病年龄基本一致,但需要指出的是该研究的患者最小年龄为23岁,还有不少年轻患者,他们出现CSP可能与不良生活习惯有关,这就提示我们发病年龄不再是诊断CSP的重要指征,而临床上如果高度怀疑本病,同过各种检查方法判断病程分期和指导治疗就显得尤为关键。该研究发病部位以L4-L5节段最多,占61.63%,L5-S1节段次之,占25.58%,L3-L4节段最少,占12.79%,这与薛红强等人[6]的60.35%占比相符,可以说明椎小关节病变在L4-L5节段发病率最高。
MSCT检查具有很高的密度分辨力和不错的空间分辨力,并且可以利用工作站进行多种图像后处理,尤其是多平面重建技术可以显示椎小关节解剖关系,可从多角度对椎小关节病变进行观察[7],更加方便直观。该研究结果显示,MSCT对于真空征、伴发征象及骨性关节面退变的检出率分别为83.33%、94.23%和98.51%,要明显优于MRI的45.83%、52.88%和75.37%(P<0.001),在椎小关节退变的检出率方面与冀旭[7]的研究结果94.83%相符,这说明MSCT对于腰椎小关节退变有很高的临床应用价值。对于骨质增生检出,MSCT的91.87%与MRI的85.37%比较没有明显优势(P=0.075)。对于滑膜病变的检出率为10.47%,明显弱于MRI的 90.70%(P<0.001),而 CT对于软骨结构显示欠佳,检出率为零。MSCT可以很好的显示椎小关节骨性关节面的破坏和关节面下改变,以及评估椎小关节的对位关系,MSCT还可以利用图像后处理软件精确测量继发的椎间孔及侧隐窝的狭窄程度,通过CT值的变化可提示关节腔积气、积液、关节囊钙化及黄韧带钙化等肉眼难以观察的密度改变,有利于医生对患者的具体分型做出更为精确的判断,这与以往一些研究结果基本相符[8-9]。
MRI具有多参数成像、多方位成像、无电离辐射及软组织分辨力高等优点,随着高性能线圈的应用及成像技术提高,其原有的很多优点得以放大,而相对劣势的空间分辨力也得到提升,对于诸如椎小关节的这类细微结构的解剖形态可以很好的显示[10],使得MRI在显示椎小关节增生病变及继发的椎间孔和侧隐窝狭窄方面也有很高价值。MRI具备优秀的软组织分辨力,对于关节软骨破坏程度的评估及神经根显示、受压程度的评估非常出色。水分子的T2弛豫时间很长,几乎是正常组织的20倍,病变组织一般含水量会增加,在T2WI显示效果好,但T2WI序列上病变的高信号容易与脂肪组织的高信号混淆,而利用STIR序列去除脂肪组织高信号的干扰,使非常少量的炎性渗出液体在脂肪抑制序列图像上呈明显高信号,可以清晰的显示出来。该研究显示,MRI对于关节软骨和滑膜病变检出率为94.55%和77.91%明显高于MSCT(P<0.001),STIR序列在滑膜炎性病变的检出率为90.70%较常规MRI有优势 (P=0.021),而在其他方面,二者差异无统计学意义(P>0.05),这与王伟军等人[11]的研究结果一致。有报道称,常规MRI对腰椎骨质增生赘生物及炎症敏感性很高,而应用脂肪抑制序列,MRI观察炎性改变方面较CT具有更高的特异性[12]。因此,常规MRI结合脂肪抑制序列对椎小关节退变早期,炎症渗出引起的滑膜增厚、关节腔积液、关节周围软组织水肿及滑膜囊疝等评价,具有不可替代的作用。
总之,CSP的病因已经不再局限于椎间盘的病变,而是扩展到椎小关节的病变研究,作为医生一定要提高对CSP的认识,合理地选择和组合影像学检查方法,不但可以提高椎小关节退变的早期检出率,还可节约医疗资源和减轻患者经济负担。该研究表明CT、MRI及STIR序列在CSP患者的椎小关节相应病变的诊断中均有很高应用价值。对于临床高度怀疑CSP的年轻患者或病程时间较短的,建议首选常规MRI并加扫矢状位STIR序列;对于中老年患者、病程持续时间长或需要手术的患者,建议首选MSCT平扫加多平面重建检查。
[1]郭雪娇,彭志友,冯智英.脊椎小关节介入治疗在慢性脊柱源性疼痛应用进展[J].中国疼痛医学杂志,2016,22(11):801-805.
[2]Bogduk N.Degenerative joint disease of the spine[J].Radiologic clinics of North America,2012,50(4):613-628.
[3]Suri P,Hunter DJ,Rainville J,et al.Presence and extent of severe facet joint osteoarthritis are associated with back pain in older adults[J].Osteoarthritis Cartilage,2013,21(9):199-206.
[4]Goode AP,Carey TS,Jordan JM.Low back pain and lumbar spine Osteoarthritis:how are they related[J].Curr Rheumatol Rep,2013,15(2):305.
[5]周利华,刘松,王慧明,等.骨质疏松症与腰椎小关节病的相关性[J].实用医学杂志,2015,31(2):244-246.
[6]薛红强,姚福东,乔正梅,等.腰椎小关节退变影像诊断技术的对照分析 [J].中国临床医学影像杂志,2014,25(7):497-499.
[7]冀旭.腰椎小关节退变的临床 CT诊断研究[J].中国卫生标准管理,2017,8(10):126-127.
[8]王庆.腰椎小关节综合征的MSCT诊断价值[J].山东医学高等专科学校学报,2016,38(3):177-179.
[9]董宇,赵云超,李杰,等.螺旋 CT(16层)对腰椎小关节骨性关节炎的诊断价值探讨[J].影像研究与医学应用,2017,1(8):178-179.
[10]Saleem S,Aslam HM,Rehmani MA,et al.Lumbar disc degener-ative disease:disc degeneration symptoms and magnetic resonance image findings[J].Asian Spine J,2013,7(4):322-334.
[11]王伟军,霍敏华,张雷,等.MRI脂肪抑制序列在早期诊断腰椎小关节退变中的价值[J].临床和实验医学杂志,2017,16(2):170-172.
[12]Maus T.Imaging the back pain patient[J].Phys Med Reha bil Clin N Am,2010,21(4):725-766.

