腹腔镜腹膜外与腹膜内结肠造口在Miles术中的临床对照研究*
王 攀 ,周程继 ,喻 晶 ,刘建军 ,魏寿江 ,王崇树 △(.川北医学院附属医院胃肠外科,四川南充637000;2.医学影像四川省重点实验室,四川南充637000)
近年来,随着腹腔镜技术的不断发展,腹腔镜经腹会阴联合切除术(Miles术)已成为大多数医院治疗低位直肠癌及肛管癌的常规手术方式,但术后患者不可避免地须行永久性结肠造口[1]。以往临床常采用腹膜内隆起型造口方法,但该造口方法并发症发生率很高,常见并发症有造口感染、造口狭窄、造口旁疝等;而造口感染可能进一步导致造口回缩、造口缺血及坏死等[2-3]。目前,较少有腹腔镜Miles术腹膜外隧道式结肠造口的相关文献报道。本研究对川北医学院附属医院胃肠外科收治的98例行Miles术腹膜外隧道式结肠造口和腹膜内结肠造口患者的临床资料进行了回顾性分析,结果发现,腹腔镜腹膜外隧道式结肠造口可减少结肠造口并发症的发生及节约手术时间,现报道如下。
1 资料与方法
1.1 一般资料 收集2014年9月至2017年5月川北医学院附属医院胃肠外科收治的98例低位直肠癌及肛管癌患者的临床资料,其中男53例,女45例;年龄35~78 岁,平均(59.2±11.1)岁;常规行腹腔镜腹膜内乙状结肠造口51例(腹膜内造口组),行腹膜外隧道式结肠造口47例(腹膜外造口组)。两组患者年龄、性别、体重指数(BMI)、肿瘤分期等一般资料比较,差异均无统计学意义(P>0.05)。见表 1。
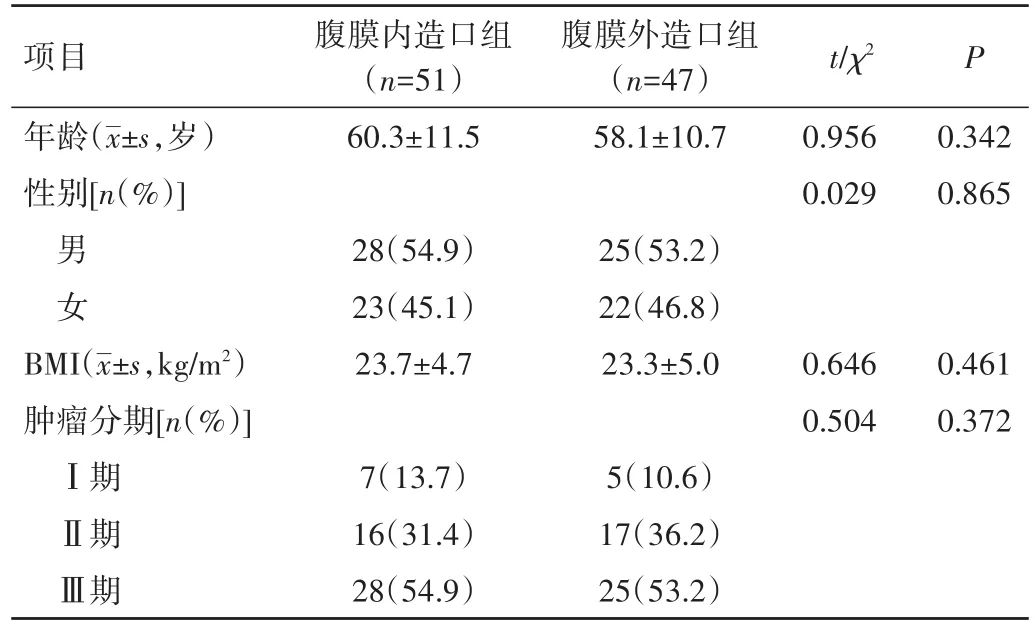
表1 两组患者一般资料比较
1.2 方法
1.2.1 手术方法 患者取截石位,取脐部1.0 cm作为置镜观察孔,另取平脐双侧腹直肌外各一个0.5 cm、左麦氏点一个0.5 cm为副操作孔,取右麦氏点一个1.0 cm为主操作孔,术者位于患者右侧。两组患者均按直肠癌全系膜切除原则,左下腹壁确定造口位置,腹膜内结肠造口按常规方法进行。
1.2.2 腹膜外造口方法 腹腔镜下离断乙状结肠远段及直肠癌/肛管癌后游离部分降结肠,腹腔镜下游离电刀切开侧腹膜作为容纳结肠的隧道内口,左下腹壁结肠预造口处做一直径2.5 cm的圆形切口,并切除该处皮肤及皮下组织,向下分离切开腹直肌前鞘后,钝性分离腹直肌;对腹壁肌肉强劲者须离断部分腹直肌,以免肌肉收缩压迫肠管[4]。分离直至腹膜外间隙,然后用有齿血管钳钳钝性分离、扩大腹膜外间隙至侧腹膜隧道内口,近端乙状结肠自隧道中拖出,高出皮肤3.0~4.0 cm,外翻缝合肠壁与皮肤,腹腔镜下乙状结肠与侧腹膜间断缝合2~3针,以免造口脱出。
1.2.3 观察指标 比较两组患者造口水肿、缺血、回缩及感染情况等,并对造口时间进行观察。
1.2.4 随访 术后门诊及电话进行随访患者造口情况,两组患者均术后门诊随访3~24个月。
1.3 统计学处理 应用SPSS19.0统计软件进行数据分析,计量资料以±s表示,采用两样本独立t检验;计数资料以率或构成比表示,采用χ2检验或Fisher确切概率法,P<0.05为差异有统计学意义。
2 结 果
两组患者造口水肿、缺血、回缩发生率比较,差异均无统计学意义(P>0.05),但造口脱垂、感染、旁疝发生率及造口时间比较,差异均有统计学意义(P<0.05);腹膜内造口组患者中因造口严重感染导致造口回缩2例,均经换药保守治疗成功,造口完全脱入腹腔导致严重腹膜炎而再次行手术治疗1例。见表2。
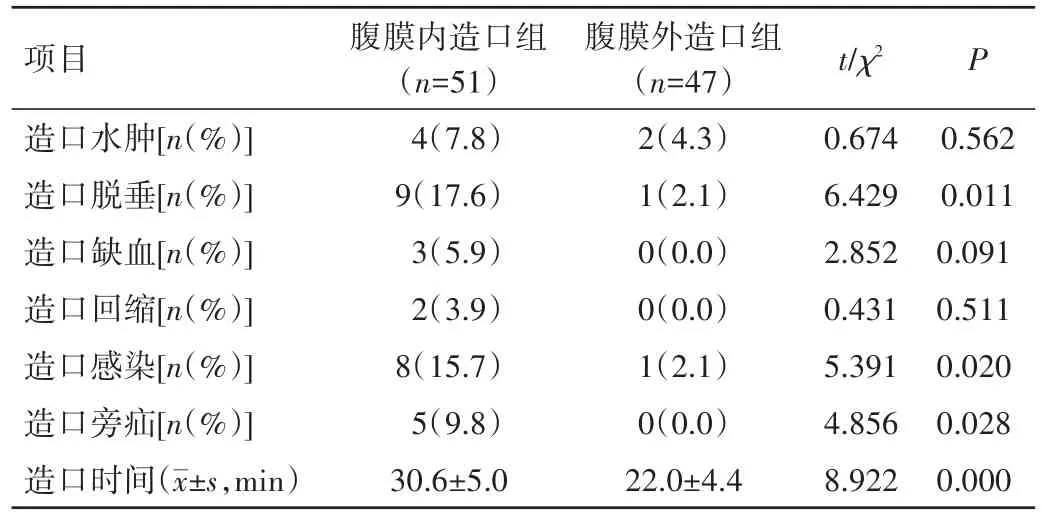
表2 两组患者造口并发症发生情况及造口时间比较
3 讨 论
结肠造口术是外科最常施行的手术之一,往往是挽救、延续患者生命和改善患者生活质量的重要手段。据统计,我国每年新增加永久性肠造口患者约10万人,目前,我国累积造口患者约100万人。
对大多数外科医生而言,结肠造口是一个小手术,在临床上往往未引起足够的重视,但结肠造口手术尤其是急诊手术,由于肠管水肿及肠道准备欠充分,可能会发生较多并发症,如造口坏死、感染、旁疝、回缩等[2]。据文献报道,肠造口并发症发生率为11.0%~60.0%,发生肠造口并发症会对患者生理和心理造成严重的负担,甚至有需再次手术的可能[5]。
既往结肠造口往往在开放条件下进行,采用腹膜内结肠造口。而近年来由于腹腔镜技术的发展,腹腔镜已广泛用于肿瘤的治疗,也有部分研究采用腹腔镜下行结肠造口,但腹腔镜腹膜外隧道式结肠造口的文献报道较少。本研究观察了腹膜外隧道式结肠造口和腹膜内结肠造口患者造口近期并发症发生情况,结果发现,两组患者造口水肿、缺血、回缩发生率比较,差异均无统计学意义(P>0.05),但腹腔镜腹膜外隧道式结肠造口后患者造口脱垂、感染、旁疝发生率均明显降低,差异均有统计学意义(P<0.05)。
造口感染是最常见并发症之一,而造口感染往往会导致造口回缩、出血、脱垂等并发症,因此,防治造口感染尤为重要。既往结肠造口往往常规行腹膜内隆起型造口,该术式可能与手术操作中术者反复与肠管间接触,造口感染发生率较高有关。而近年来采用腹腔镜腹膜外隧道式结肠造口可大大降低Miles术后结肠造口并发症发生率,如造口旁疝、回缩等[6-8]。
造口感染愈合后形成瘢痕,若不加以扩肛,可能导致造口狭窄[9-10]。也有部分患者感染扩散,还可导致造口自腹壁脱落入腹腔内,导致粪性腹膜炎、感染中毒性休克等,甚至有危及患者生命安全的可能。对如何降低造口感染发生率,作者认为,由于腹腔镜腹膜外隧道式结肠造口首先建立了容纳充分肠管的腹膜外隧道,且腹膜外组织较为疏松,较少因为造口太小对肠管及系膜血管的卡压导致的造口狭窄和缺血,而造口的缺血、坏死可造成肠管与腹壁的分离,而可导致造口回缩和严重感染[11]。由于肠造口手术为污染性手术,而该手术方式腹膜外隧道建立后将肠管直接从隧道内拖出,仅在腹壁皮肤表面才打开肠腔,从而大大地减少了与肠管间的反复接触性操作,降低了发生感染的可能;另外,该术式在皮下及腹膜外无需对肠管及系膜进行缝合,因此,基本无线结等异物的存在,可进一步降低感染发生率[12]。
造口脱垂的发生可能往往与预留造口肠段过长或造口固定不确切有关。作者认为,腹壁外结肠管长度须适宜,一般高出皮面3.0~4.0 cm即可,外翻缝合后使造口肠管高出皮肤表面1.0~2.0 cm即可,同时,在腹腔镜下乙状结肠与侧腹膜隧道内口间断缝合2~3针,此外,由于腹膜外造口方式肠管与狭长的隧道充分融合生长,组织愈合固定确切,这样可大大减少造口脱垂的发生[13]。本研究还观察到,腹膜外隧道式结肠造口可明显降低造口旁疝发生率,其发生的原因可能与腹腔内结肠造口周围肌肉缺损太大有关,而腹膜外造口方式由于造口周围均为强劲的腹壁肌肉所覆盖,术中不会离断腹壁肌肉,仅对部分腹壁肌肉强劲的患者离断部分腹直肌,因此,一般不会发生造口旁疝,一项meta分析亦得出了类似的结论[14]。此外,腹腔镜腹膜外隧道式结肠造口可大大降低造口的手术工作量,节约了造口时间,本研究腹膜外造口组患者平均造口时间为(22.0±4.4)min,腹膜内造口组患者为(30.6±5.0)min,两组患者造口时间比较,差异有统计学意义(P<0.05)。可能因为腹膜内造口方式首先须逐层切开皮肤、前鞘及腹膜后,再分层缝合肠管与上述3层,而腹膜外结肠造口建立腹膜外隧道后仅需缝合肠管与皮肤,从而大大节约了手术时间,其他研究也得出了类似结论[15]。本研究也观察到,腹腔镜腹膜外结肠造口并不增高患者造口水肿、缺血及回缩等近期并发症发生率,两组患者造口水肿、缺血、回缩等近期并发症发生率比较,差异均无统计学意义(P>0.05),表明其为一种较安全的手术方式。
综上所述,腹腔镜腹膜外隧道式结肠造口方法操作较简单、安全,手术并发症发生率低,且造口脱垂、感染、旁疝发生率明显低于腹膜内造口,同时,由于技术操作的熟练,可节约造口时间,从而可明显降低患者住院时间和住院费用,减轻造口患者的痛苦。当然,对其远期并发症尚有待于进一步随访和观察。
[1]TAN KK,CHONG CS,TSANG CB,et al.Outcomes following surgery for distal rectal cancers:a comparison between laparoscopic and open abdomino-perineal resection[J].Med J Malaysia,2013,68(4):348-352.
[2]LIAN L,WU XR,HE XS,et al.Extraperitoneal vs.intraperitoneal route for permanent colostomy:a meta-analysis of 1,071 patients[J].Int J Colorectal Dis,2012,27(1):59-64.
[3]HAUTERS P,CARDIN JL,LEPERE M,et al.Prevention of parastomal hernia by intraperitoneal onlay mesh reinforcement at the time of stoma formation[J].Hernia,2012,16(6):655-660.
[4]HAMADA M,NISHIOKA Y,NISHIMURA T,et al.Laparoscopic permanent sigmoid stoma creation through the extraperitoneal route[J].Surg Laparosc Endosc Percutan Tech,2008,18(5):483-485.
[5]ASHBURN JH,STOCCHI L,KIRAN RP,et al.Consequences of anastomotic leak after restorative proctectomy for cancer:effect on long-term function and quality of life[J].Dis Colon Rectum,2013,56(3):275-280.
[6]NG ZQ,TAN P,THEOPHILUS M.Stapled mesh stomA reinforcement technique(SMART)in the prevention of parastomal hernia:a singlecentre experience[J].Hernia,2017,21(3):469-475.
[7]ITO E,KOSAKA M,KAWAGUCHI C,et al.Stomaplasty with pannicuectomy in an obese patient with stomal retraction:a case report[J].Int J Surg Case Rep,2016,28:9-14.
[8]HARILINGAM M,SEBASTIAN J,TWUM-BARIMA C,et al.Patient-related factors influence the risk of developing intestinal stoma complications in early post-operative period[J].ANZ J Surg,2017,87(10):E116-120.
[9]HEIYING J,YONGHONG D,XIAOFENG W,et al.A study of laparoscopic extraperitoneal sigmoid colostomy after abdomino-perineal resection for rectal cancer[J].Gastroenterol Rep(Oxf),2014,2(1):58-62.
[10]MINAEV SV,BYKOV NI,ISAEVA AV,et al.The complications of intestinal stoma in children[J].Khirurgiia(Mosk),2017(1):54-57.
[11]OLIPHANT R,CZERNIEWSKI A,ROBERTSON I,et al.The effect of adjuvant chemotherapy on Stoma-Related complications after surgery for colorectal cancer:a retrospective analysis[J].J Wound Ostomy Continence Nurs,2015,42(5):494-498.
[12]KOC U,KARAMAN K,GOMCELI I,et al.A retrospective analysis of factors affecting early stoma complications[J].Ostomy Wound Manage,2017,63(1):28-32.
[13]AGARWAL S,EHRLICH A.Stoma dermatitis:prevalent but often overlooked[J].Dermatitis,2010,21(3):138-147.
[14]WANG FB,PU YW,ZHONG FY,et al.Laparoscopic permanent sigmoid stoma creation through the extraperitoneal route versus transperitoneal route.A meta-analysis of stoma-related complications[J].Saudi Med J,2015,36(2):159-163.
[15]AKAMOTO S,NOGE S,UEMURA J,et al.Extraperitoneal colostomy in laparoscopic abdominoperineal resection using a laparoscopic retractor[J].Surg Today,2013,43(5):580-582.

