早期显微手术夹闭瘤颈治疗脑动脉瘤破裂出血的效果及预后分析
刘磊,周游
武汉科技大学附属天佑医院神经外科,湖北武汉 430000
脑动脉瘤破裂出血是一种神经外科常见的危重急症,不仅可能会对患者造成严重的神经功能损伤,甚至可能引起患者死亡,具有较高的危险性[1]。大脑中动脉瘤占所有颅内动脉瘤的18.2%~19.8%。可发生于大脑中动脉的主干 M1段(12%),主干的第一级分叉部(83%)第二级分叉部(3.1%)和周围支(2%)。随着显微外科的发展应用,采用显微手术,对于脑动脉瘤进行治疗,能够获得较为良好的效果[2]。但值得注意的是,就目前临床研究显示,是否应当在患者急性期进行手术治疗,是现代临床治疗研究的争议论点[3]。所以该次研究中,方便选择该院2016年9月—2017年10月间收治的脑动脉瘤破裂出血早期患者38例作为研究对象,探究将早期显微镜手术夹闭瘤颈应用于治疗脑动脉瘤破裂出血的效果,取得了一定成果,现报道如下。
1 资料与方法
1.1 一般资料
方便选择该院中收治的脑动脉瘤破裂出血早期患者38例作为研究对象,其中包括I级患者6例,II级患者14例,III级患者12例,IV级患者3例,V级患者3例,所有患者均为单个动脉瘤。所有患者临床上均表现为自发性蛛网膜下腔出血起病,所有患者均有不同程度的突发头痛、恶心、呕吐以及脑膜刺激征等临床症状,部分患者会出现一定的意识障碍。所有患者在入院后经急诊行全脑血管造影确诊为脑动脉瘤破裂。该研究所选病例均经过伦理委员会批准,所有患者对该次研究均知情,无自知力患者由家属签署知情同意书。
1.2 方法
所有患者在入院后发病早期(出血后72 h内)采用显微手术夹闭瘤颈作为治疗方案。在手术过程中,通过手术显微镜,对患者侧裂蛛网膜以及血管进行仔细分离,将患者脑底脑池打开,充分暴露Willis动脉环,将患者动脉瘤瘤颈分离后进行瘤颈夹闭手术。分离动脉瘤时如果破裂出血,可在主干上夹一个暂时性动脉夹,但应将动脉夹夹在大的豆纹动脉发出处的远侧,以保证基底节的供血。如果不得不夹在其近侧,则阻断时间必须很短,一般不应超过10 min,否则会使基底节缺血。术后如有意识障碍加重并出现局灶性神经症状,应立即进行CT扫描以排除颅内血肿,然后立即采取措施扩容、提高血压、稀释血液(3-H疗法)和降低颅内压力。扩容可输入全血、血浆、白蛋白和血浆代用品。提高血压可用多巴胺 10~50 μg/(kg·min)。 稀释血液可用低分子右旋糖苷。同时监测颅内压,如有增高可给以甘露醇2.5~5.0 g/(kg·d)。 所有患者在手术完成后复查脑血管造影,检验动脉夹闭是否完全。
1.3 评价标准
患者出院时通过格拉斯哥预后记分,将结果分为良好(4~5 分)、差(2~3 分)、死亡(1 分)。
2 结果
其中包括预后良好患者27例(71.05%),预后较差患者7例(18.42%),死亡患者4例(10.53%)。见表1。
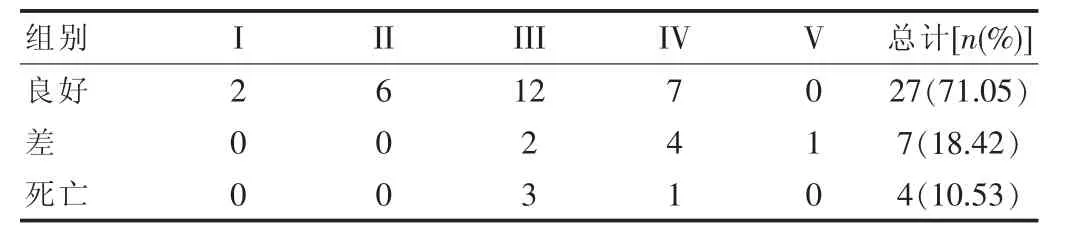
表1 所有患者出院时的GOS评分关系对比
3 讨论
脑中动脉主干段长约14~16 mm,从其外侧壁依次发出钩回动脉、颞极动脉和颞前动脉;内侧壁发出豆纹动脉,供应无名质、前联合的外侧部、壳核的大部、苍白球的外侧块、内囊和邻近的放射冠以及尾状核体和头部。在大脑中动脉的这些分支处均可发生动脉瘤,但最常见于主干的分叉部。发生于周围支者,多为感染、外伤或肿瘤所引起。大脑中动脉瘤的特点主要包括常合并脑内血肿;动脉瘤埋于额叶或颞叶内,分离时需充分打开外侧裂并分离到脑实质内,方能找到动脉瘤;常与载瘤动脉或豆纹动脉紧密粘连,分离困难[4]。
就目前来说,脑动脉瘤破裂手术的治疗时机是现代神经外科争论的主要问题之一。在传统的研究中显示[5],脑动脉瘤破裂出血后,如果对患者进行立即手术,则有可能对患者脑组织的损害进一步加重,严重时,甚至可能导致患者发生脑血肿和神经功能障碍,反而会导致患者预后变差。所以在传统医学认为,动脉瘤破裂早期手术具有较高的死亡率,一般需要待患者出血2周后,根据患者病情稳定状况再进行手术。但相关研究报道,脑动脉瘤初次出血后的2周内,大约有25%的再出血率,这就导致了患者的死亡率会增加40%左右。所以在临床研究中,有多数患者在等待手术的两周内,会因动脉瘤再次破裂出血,而完全丧失治疗机会,甚至发生死亡[6]。除此之外,由于在等待过程中,蛛网膜下腔积血难以完全消除,所以这就影响了多数患者的恢复,发生较为严重的脑血管痉挛,使患者的致残率和死亡率有所提高。正因如此,较多的研究人员认为,在脑动脉瘤破裂早期,就应当对患者进行显微手术,对动脉瘤进行夹闭,避免再出血的发生。
显微动脉瘤夹闭手术,一方面能够对破裂的动脉瘤进行夹闭,防止动脉瘤再次破裂出血,保证患者的基础生命安全;另一方面来说,在手术过程中,能够通过对患者蛛网膜下腔积雪进行清除,从而减少血液分泌产物,避免迟发性脑血管痉挛的发生,降低患者的死亡率和致残率。
在患者确诊为脑动脉瘤出血后,应当对其采用尼莫通注射液进行4 mL/h的持续微泵推注,这样可以有效防止患者发生脑血管痉挛。而患者采用麻醉时应用气管插管静脉复合麻醉,并且在患者手术过程中对动脉瘤进行分离时,可以适当将患者的收缩压降低至80~90 mmHg[7]。如果患者伴有脑室内出血,应当尽可能将患者的留置脑室外引流,合并脑内大血肿患者,则应当对患者的血肿进行部分清除,能够有效提高手术效果。手术过程中应当正确辨认大脑中动脉主支的分叉部。一般情况下,M1段外侧依次分出钩回动脉、颞极动脉和颞前动脉。这些动脉比大脑中动脉的主支(M2)都细,辨认较为容易。有时在M1段外侧发出一支粗大的颞总动脉,从这支动脉再发出颞极、颞前动脉和通常由M2段发出的颞中动脉与颞后动脉。如果不注意此点就会错认主干的分叉部,就会在此处难以找到动脉瘤瘤颈。
在手术过程中,应当尽可能轻柔并且精准的对动脉瘤流井进行解剖,准确的辨认动脉瘤周围的组织结构以及血管穿支,注意变异血管以及瘤壁薄弱部位的保护,尽可能避免对动脉瘤顶进行触及。这时也需要依赖显微镜对视野内容进行分析,由相关的专业医疗人员对其进行判断,在高倍放大镜的准确下,对动脉瘤以及载瘤动脉之间的交界线进行分析。在解剖时,应当将流景两侧解剖制,能够安放动脉瘤夹的程度。如果较为困难,则可以应用双极电凝对其进行瘤颈塑型,以保证瘤夹的安放正确。当载瘤动脉发生明显的动脉硬化,或有薄弱点时,则应当先应用临时阻断夹对载瘤动脉的近心端进行阻断,在对动脉瘤瘤颈进行夹闭。这项方案能够有效降低手术过程中动脉瘤破裂的发生率,提高手术的安全性。在该次研究结果中显示,其中包括预后良好患者27例(71.05%),预后较差患者7例(18.42%),死亡患者4例(10.53%)。其结果与相关文献报导基本相同,在张兴祥[8]的研究结果中显示,采用早期显微手术夹闭瘤颈手术应用于治疗脑动脉瘤破裂患者具有较好疗效,56例患者中预后良好者45例(80.36%),预后较差者8例(14.29%),死亡者3例(5.36%),死亡患者中根据HuntHess分级发现III级者1例、V级者1例、IV级者1例。其结果与该次研究结果基本类似;说明该次研究结果具有较高的可信度。所以在临床研究中认为,对蛛网膜下腔出血的患者进行及时的临床检查,确诊为动脉瘤破裂后,应当尽可能早的对其进行手术治疗,才能保证患者的治疗效果。
综上所述,将早期显微手术夹闭流井治疗方案应用于脑动脉瘤破裂出血的治疗中,能够取得较为满意的治疗效果,促进患者的预后恢复,具有较高的治愈率,值得推广使用。
[1]王志刚.破裂脑动脉瘤早期显微手术治疗疗效分析[J].中国保健营养,2017,27(3):5.
[2]朱军武,高永峰,周国胜,等.早期显微手术夹闭瘤颈治疗脑动脉瘤破裂出血的疗效分析[J].中国实用神经疾病杂志,2016,19(23):113-114.
[3]曹勇,郑慧军,范鲁鼎,等.早期显微手术夹闭瘤颈治疗脑动脉瘤破裂出血的方法及临床效果[J].中国继续医学教育,2015(6):17-18.
[4]王森岗,张珂,敬谢攀,等.早期显微手术夹闭瘤颈治疗脑动脉瘤破裂出血的疗效[J].中国实用神经疾病杂志,2015(2):19-20.
[5]白永连,王吉峰.探讨早期显微手术夹闭瘤颈治疗脑动脉瘤破裂出血的方法及临床效果[J].医学信息,2015(3):278.
[6]杨继文,窦长武,张占普,等.早期显微手术夹闭瘤颈治疗脑动脉瘤破裂出血[J].中西医结合心血管病电子杂志,2016,4(26):45.
[7]古军.早期显微手术夹闭瘤颈对脑动脉瘤破裂出血的意义探究[J].黑龙江医学,2017,41(2):118-119.
[8]张兴祥.早期显微手术夹闭瘤颈治疗脑动脉瘤破裂出血的疗效[J].中国继续医学教育,2016,8(24):105-106.

