探究体质量指数对鼻咽癌患者放疗摆位误差的影响
张 萍,虞维博,许 青,王孝深
复旦大学附属肿瘤医院放疗科,复旦大学上海医学院肿瘤学系,上海200032
鼻咽癌是东南亚、我国南方和东南沿海地区发病率最高的头颈部恶性肿瘤,放射治疗是鼻咽癌的主要治疗手段。20世纪鼻咽癌的放疗以常规二维技术为主,多采用面颈联合野+锁骨上切线野照射,尽管控制了肿瘤,但正常器官结构受到了不必要的照射,后遗症较多,如口干、张口困难、颞叶坏死及肌肉纤维化等,严重影响长期生存者的生活质量。调强放射治疗(intensitymodulated radiation therapy,IMRT)技术能明显提高肿瘤靶区的照射剂量,降低周围关键器官的剂量,从而提高肿瘤局控率,降低正常组织损伤。因此IMRT技术已经成为21世纪鼻咽癌首选的放疗技术[1]。实现IMRT优势的关键有两点:① 肿瘤靶体积的准确勾画与IMRT计划的精确设计;② 每次放疗时技术员摆位的精确性和重复性。在众多研究报道中,分次放疗的过程会引起理论参考位置与实际放疗位置不吻合,即产生摆位误差。摆位误差的影响因素较多,其中之一是由患者放疗过程中体质量下降导致体表轮廓改变,与头颈肩面罩的贴合性变差,体位自然随机波动无法固定引起的[2]。相关文献显示,体质量指数(body mass index,BMI)与该类患者放疗过程中的摆位误差密切相关。本研究随机选择复旦大学附属肿瘤医院放疗科收治的50例鼻咽癌患者为研究对象,探讨BMI对鼻咽癌患者摆位误差的影响。
1 资料和方法
1.1 临床资料选取
随机选取复旦大学附属肿瘤医院放疗科2017年1月—2017年6月接受根治性放射治疗的50例局部晚期鼻咽非角化癌患者为研究对象,患者年龄19~65岁,平均45.2±3.5岁,其中男性26例,女性24例,治疗前患者卡氏评分(Karnofsky performance status,KPS)≥80,患者放疗过程中均接受顺铂单药(75 mg/m2)每3周方案同期化疗。
1.2 方法
1.2.1 体位固定与图像采集
鼻咽癌患者平静呼吸,取舒适仰卧位,双腿伸直,双手自然放置身体两侧,睡C枕,头颈肩部采用面罩固定于特质平板上,均按照本科室放疗定位程序施行。面膜制定后让患者保持体位固定10 min以上,分别进行大孔径CT定位扫描,其扫描范围控制在双侧锁骨下方2 cm,扫描层厚为5 mm每层,各患者均采集CT扫描影像学图片70张,图像经传输至Pinnacle计划系统,在工作站建立患者基本临床信息及三维坐标系标记[3]。
1.2.2 靶区勾画
按照医院放疗科头颈组制定的鼻咽癌靶区勾画规范在CT图像上分别逐层勾画出鼻咽可见肿瘤体积、转移淋巴结、高危亚临床病灶及低危亚临床病灶,上述结构在三维空间上延伸3~5 mm形成相应的计划靶体积(planning target volume,PTV)。进一步勾画出相邻危及器官,如视神经、视交叉、脑干、脊髓、腮腺、内耳、眼球、喉及气管等。
1.2.3 治疗方案
临床医师勾画好靶区之后,告知物理师IMRT的设计要求,T1-2期原发灶为66.0 Gy分30次,T3-4期原发灶为70.4 Gy分32次,靶区的覆盖程度及正常器官的限量根据每个患者的肿瘤范围个体化调整。物理师根据要求制定IMRT计划,12个基本野放疗方案,经逆向设计系统自动定量放射子野数,再进行剂量体积直方图(dose volume histogram,DVH)评估方案,临床医师确认IMRT计划后,由物理师把所有相关的参数传输到加速器。放疗过程中给予同期化疗,化疗方案为顺铂单药,75 mg/m2分3 d静脉滴注,每21 d重复[4]。
1.2.4 实际摆位的图像获取
千伏级锥形束CT(cone beam CT,CBCT)扫描设备为Varian Rapidarc直线加速器5685,扫描参数:75.0 KV,200.0 mA,200.0 mS,40.0 mAS,扫描后得影像由OBI-Varian Medical systems处理。
1.2.5 摆位误差的测量
数据采集以放疗计划为基础,获取各项所需参数,通过仪器激光点的位置标记面膜参考区域的中心点,及时校准治疗位置,尽可能避免放射治疗位置的摆位误差,CBCT扫描结果与计划治疗区域进行详细比较[5],记录头脚位(head pin,LNG)、左右位(lateral,LAT)和背腹位(dorsoventral,VRT)3个方向的偏移距离。
1.2.6 检测BMI
BMI是目前国际医疗中检测机体脂肪分布和含量的最常用的高相关性指标,通过公式:BMI=体质量(kg)/身高(m2)来计算脂肪所占身体的比例,能直接衡量人体肥胖程度,中国卫生部颁布的肥胖标准为,BMI正常范围为18.5~24.0 kg/m2,24.0~27.0 kg/m2为超重,27.0~29.0 kg/m2为肥胖,>29.0 kg/m2为过度肥胖,<18.5 kg/m2为过轻。根据定位前患者基本信息的记录,计算出各患者的BMI,在放疗期间定期每周测量1次体质量,并嘱咐患者及家属将体质量尽量控制在计划范围内。
1.2.7 摆位误差的计算
具体计算方法按照Remeijer提出的系统误差和随机误差方案中5个相关公式来获得偏移数据。
1.3 统计学处理
偏移数据和BMI均输入SPSS 21.0软件进行统计处理,计量资料以x±s表示,采用t检验和Spearman相关系数分析患者的BMI与摆位误差的关系,P<0.05为差异有统计学意义。
2 结 果
2.1 患者体质量变化及LNG、LAT、VRT 3个方向摆位误差情况
患者在放疗前后分别进行体质量测量及CT扫描3个方向摆位距离,可见放疗前患者体质量平均明显高于放疗2周后的体质量,在放疗后体质量减轻时LNG、LAT、VRT 3个方向摆位误差比放疗前明显增大,差异有统计学意义(t=4.75、5.17、4.97和5.33,P<0.05,表1)。
2.2 各组CBCT扫描3个方向的系统误差和随机误差
经CBCT扫描靶区三维结构,获得3个方向的系统误差,LNG、LAT和VRT检测结果均值分别为2.6、2.0和3.2 mm,随机误差均值分别为2.9、2.0和3.8 mm(表2)。
2.3 按BMI分组后相关性探讨
按患者放疗后的BMI分成2组,以24 kg/m2为临界值,其中BMI≥24 kg/m2组在三维方向及水平面旋转摆位的系统误差分别为(2.80±0.35)、(2.30±0.17)和(3.90±0.42)mm,BMI<24 kg/m2组中系统误差分别为(2.3±0.12)、(1.9±0.22)和(3.0±0.67)mm,两组之间LNG、LAT和VRT指标比较差异均有统计学意义(P均<0.05),但经Spearman相关系数统计分析显示,BMI与LNG、LAT和VRT各指标无显著相关性(P均>0.05)。可见BMI≥24 kg/m2组患者的摆位误差较高;降低患者BMI会使三维摆位中心位置点向腹侧偏移和水平面逆向偏角度位移(表3)。
表1 放疗前后患者体质量变化及LNG、LAT、VRT 3个方向摆位误差比较Tab.1 Body weight change and positioning error at 3 directions of LNG, LAT and VRT(±s)
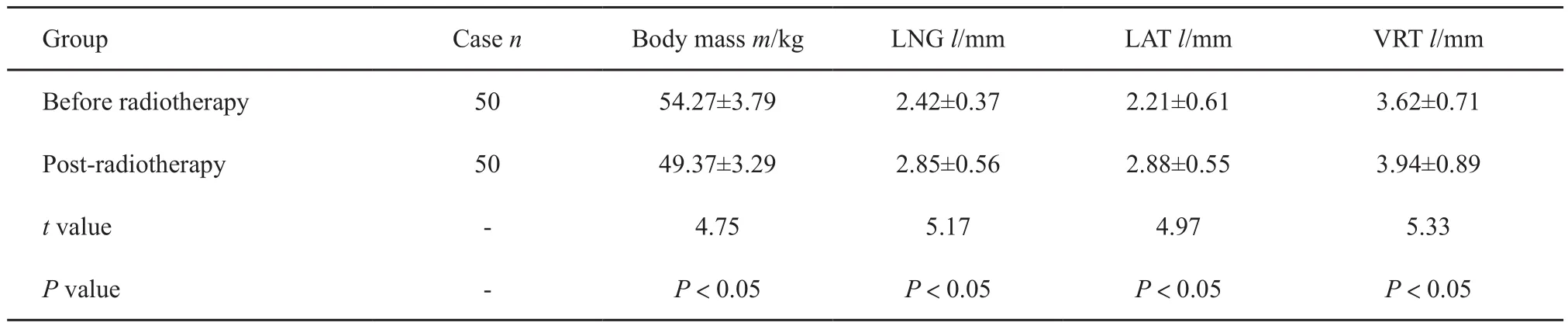
表1 放疗前后患者体质量变化及LNG、LAT、VRT 3个方向摆位误差比较Tab.1 Body weight change and positioning error at 3 directions of LNG, LAT and VRT(±s)
Group Case n Body mass m/kg LNG l/mm LAT l/mm VRT l/mm Before radiotherapy 50 54.27±3.79 2.42±0.37 2.21±0.61 3.62±0.71 Post-radiotherapy 50 49.37±3.29 2.85±0.56 2.88±0.55 3.94±0.89 t value - 4.75 5.17 4.97 5.33 P value - P<0.05 P<0.05 P<0.05 P<0.05

表2 50例患者3个方向的系统误差和随机误差均值比较Tab.2 Systematic error and random error mean of three directions in 50 patients
表3 BMI≥24 kg/m2组和BMI<24 kg/m2组的LNG、LAT、VRT三个方向摆位误差分析Tab.3 Analysis of setup error in BMI≥24 kg/m2 and BMI<24 kg/m2 groups at three directions of LNG, LAT and VRT(±s)
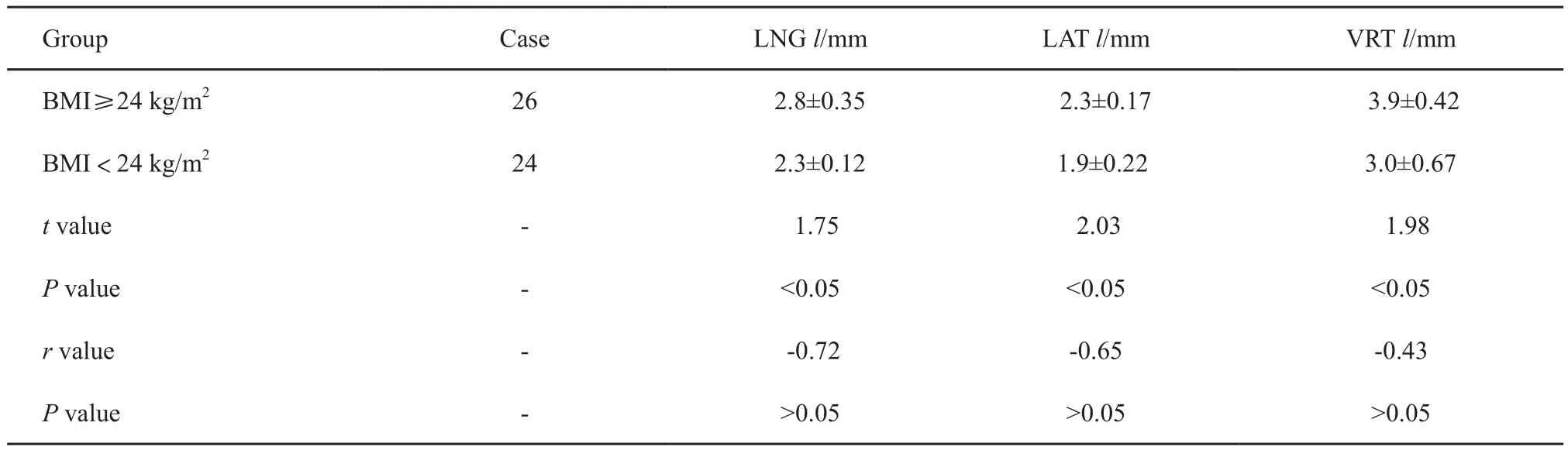
表3 BMI≥24 kg/m2组和BMI<24 kg/m2组的LNG、LAT、VRT三个方向摆位误差分析Tab.3 Analysis of setup error in BMI≥24 kg/m2 and BMI<24 kg/m2 groups at three directions of LNG, LAT and VRT(±s)
Group Case LNG l/mm LAT l/mm VRT l/mm BMI≥24 kg/m2 26 2.8±0.35 2.3±0.17 3.9±0.42 BMI<24 kg/m2 24 2.3±0.12 1.9±0.22 3.0±0.67 t value - 1.75 2.03 1.98 P value - <0.05 <0.05 <0.05 r value - -0.72 -0.65 -0.43 P value - >0.05 >0.05 >0.05
3 讨 论
要充分发挥IMRT技术治疗鼻咽癌的优势,对照射靶区和危及器官的准确定位与勾画、选择最佳体位及最佳剂量尤为关键,精准的体位固定和摆位是实施放疗计划的基础[6]。有研究表明,对靶区的照射剂量超过5%的误差范围时,易出现并发症,甚至使肿瘤组织恶化。通过CBCT扫描的影像学图片与模拟机膜体三维结构进行相互对比及在线验证,结合验证结果控制摆位误差,目前在临床上应用广泛。对鼻咽癌患者行放疗的摆位误差影响因素众多,有研究发现,在放疗过程中BMI与摆位误差密切相关,研究者通过CBCT扫描分析BMI与摆位误差的关系,可见体质量降低5 kg就会使面罩贴合率降低,进而增加摆位误差[7-8]。在临床监测BMI的变化具有一定价值。就此本研究针对在复旦大学附属肿瘤医院接受放疗的50例鼻咽癌患者,结合患者CBCT扫描资料图像相应的坐标差值与放疗前中后定期检测的BMI数值综合探讨了患者BMI与摆位误差的相关性。
患者接受放射治疗时会因医护人员摆位引起随机误差和仪器设备系统误差,最终使摆位误差广泛存在于放疗过程中。尽管设计IMRT计划时考虑到了摆位误差,相应的靶体积已经外放一定的边界,但外放的边界距离是否完全适用于每一个患者尚不清楚[9-10]。由于患者对放化疗反应方面的个体差异,放疗过程中营养摄入不足导致体质量下降的程度无法提前预知。放疗应该根据摆位误差调节放疗靶区的最佳剂量,使放疗效果更佳,因剂量过低导致肿瘤组织不能完全清除,残留病变组织,促使肿瘤复发;剂量过高导致病变组织超过耐受范围,易引发出血、坏死等后果。而鼻咽癌分段放疗所需时间较长,一般需要55 d左右,期间放疗的不良反应,加上疾病本身的发展耐受状况,会使体质量发生变化[11]。本研究显示,LNG、LAT、VRT 3个方向摆位误差中,系统误差小于随机误差,其中VRT方向的摆位误差最明显。每周测量体质量后根据公式计算患者的BMI,分为BMI≥24 kg/m2和BMI <24 kg/ m2两组,结合患者各个方向的摆位误差,两组之间LNG、LAT和VRT指标比较差异均有统计学意义,但经Spearman相关系数统计分析显示,BMI与LNG、LAT和VRT各指标无显著相关性,即患者的肥胖程度不影响放疗摆位误差。但在放疗后患者体质量明显较放疗前降低,体质量降低明显影响患者放疗的摆位误差。因此,BMI与鼻咽癌患者放疗的摆位误差没有相关性。但是部分研究指出,从体质量层面分析与摆位误差具有密切相关性,在单独考虑体质量因素的时候仍应关注因BMI和体脂含量变化所造成的其他影响,而摆位误差与放疗剂量分布、疗效有相关性[12]。为了达到鼻咽癌患者放疗计划的疗效,既要保证照射范围包括全部肿瘤组织,也要尽可能减少放疗对其他正常组织的照射损伤,通过CT影像资料确定三维放疗位置,明显提高靶区及危及区的剂量准确性,合理科学应用放疗技术,放疗后尽量注意调节患者的体质量变化,避免体质量下降,最大程度地减少摆位误差,使放疗效果达到最佳,这在临床上对放疗计划的制定和实施具有现实的指导作用[13-14]。
[1] 赖国静. CT模拟定位点的选择对鼻咽癌调强放疗患者摆位误差的影响[J]. 福建医药杂志, 2015, 37(1): 105-107.
[2] 石翔翔, 李 佳, 庞皓文, 等. 鼻咽癌调强放疗中的摆位误差分析及其与患者体质量指数的关系[J]. 泸州医学院学报, 2015, 38(2): 174-177.
[3] 王 鑫, 胡超苏, 应红梅, 等. 摆位系统误差对鼻咽癌放疗剂量分布的影响[J]. 中国癌症杂志, 2008, 18(8): 620-625.
[4] 陆 维, 许婷婷, 许 青, 等. 应用CBCT、EPID研究鼻咽癌2种体位固定方式摆位误差的比较分析[J]. 中国癌症杂志, 2014, 24(7): 535-539.
[5] 郁欢欢. 摆位误差和患者体质量指数在鼻咽癌调强放疗中的相关性[J]. 临床医学研究与实践, 2016, 11(3): 29-30.
[6] 李 博. CTVision系统在鼻咽癌精确放射治疗中摆位误差的研究[D].桂林医学院,2015.
[7] 王 鑫, 胡超苏, 应红梅, 等. 鼻咽癌适形放射治疗中的摆位误差分析[J]. 中国癌症杂志, 2006, 16(4): 272-276.
[8] 林刘文, 高丽娟, 黄群峰, 等. 鼻咽癌调强放疗摆位误差大小和变化趋势监测[J]. 肿瘤学杂志, 2012, 18(1): 6-9.
[9] 石翔翔, 李 佳, 庞皓文, 等. 鼻咽癌调强放疗中的摆位误差分析及其与患者体质量指数的关系[J]. 泸州医学院学报, 2015, 38(2): 174-177.
[10] 程金建, 杨 华, 陆合明, 等. 鼻咽癌患者调强放疗过程中体质量变化及影响因素分析[J]. 肿瘤防治研究, 2013, 40(8):767-771.
[11] 潘才住. 应用电子射野影像系统实时纠正鼻咽癌调强放疗摆位误差的研究[D]. 福建医科大学, 2007.
[12] 高颖川. 鼻咽癌调强放疗初步研究[D].广西医科大学,2012.
[13] 张淑慧, 杨敬贤, 贾 飞, 等. 肿瘤立体定向放射治疗摆位误差分析与质量控制[J]. 中国医学物理学杂志, 2013, 30(2):3988-3991.
[14] 蒋 琳. 应用OBI系统分析体部肿瘤调强放疗摆位误差的研究[D]. 重庆医科大学, 2010.

