双入路法在腹腔镜下游离结肠脾曲的直肠癌保肛术中的应用
陈启 黄平, 孔连宝 吴作友 倪春华 戴青松 张伟伟 周备胜 栾海飞宋军
1991年Jacobs等[1]完成了世界首例腹腔镜右半结肠切除术,从此腹腔镜技术逐渐被运用到结直肠良恶性疾病的外科治疗。由于行腹腔镜操作的手术具有创伤小,术中出血量少及术后康复快等优点而被广泛认同。大量临床研究已经证实腹腔镜大肠癌手术在肿瘤根治上达到与开腹手术相同的疗效[2-4]。遵循全直肠系膜切除术原则的腹腔镜直肠癌根治术已趋于成熟和规范,手术步骤已逐渐标准化,从手术入路上可分为外侧入路和中间入路[5]。目前应用较多的是中间入路解剖法,但该手术方式同时也存在Toldt筋膜与Gerota筋膜解剖层面易走错等技术难点[6]。并且该入路解决游离脾曲的直肠癌保肛问题上效果有限。因此,我们尝试采用双入路法行游离结肠脾曲的直肠癌保肛手术治疗。本研究回顾性分析2016年4月至2017年9月南京医科大学第三附属医院结直肠外科收治的38例直肠癌患者的临床资料,探讨双入路法在腹腔镜下游离结肠脾曲的直肠癌保肛术的临床疗效。该入路法取得了较好的临床效果,将其手术经验、治疗体会、近期疗效总结报道如下。
资料与方法
一、一般资料
收集2016年4月至2017年9月南京医科大学第三附属医院(附属逸夫医院)结直肠外科实施双入路法腹腔镜下游离结肠脾曲的直肠癌保肛术病例38例,其中男22例,女16例;年龄58.1±10.52岁;体重指数平均为24.8±3.4 kg/m2;TNM分期:I期9例,Ⅱ期17例,Ⅲ期12例;高分化腺癌3例,中分化腺癌24例,低分化腺癌11例;肿瘤距肛门2~5 cm患者9例,肿瘤距肛门5~6 cm患者11例,肿瘤距肛门6 cm以上患者18例。
二、纳入标准和排除标准
纳入标准:(1)根据术前肠镜活组织病理学检查结果证实为直肠癌;(2)限期手术患者;(3)本组患者均需游离结肠脾曲(a:行改良Bacon术或改良ISR术者;b:行双吻合术者,由于有些患者乙状结肠较短,切除肿瘤后的近端肠管与盆腔直肠残端直接吻合张力较大者)。排除标准:(1)术前发现远处转移、周围脏器浸润或复发;(2)急诊手术病例(急性梗阻、出血、穿孔等);(3)妊娠期、危重病及有其他手术禁忌证;(4)既往有腹部手术史、腹腔广泛粘连、局部解剖层次不清晰、无法行腹腔镜手术者;(5)行双吻合术时,无需游离结肠脾曲直接吻合而无张力者;(6)无保肛手术指征的直肠癌患者。
三、手术方法及步骤
本组手术均由同一组腹腔镜团队完成,采用气管内插管静吸复合麻醉。仰卧位,呈“人”字形分腿,观察孔位于脐上约1 cm处,孔径1.0 cm;术者主操作孔位于麦氏点或下腹近中线侧,直径1.2 cm;术者副操作孔位于右腹直肌外缘脐水平线交点,直径1.2 cm;助手主、副操作孔位于左侧腹部,与术者操作孔位置对称,直径均为0.5 cm,另在脐与耻骨联合之间的中点再做一直径为1.0 cm的观察和操作孔。建立气腹,气腹压力维持在12~14 mmHg。先由脐上1 cm观察孔置入腹腔镜,常规探查腹腔。腹腔镜下由主刀及助手使用肠钳全面探查腹膜、网膜、肝脏、胆囊、胃、小肠、结肠、直肠,有无腹水及肿瘤转移等,明确肿瘤的位置、大小、浸润程度及与周围组织粘连等情况,决定手术切除范围。
双入路法腹腔镜操作步骤:(1)先采用中间入路:头低脚高,使用肠钳将整个小肠放置于上腹部。在骶岬处切开腹膜,并顺着腹下神经的浅面进一步分离,将乙状结肠系膜游离起来,离断肠系膜下动脉根部,游离直肠至盆底;(2)再采用尾侧入路:a.头低脚高、左高右低(患者右侧倾斜),使用肠钳将整个小肠放置于右上腹。将腹腔镜镜头从脐与耻骨联合之间的中点的观察孔观察腹腔,利用已经游离起来的乙状结肠系膜遮挡住整个小肠,顺着已经分离好的乙状结肠系膜基底部与腹后壁间隙,沿Toldt筋膜与Gerota筋膜之间的间隙向头侧分离至胰腺下缘,离断降结肠旁沟侧腹膜。b.头高脚低、左高右低(患者右侧倾斜),使用肠钳将整个小肠放置于右下腹。腹腔镜镜头再次从脐上1 cm观察孔处观察腹腔,离断胃结肠韧带与脾结肠韧带,游离结肠脾曲;(3)最后再采用中间入路:头脚平齐,左高右低(患者右侧倾斜),使用肠钳将整个小肠放置于右侧腹部。于根部离断肠系膜下静脉和横结肠系膜,游离起左半结肠。裁剪结肠脾曲附近的结肠系膜,延长结肠系膜。见图1。
根据术前的电子肠镜、直肠指检、盆腔磁共振或CT检查,将游离好的左半结肠与盆腔直肠残端吻合或建立肛门连续性:(1)改良Bacon术[7-9]:肿瘤基底下缘距肛门5~6 cm,为局限型的隆起或溃疡型病变,小于1/2肠周径,基底均未固定。在外科肛管上缘离断肠管,腹部正中约5~6 cm大小辅助切口,切除标本,将拟拉出的结肠系膜裁剪后送入腹腔。会阴组医师用电刀头部的火花灼毁齿状线以上的黏膜后用纱布抹去,将血供良好的结肠经肛门拉出肛门外约3 cm(11例);(2)改良ISR术[10]:肿瘤下缘距肛门2~5 cm、病理分化好的、局限型直肠癌(T2之内),可采用经内外括约肌间切除,会阴组从肛缘开始做环形切口,经肛门内外括约肌间隙逆袭向上分离与腹腔镜分离会师,腹部正中约5~6 cm大小辅助切口,切除标本,将拟拉出的结肠系膜裁剪后送入腹腔。会阴组医生将血供良好的结肠经肛门拉出肛门外约3 cm(9例);(3)双吻合术或双吻合术+保护性回肠造口术:肿瘤下缘距离肛门6 cm以上的直肠癌(T3以内),沿肿瘤下方切割闭合直肠肠管,采用腹部正中约5~6 cm大小辅助切口,取出整个左半结肠,裁剪左半结肠系膜,延长结肠系膜,将血供良好的结肠与盆腔直肠残端吻合(7例)或采用双吻合术+保护性回肠造口术(11例)。
四、观察指标
(1)手术情况:术中有无中转开腹、术中副损伤(左侧输尿管、脾脏及胰腺)情况、手术时间、术中出血量、切除标本长度、肿瘤距下切缘距离、淋巴结清扫数目;(2)术后情况:术后排气时间、术后住院时间、术后并发症情况;(3)随访情况:采用门诊或电话方式进行随访,了解患者术后生存,肿瘤复发情况。
五、统计学分析
选用统计软件SPSS19.0进行统计分析,计量资料用均数±标准差(±s)表示,计数资料用率(%)表示,本研究仅涉及统计描述。
结 果
一、手术情况
所有手术均获成功,无中转开腹病例,术中无左侧输尿管、左肾、脾脏及胰腺损伤,手术时间为 142.4±35.3 min,术中出血量 98.7 ±34.5 ml,切除标本长度为21.1±6.7 cm,肿瘤距下切缘距离为4.5±2.8 cm,清除淋巴结数目为12.7±6.3 枚(见表1)。

图1 双入路法游离盆腔及结肠脾曲。1A图为首先采用中间入路从骶岬处切开腹膜,进一步离断肠系膜下动脉;1B图为再采用尾侧入路从脐与耻骨联合中点观察孔观察,利用乙状结肠系膜挡住小肠分离至胰腺下缘;1C图为采用尾侧入路离断降结肠旁沟处腹膜;1D图为最后采用中间入路离断肠系膜下静脉;1E图为中间入路横断横结肠系膜根部;1F图为中间入路裁剪结肠脾曲附近的结肠系膜
二、术后情况
术后排气时间3.6±1.7 d,住院时间12.4±3.2 d。术后并发症4例(10.5%),其中切口感染2例(5.26%),尿潴留1例(2.63%),肺部感染1例(2.63%),无吻合口漏、吻合口出血等并发症发生(见表1)。
三、随访情况
全组38例患者随访至今,均未见肿瘤复发(见表1)。
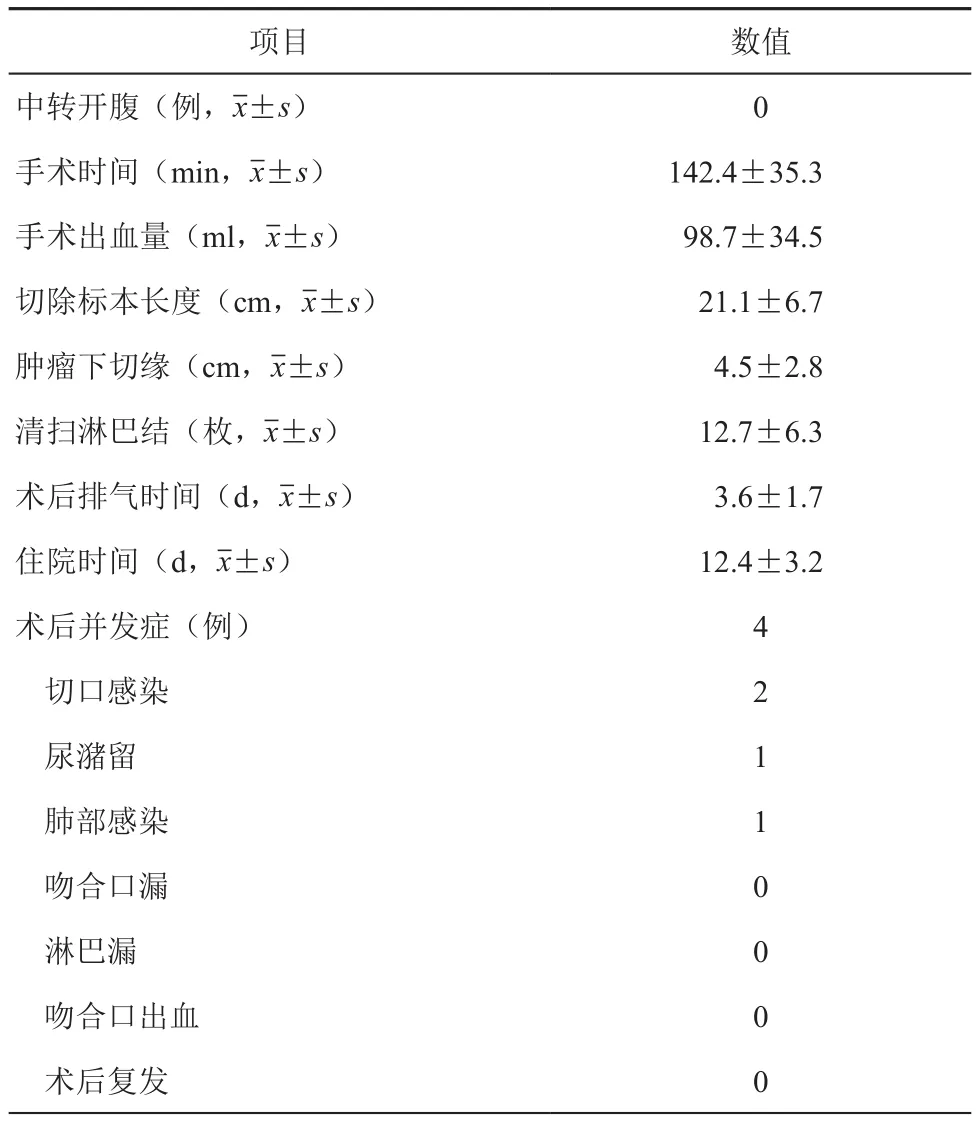
表1 术中及术后结果总结表
讨 论
直肠癌是最常见的消化道恶性肿瘤之一。随着对直肠癌病理解剖的认识和外科技术的提高,直肠癌保肛手术率明显提高。对低位直肠癌按照肿瘤根治原则,肿瘤下切缘应切除2 cm以上,肿瘤上方肠管应切除10 cm以上[11-12],如此标本切除后,有时结肠肠管长度不够而不足以无张力的与盆腔中的直肠残端吻合或者与肛门建立连续性。因此直肠癌保肛术中必要时需要游离结肠脾曲或者左半结肠[13-14],这成为直肠癌保肛手术的重要环节。腹腔镜下结肠脾曲的游离被认为是腹腔镜结直肠癌手术的难点[15-17],目前最常用的游离结肠脾曲的方法是采用中间入路法,但实际操作起来仍有困难,其缺点是:(1)小肠容易滑向术野,影响术者操作;(2)在Toldt筋膜与Gerota筋膜之间分离过程中易解剖层次不清[6],容易将结肠系膜分破,或者误入肾后间隙。
本项研究中,我们经过多年的临床实践,总结出一种简捷、有效的手术方法:即双入路法。该入路法首先采用中间入路,中间入路是腹腔镜直肠手术应用最多的解剖法[18],利用最常用的入路,离断肠系膜下动脉根部,游离乙状结肠外侧的腹膜,进一步游离直肠至盆底。我们采用的中间入路与经典的中间入路相比:离断肠系膜下动脉后并不立即离断肠系膜下静脉;该做法保留了左半结肠系膜。然后我们再采用尾侧入路,将超声刀和肠钳从乙状结肠系膜基底部与腹后壁间隙进入Toldt筋膜与Gerota筋膜之间,内侧向头侧游离至胰腺下缘,外侧同时离断降结肠外侧腹膜。利用体位改变,掀起乙状结肠,由于未离断肠系膜下静脉,让乙状结肠系膜形成一个膜性屏障,把整个小肠挡在右上腹,避免了小肠对术野的干扰。同时,我们将腹腔镜镜头放置于脐与耻骨联合中点的观察孔观察腹腔。使用该视角能够更好的从Toldt筋膜与Gerota筋膜之间观察胰腺、左肾、左侧生殖血管及左侧输尿管,在清晰的视角下分离操作避免了以上组织的损伤,本组研究中,左侧输尿管、左肾、脾脏及胰腺均未见损伤。该手术入路尤其针对肥胖患者,由于肥胖患者腹腔空间相对狭小,术野常被小肠遮挡,严重影响手术操作。没有小肠的遮挡,使手术操作更加简单及便捷。因Toldt筋膜与Gerota筋膜已经完全打开,最后再采用中间入路时,肠系膜下静脉轻易被牵拉起来,更易离断肠系膜下静脉根部和横结肠系膜,不易损伤胰腺、脾脏、脾门,也有利于裁剪结肠脾曲附近的结肠系膜。本组38例患者均顺利完成了腹腔镜下游离结肠脾曲的保肛手术,无中转开腹的病例。术后2例出现切口感染,予以换药处理后好转,无吻合口漏及吻合口出血。全组患者随访至今,均未见肿瘤复发。手术时间及术中出血量与文献报道无差异[19]。
双入路法手术特点是:(1)中间入路的观察孔定位在脐上约1 cm;尾侧入路的观察孔在脐与耻骨联合之间的中点;(2)尾侧入路分离层次轻松,中间入路处理血管方便。尾侧入路手术做好后,再行中间入路手术更为方便;(3)尾侧入路手术时充分利用游离起来的结肠系膜挡住小肠,从而有利于手术野的暴露。
综上所述,在腹腔镜下游离结肠脾曲的直肠癌保肛术中,双入路法不仅思路清晰,实施起来简单方便、安全,具有很好的应用前景。
[1]Jacobs M, Verdeja JC, Goldstein HS. Minimally invasive colon resection (1apamscopic colectomy) [J]. Surg Laparosc Endosc, 1991,1(3): 144-150.
[2]Law WL, Poon JT, Fan JK, et a1.Comparison of outcome of open and laparoscopic resection for stage II and stage III rectal cancer [J].Ann Surg Oncol, 2009, 16(6): 14 88-1493.
[3]Juo YY, Hyder O, Haider AH, et a1.Is minimally invasive colon resection better than traditional approaches? First comprehensive national examination with propensity score matching [J]. Jama Surg,2014, 149(2): 177-184.
[4]Buunen M, Veldkamp R, Hop WC, et a1.Survival after laparoscopic surgery versus open surgery for colon cancer: long-term outcome of a randomised clinical trial [J]. Lancet Oncol, 2009, 10(1): 44-52.
[5]Liang JT, Lai HS, Huang KC, et a1.Comparison of medial-to-lateral versus traditional lateral-to-medial laparoscopic dissection sequences for resection of rectosigmoid cancers: randomized controlled clinical trial [J]. World Journal of Surgery, 2003, 27(2): 190-196.
[6]郑民华, 马君俊, 臧潞, 等. 头侧中间入路腹腔镜直肠癌根治手术 [J]. 中华胃肠外科杂志, 2015, 18(8): 835-836.
[7]黄平, 王锋, 肇毅, 等. 改良Bacon术在低位直肠癌保肛术中的应用 [J]. 中国现代手术学杂志, 2007, 11(4): 269-272.
[8]黄平, 杨小东, 王锋, 等. 低位直肠癌保肛术式的选择 [J]. 中华普外科杂志, 2009, 24(11): 911-914.
[9]Xiong Y, Huang P, Ren QG.Transanal pull-through procedure with delayed versus immediate coloanal anastomosis for anus-preserving curative resection of lower rectal cancer: a case-control study [J].Am Surg, 2016, 82(6): 533-539.
[10]黄平. 直肠癌保肛术式的评价 [J]. 中华结直肠疾病电子杂志,2016, 5 (3): 204-209.
[11]司磊, 崔军.无瘤技术在腹腔镜直肠癌根治术实施过程中的常见问题及对策 [J]. 中国肿瘤临床与康复, 2016, 23(6): 689-691.
[12]张贵年, 黄顺荣, 秦千子, 等.无瘤技术在腹腔镜直肠癌根治术中的应用研究 [J]. 结直肠肛门外科杂志, 2011, 17(3): 155-157.
[13]Asoglu O, Kunduz E, Rahm, et al. Standardized laparoscopic sphincter-preserving total mesorectal excision for rectal cancer: longterm oncologic outcome in 217 unselected consecutive patients [J].Surg Laparosc Endosc Percutan Tech, 2014, 24(2): 145-152.
[14]Kim HS, Ko S, Oh NG. Long-term results of extended intersphincteric resection for very low rectal cancer: a retrospective study [J]. BMC Surg, 2016, 16(1): 1-8.
[15]耿岩, 胡彦锋, 余江, 等.中间入路法腹腔镜辅助全结直肠切除的临床应用 [J]. 中华胃肠外科杂志, 2013, 16(1): 32-35.
[16]刁德昌, 万进, 王伟, 等. 横向入路法腹腔镜左半结肠癌根治术的临床应用 [J]. 中华胃肠外科杂志, 2015, 18(10): 1056-1059.
[17]Frame RJ, Wahed S, Mohiuddin MK, et al. Right lateral position for laparoscopic splenic flexure mobilization [J]. Colorectal Dis, 2011,13(7): 178-180.
[18]郑民华. 质量赢未来: 我国微创外科的发展路径 [J]. 中华消化外科杂志 , 2013, 12(5): 321-323.
[19]刘超, 文习刚, 鲁妍. 腹腔镜下结肠脾曲游离的手术技巧 [J]. 腹腔镜外科杂志, 2017, 3(3): 190-193.

