早期实施感染性疾病学整合课程对临床医学本科生学业的影响分析
刘金霞,邴玉燕,郭亚春,张国民
(1.承德医学院;2.承德医学院附属医院,河北 承德 067000)
国内大多数医学校实施“三段式”(通识教育、基础医学教育、临床医学教育)的教学体系[1]。为迎接临床医学本科专业认证,我校2013年开设病原生物学与感染性疾病整合课程,实现早临床、早实践的教学思路,对后续药理学、病理学、病理生理学和免疫学教学发挥一定推动作用。然而,整合课程信息量较大、部分知识点从未涉略,需要自主学习内容较多。少部分学生授课初期出现畏难、畏累情绪。本文对学生和授课教师分别进行问卷调查,明确病原生物学整合课程早期实施对学生学业的影响。
一、整合课程的实践过程
病原生物学与感染性疾病整合课程在2012年开始筹划实施,在教务处协调下,基础课教师和传染病学、皮肤与性病学、呼吸病学等相关课程教师商榷后,确定课程负责人和课程团队,制定教学内容、教学计划和教学大纲,编写病原生物学与感染性疾病课程教材,包括绪论、总论、疾病各论。总论涵盖细菌学、病毒学和人体寄生虫总论内容;疾病各论涵盖病原学、流行病学、发病机制、病理解剖、病理生理、临床表现、实验室检查、诊断和鉴别诊断、治疗和预防等内容,课程开始以案例分析引导,课程结束后小组讨论案例中的各种问题,每一章节结束后,将增加前沿、新进展等拓展内容,辅助学有余力学生参考学习。教学具体环节采用理论讲授、整合实验教学、PBL小组讨论、临床见习和案例分析等多种教学模式,彼此之间适当渗透,尽可能实现各论与总论、理论与实践、临床与基础、病人与医学生的各种对接[2]。同时,借助计算机或手机终端服务器,利用疾病预防控制中心(CDC)、医生站、丁香园等网络资源信息,进行个体化教学。
二、整合课程对医学生的医学课程学习和人文素养提高等方面的促进作用
首先,由于低年级学生对医学课程学习目的和意义的理解、医学与社会、医学与哲学的关系知之甚少,早期开设整合课程,接触临床疾病和病人,完成基础与临床的互相渗透,对后续医学课程的学习发挥重要作用。其次,传染病学课程内容涉及人体各器官系统,病种单一,相对简单,即使出现休克、弥漫性血管内凝血(DIC)、甚至多器官衰竭,也容易理解和掌握。第三,整合课程根据感染性疾病的发病率和病死率,对狂犬病、破伤风等遗漏章节和发病率较低的寄生虫病进行重组,设计教学内容。第四,注重预防医学,改变重治疗、轻预防的临床工作理念。第五,早期以一个准医生的身份,通过案例分析、PBL教学和临床见习、跨学科整合实验教学等多途径体会医生与社会、医生与哲学、疾病治疗与性价比之间的关系,特别是见习环节涉及诊断、诊断依据、输血合同书、重点药物治疗合同书、重症报告通知单以及谈话记录,对低年级学生,均是初次接触,对医学生后续医学课程的学习和人文素养的培养受益颇深。因此,为评估病原生物学和感染性疾病整合课程的教学效果,本文对教改班学生(153人)和非教改班学生(132人)期末考试试卷中不同题型得分率进行比较,发现记忆性试题(A1型选择题、B型选择题和简答题,)在教改班学生得分率与非教改班中没有明显差异(P>0.05);但理解分析类型的试题(A2和A3型选择题和案例分析题),教改班学生得分率明显高于非教改班学生(P<0.05)(见表1)。本文对教改班学生(153人)在课程实施前和课程结束后的教学效果和人文素养等方面进行问卷调查,发现教改班学生自我评价时,在医生职业理念形成、学习兴趣培养、医患沟通、医患互信力的建立等方面认同程度度明显提高,存在统计学差异(P<0.05)(见表2)。
三、整合课程的不足和解决策略
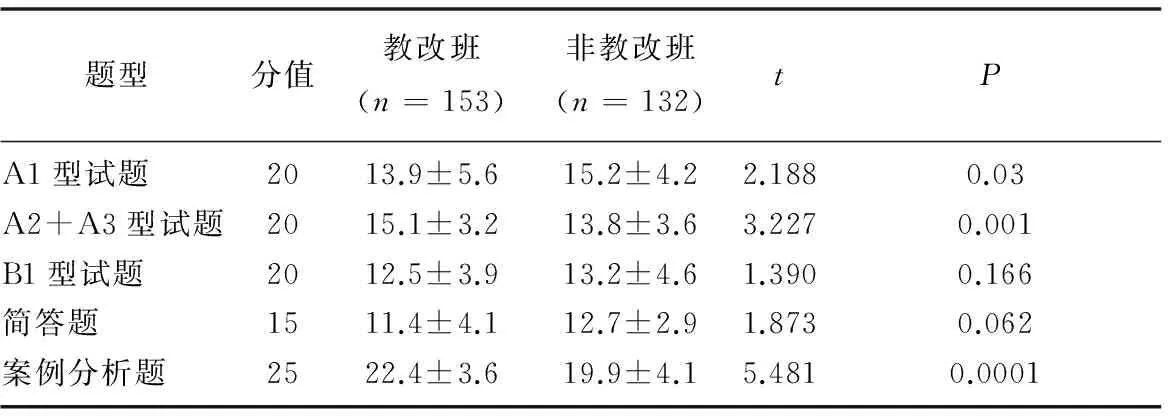
表1 教改班和非教改班学生期末试卷不同题型得分率情况

表2 整合课程实施后学生层面学习效果及人文素养提升情况[n(%)]
实施病原生物学与感染性疾病整合课程教学改革过程中,免疫学、人体寄生虫学、药理学、病理生理学、病理学、诊断学和局部解剖学课程在二年级学生没有开课,而且整合课程知识信息量较大,因此,学校领导、教师和部分学生担忧学生接受理解能力存在一定困惑。为此,学校领导需要了解课程进程情况,筛选适宜授课教师,改变传统教学理念,倡导学生自学,要求教师授课方式和内容认真设计,适当删减;教师本身需要在理论和实践教学两方面具有丰富的感染性疾病临床背景和合理知识结构,了解学生特点,安排预习、授课和复习内容,契合各种新型教学改革模式与传统教学过程;教导学生不但掌握授课内容的知识点,更重要的是自主学习方法的建立、医学知识获取途径的选择、医学内容真伪甄别能力的提升、理解医学课程和社会人文素养提升在医生职业生涯中的重要性;虽然整合课程信息量大,但知识的连贯性性较强,因果关系明确,对高难度的知识点,届时带着问题,在后续的诊断学、病理生理学等课程中能够积极主动学习。因此,对部分有畏难等抵触情绪学生,需要进行沟通和教育,通过个体化教学解决以上问题。
四、总 结
随着国民素质提高和人们对我国卫生事业的职业需求不断提升,临床工作中对医学毕业生质量要求发生了巨大转变,需要具有岗位胜任能力的培养目标已经在我国各医学院校逐渐被认可,并逐渐体现在医学教育各环节之中。因此,各医学院校必须与国际医学教育接轨,改革医学教育模式[3-4]。国际医学教育中,欧美发达国家过去三十年已经实施以“器官—系统”为基础,辅以“问题为中心”的课程体系,却是实现基础与临床、临床与科研的相互渗透[5]。为此,我校以临床医学专业认证为契机,结合我校的教师、和学生资源情况,探索部分医学课程实施整合教学,建立了病原生物学和感染性疾病整合课程,应用PBL、临床见习、案例分析和整合实验教学等多种教学模式,借助医学知识资源电子信息化、师生之间沟通方式的随机化、知识点获取的碎片化等措施,为整合课程顺利实施创造可行性。对医学生学习兴趣的培养、学习动力的形成以及岗位胜任能力的理念形成发挥一定积极作用。然而,授课过程中也存在一定不足,需要在师资培训、课程设置、教学方法、师生沟通等方面进一步完善和调整,以发挥更好的教学效果,在临床医学专业甚至其他医学专业推广和应用。
[参考文献]
[1]方玉婷.中国全科医学教育、培训及其发展和挑战[J].中国全科医学,2016,19(1):78-81.
[2]顾鸣敏,黄 钢.中美英医学院校医学课程整合的比较与分析[J].医学与哲学:人文社会医学版,2009,30(5):68-69.
[3]郭海强,曲 波,孙宝志.现代医学模式下医学院校的课程整合[J].西北医学教育,2010,18(6):474-476.
[4]教育部,国家卫生和计划生育委员会,国家中医药管理局,等.关于医教协同深化临床医学人才培养改革的意见[Z].2014-06-30.
[5]赵 峻,张荣华,罗林枝,等.美国哈佛医学院课程体系改革对中国医学教育的启示[J].基础医学与临床,2016,6(36):865-868.

