应用双侧乳内动脉实施“分站式”冠状动脉血运重建术治疗多支血管病变的安全性和有效性研究
吴松,凌云鹏,傅元豪,张鲁锋,郭丽君,高炜,万峰
随着微创冠状动脉旁路移植术(MIDCAB)技术日益成熟,将MIDCAB技术和经皮冠状动脉介入治疗(PCI)技术相结合的杂交技术越来越引起了人们的关注[1-8]。我院近年来开展“分站式”冠状动脉血运重建术(HCR)治疗冠状动脉多支血管病变,取得了一些经验[9]。由于双侧乳内动脉(BITA)有良好的通畅率和耐久性,我院从2014年起应用BITA经左前外侧小切口实施“分站式”HCR治疗冠状动脉多支血管病变,现将其临床早期结果进行报告,并与应用单侧乳内动脉(SITA)实施“分站式”HCR的早期结果对比,探讨该技术的临床应用前景。
1 资料与方法
一般资料:选取我院在2014-05至2017-05期间,应用BITA经左前外侧小切口实施“分站式”HCR治疗冠状动脉多支血管病变的65例患者作为BITAHCR组;选取同一术者同期进行的应用SITA实施“分站式”HCR治疗冠状动脉多支血管病变的96例患者作为SITA-HCR组,进行回顾性研究。术前心外科医师和心内科介入医师共同根据冠状动脉造影资料,分析血管病变情况,制定治疗方案。“分站式”HCR的手术适应证:冠状动脉造影显示为三支病变,其中左前降支(LAD)为分叉病变、严重钙化或完全闭塞等不适合行PCI,同时非LAD病变适宜行PCI。术前常规做冠状动脉增强计算机断层摄影术(CT)和胸部正侧位X光片,结合冠状动脉造影对靶血管精确定位,以方便选择合适的肋间作为手术入路。
SITA-HCR流程:全身麻醉下行双腔气管插管,仰卧位,左胸背部垫高30°,胸壁贴自动除颤电极片,连接体外自动除颤仪。左前外侧第4或第5肋间进胸,切口长约5 cm,进胸后单肺通气。放置悬吊式乳内动脉牵开系统,直视下获取左乳内动脉(LIMA),切开心包并悬吊,用负压式心脏稳定器固定LAD,切开冠状动脉后放置分流栓,完成LIMA-LAD吻合。术后6 h后如胸液小于50 ml/h,即开始给予肝素20 mg/次静脉推注,每6 h重复一次,直至拔除气管插管。拔管后给予阿司匹林(100 mg,1次/天)和氯吡格雷(75 mg,1次/d)双联抗血小板治疗。MIDCAB术后3~7 d,PCI术前先行冠状动脉造影,观察LIMA-LAD旁路血管情况,证实其通畅后对非LAD病变行PCI并置入药物涂层支架。PCI后继续阿司匹林和氯吡格雷双联抗血小板治疗一年。
BITA-HCR流程:全身麻醉下双腔气管插管,仰卧位,左胸背部垫高30°,胸壁贴自动除颤电极片,连接体外自动除颤仪。左前外侧第4或第5肋间进胸,切口长约5 cm,进胸后单肺通气。放置悬吊式乳内动脉牵开系统,在剑突下另做1.5 cm切口,将Rultract固定杆及牵引装置从剑突下切口向上牵引胸骨下段,游离胸骨后和心包前间隙,打开右侧胸膜,获取右乳内动脉(RIMA),修剪成骨骼化血管。通过左前外侧小切口下完成LIMA的游离,将RIMA端侧吻合于LIMA,形成“Y”形复合桥。切开心包并悬吊,用负压式心脏稳定器固定左前降支(LAD),切开冠状动脉后放置分流栓,先行LIMA-LAD吻合,然后再完成LIMA-RIMA-D或钝缘支(OM)的血管吻合。完成桥血管吻合后,应用即时血流测量技术进行桥血管流量测量。术后6 h后如胸液小于50 ml/h,即开始给予肝素20 mg/次静脉推注,每6 h重复一次,直至拔除气管插管。拔管后给予阿司匹林(100 mg,1次 /d)和氯吡格雷(75 mg,1次 /d)双联抗血小板治疗。MIDCAB术后3~7 d,PCI前先行冠状动脉造影,观察LIMA-LAD旁路血管情况,证实其通畅后对非LAD病变行PCI并置入药物涂层支架。PCI后继续给予阿司匹林和氯吡格雷双联抗血小板治疗一年。
随访和研究终点:出院后随访1个月,通过门诊和电话进行随访。随访终点是主要不良心脑血管事件(MACCE),包括死亡、心肌梗死(典型症状、心电图和血清标志物变化)、心绞痛复发、脑卒中或短暂性脑缺血发作、靶血管病变或反复再血管化。
统计学处理:采用SPSS17.0软件进行统计学分析。计量资料使用单样本K-S检验进行正态性检验,正态分布数据以±s表示,独立样本t检验,非正态分布者用中位数(四分位数)表示,Mann Whitney U检验;计数资料使用卡方检验。以P<0.05为差异有统计学意义。
2 结果
两组患者的术前资料比较(表1):BITA-HCR组和SITA-HCR组的术前资料比较差异均无统计学意义(P均 >0.05)。
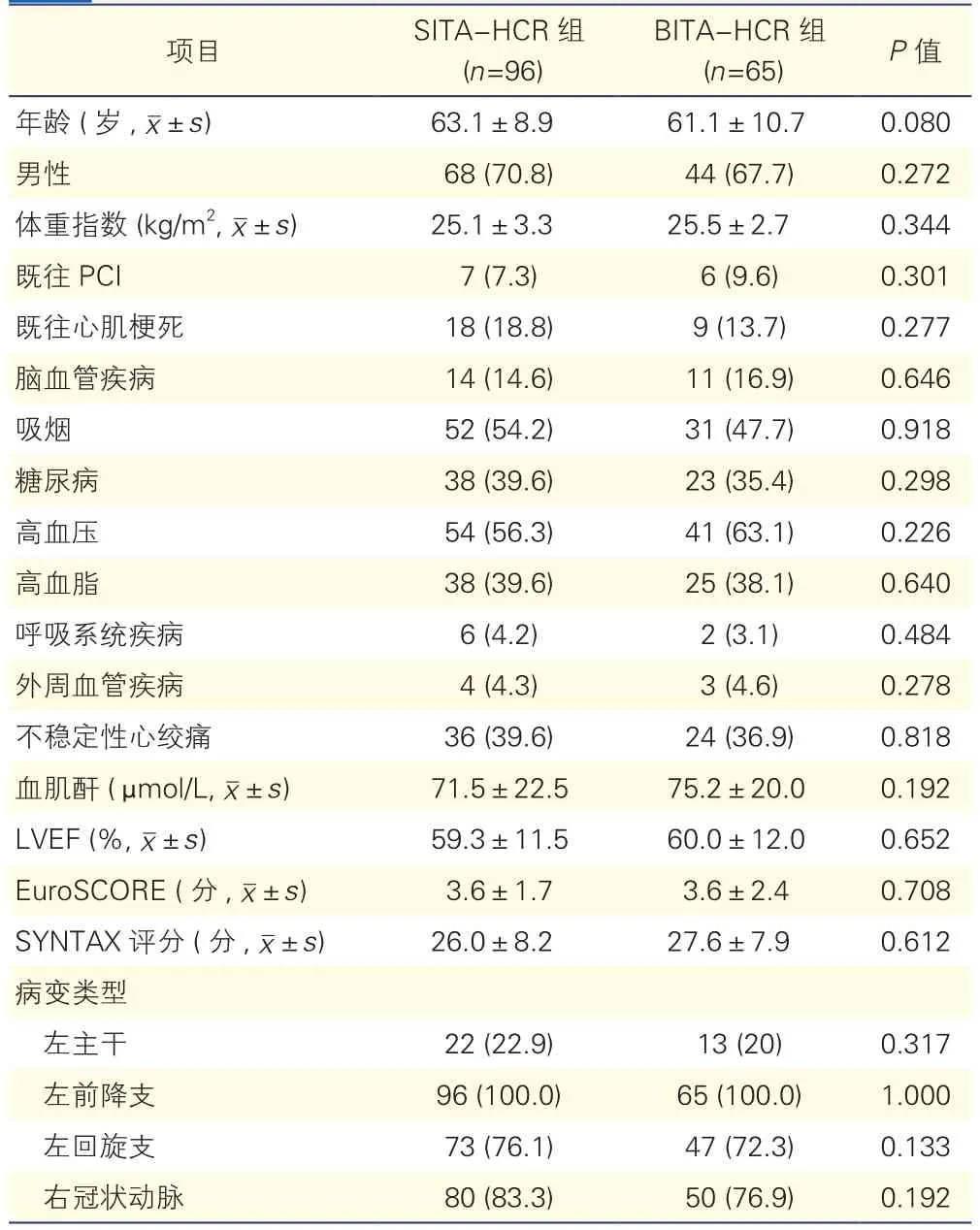
表1 两组患者的术前一般情况比较[例(%)]
两组患者围手术期情况比较(表2):BITA-HCR组65例和SITA-HCR组96例均顺利接受左前外侧小切口实施“分站式”HCR,没有中转正中开胸手术、主动脉内球囊反博(IABP)辅助和死亡。BITA-HCR组和SITA-HCR组的冠状动脉搭桥数、MIDCAB时间、PCI置入支架数的差异有统计学意义(P均<0.05)。桥血管流量、术后总引流量、输注红细胞例数、机械通气时间、总住院时间的差异均无统计学意义(P均>0.05)。PCI前复查冠状动脉造影两组均未见桥血管吻合口狭窄、闭塞情况。术后平均随访1个月,两组患者无死亡、心绞痛或心肌梗死发生。

表2 两组患者的围手术期情况比较[例(%)]
3 讨论
近年来,随着MIDCAB技术的不断成熟,将SITA与PCI相结合的HCR技术引起了关注,它主要适合于无法接受PCI的严重LAD病变,而右冠状动脉或(和)左回旋支等非LAD病变可以进行PCI的多支病变者,可分为“一站式”和“分站式”HCR。“一站式”HCR需要在专门的杂交手术室内进行,在一次麻醉状态下完成MIDCAB和PCI;“分站式”HCR是将MIDCAB手术和PCI分期完成,不需要杂交手术室,适用范围相对较广[1-15]。
我院自2012年开展了应用SITA经左前外侧小切口实施“分站式”HCR治疗冠状动脉多支病变的工作,取得了满意的疗效。2013年,Nambiar等[16]首先经左前外侧小切口完成BITA到LAD和中间支的血管吻合,还借助桡动脉和大隐静脉等复合桥血管,完成右冠状动脉的血管吻合。目前很多研究表明,BITA在耐久性和血管通畅性方面都优于SITA[17-23],从2014年起,我们尝试开展了将BITA用于经左前外侧小切口实施“分站式”HCR,理论上讲,一方面充分发挥BITA在耐久性和远期通畅性的优势,避免了正中切口因采用BITA可能导致的胸骨愈合不良,另一方面可使左冠状动脉系统全动脉化,而对右冠状动脉系统采用PCI,减少支架应用和避免静脉桥。我们通过左前外侧小切口借助新型胸壁牵开系统,在直视下完成RIMA和LIMA的获取。经左前外侧小切口MIDCAB多支搭桥切口入路选择非常重要,否则会影响术中血管的暴露,因此在术前需仔细阅读患者的胸片、胸部CT并结合冠状动脉造影,方便选择合适的肋间入路。通过小切口获取RIMA是应用BITA行MIDCAB多支搭桥的难点,新型胸壁牵开系统可多角度调整牵拉抬起左胸前壁,配合剑突下小切口置入的紧贴胸骨背面的牵引拉钩通过对抗患者自身重量向上牵引胸壁,能获得较为良好的视野,使BITA近、远端均能得以显露。由于视野及操作受限,原位RIMA桥血管长度往往不够,我们采用游离RIMA端侧吻合于LIMA,形成“Y”形复合桥,先完成LIMA-LAD吻合,然后再完成LIMA-RIMA-D、OM或左心室后支(PBL)的血管吻合,实现左冠状动脉完全动脉化[24-27]。
目前,“分站式”HCR中MIDCAB和PCI的先后顺序以及间隔时间尚无相关的指南性文献。本研究中均采用先行MIDCAB再行PCI的手术方案,两组的MIDCAB距PCI时间无差异。BITAHCR和SITA-HCR两组比较,尽管BITA-HCR组中由于获取RIMA、LIMA和LIMA-RIMA“Y”形复合桥的制作增加了一些手术步骤和手术时间,而呼吸机辅助时间、ICU时间、总住院时间等方面,两组差异无统计学意义,并没有延长术后康复进程;再血管化方面相比较,BITA-HCR和SITA-HCR两组相比,冠状动脉搭桥数、PCI置入支架数有差异,说明由于BITA的使用相应减少了支架的使用,而左冠状动脉系统在充分再血管化的同时也实现了全动脉化。由于“分站式”杂交手术是将MIDCAB和PCI手术分期完成,两次手术期间存在未干预血管急性闭塞的风险,我们强调在术后尽早给予肝素静脉推注,次日改口服阿司匹林和氯吡格雷双联抗血小板治疗。本研究结果表明,两组中使用MIDCAB技术,创伤小损伤轻,术后相对积极的抗凝策略也未增加出血的风险,术后总引流量、输注红细胞例数方面相比较无明显差异。PCI前复查冠状动脉造影,两组均未见吻合口闭塞情况。平均随访1个月,两组患者无死亡、心绞痛或心肌梗死发生,取得良好的近期手术效果。
我们认为,“分站式”HCR技术是一种安全、有效的手术方式,具有围手术期创伤小、手术时间短、术后恢复快、不增加住院时间、不需要建立杂交手术室等优点,更符合我国目前的国情。应用BITA经左前外侧小切口实施“分站式”HCR治疗冠状动脉多支血管病变,一方面在充分再血管化的基础上,对左冠状动脉系统达到了全动脉化,另一方面也减少了支架的置入数量,避免了大隐静脉桥使用,充分发挥BITA和PCI的最大效益,其早期的临床结果显示安全性和可行性满意,而远期疗效还有待于进一步观察和研究。
参考文献
[1] Byrne JG, Leacche M, Vaughan DE, et al. Hybrid cardiovascular procedures[J]. JACC Cardiovasc Interv, 2008, 1(5): 459-468. DOI: 10.1016/j. jcin. 2008. 07. 002.
[2] Verhaegh AJ, Accord RE, van Garsse L, et al. Hybrid coronary revascularization as a safe, feasible, and viable alternative to conventional coronary artery bypass grafting: what is the current evidence? [J]. Minim Invasive Surg, 2013, 2013: 142616. DOI: 10.1155/2013/142616.
[3] Avgerinos DV, Charitakis K. Hybrid coronary revascularization:present and future[J]. Hellenic J Cardiol, 2015, 56(3): 193-196.
[4] Kang J, Song H, Lee SI, et al. Hybrid coronary revascularization using limited incisional full sternotomy coronary artery bypass surgery in multivessel disease: early results[J]. Korean J Thorac Cardiovasc Surg,2014, 47(2): 106-110. DOI: 10. 5090/kjtcs. 2014. 47. 2. 106.
[5] Halkos ME, Walker PF, Vassiliades TA, et al. Clinical and angiographic results after hybrid coronary revascularization[J]. Ann Thorac Surg, 2014, 97(2): 484-490. DOI: 10. 1016/j. athoracsur. 2013.08. 041.
[6] Kramer RS, Quinn RD, Groom RC, et al. Same admission cardiac catheterization and cardiac surgery: is there an increased incidence of acute kidney injury? [J]. Ann Thorac Surg, 2010, 90(5): 1418-1423.DOI: 10. 1016/j. athoracsur. 2010. 04. 029.
[7] Holzhey DM, Jacobs S, Mochalski M, et al. Minimally invasive hybrid coronary artery revascularization[J]. Ann Thorac Surg, 2008, 86(6):1856-1860. DOI: 10. 1016/j. athoracsur. 2008. 08. 034.
[8] Angelini GD, Wilde P, Salerno TA, et al. Integrated left small thoracotomy and angioplasty for multivessel coronary artery revascularization[J]. Lancet, 1996, 347(9003): 757-758.
[9] Wu S, Ling Y, Fu Y, et al. Mid-term follow-up outcomes of 2-staged hybrid coronary revascularization compared with off-pump coronary artery bypass for patients with multivessel coronary artery disease[J].Wideochir Inne Tech Maloinwazyjne, 2017, 12(2): 178-185. DOI: 10.5114/wiitm. 2017. 66803.
[10] Shen L, Hu S, Wang H, et al. One-stop hybrid coronary revascularization versus coronary artery bypass grafting and percutaneous coronary intervention for the treatment of multivessel coronary artery disease[J]. J Am Coll Cardiol, 2013, 61(25): 2525-2533. DOI: 10. 1016/j. jacc. 2013. 04. 007.
[11] Zhu P, Zhou P, Sun Y, et al. Hybrid coronary revascularization versus coronary artery bypass grafting for multivessel coronary arterydisease:systematic review and meta-analysis[J]. J Cardiothorac Surg, 2015, 10:63. DOI: 10. 1186/s13019-015-0262-5.
[12] Phan K, Wong S, Wang N, et al. Hybrid coronary revascularization versus coronary artery bypass surgery: systematic review and metaanalysis[J]. Int J Cardiol, 2015, 179: 484-488. DOI: 10. 1016/j. ijcard.2014. 11. 061.
[13] Harskamp RE, Bagai A, Halkos ME, et al. Clinical outcomes after hybrid coronary revascularization versus coronary artery bypass surgery: a meta-analysis of 1, 190 patients[J]. Am Heart J, 2014,167(4): 585-592. DOI: 10. 1016/j. ahj. 2014. 01. 006.
[14] Halkos ME, Vassiliades TA, Douglas JS, et al. Hybrid coronary revascularization versus off-pump coronary artery bypass grafting for the treatment of multivessel coronary artery disease[J]. Ann Thorac Surg, 2011, 92(6): 1695-1701. DOI: 10. 1016/j. athoracsur. 2011. 08.012.
[15] Repossini A, Tespili M, Saino A, et al. Hybrid coronary revascularization in 100 patients with multivessel coronary disease[J].Ann Thorac Surg, 2014, 98(2): 574-580. DOI: 10. 1016/j. athoracsur.2014. 04. 101.
[16] Nambiar P, Mittal C. Minimally invasive coronary bypass using internal thoracic arteries via a left minithoracotomy: "the NambiarTechnique"[J]. Innovations (Phila), 2013, 8(6): 420-426. DOI:10. 1097/IMI. 0000000000000035.
[17] Kurlansky PA, Traad EA, Dorman MJ, et al. Bilateral versus single internal mammary artery grafting in the elderly: long-term survival benefit[J]. Ann Thorac Surg, 2015, 100(4): 1374-1381. DOI: 10. 1016/j. athoracsur. 2015. 04. 019.
[18] Glineur D, Boodhwani M, Hanet C, et al. Bilateral internal thoracic artery configuration for coronary artery bypass surgery: a prospective randomized trial[J]. Circ Cardiovasc Interv, 2016, 9(7): e003518. DOI:10. 1161/CIRCINTERVENTIONS. 115. 003518.
[19] Lytle BW. Bilateral internal thoracic artery grafting[J]. Ann Cardiothorac Surg, 2013, 2(4): 485-492. DOI: 10. 3978/j. issn. 2225-319X. 2013. 07. 04.
[20] Vallely MP, Edelman JJ, Wilson MK. Bilateral internal mammary arteries: evidence and technical considerations[J]. Ann Cardiothorac Surg, 2013, 2(4): 570-577. DOI: 10. 3978/j. issn. 2225-319X. 2013.06. 03.
[21] Grau JB, Ferrari G, Mak AW, et al. Propensity matched analysis of bilateral internal mammary artery versus single left internal mammary artery grafting at 17-year follow-up: validation of a contemporary surgical experience[J]. Eur J Cardiothorac Surg, 2012, 41(4): 770-775.DOI: 10. 1093/ejcts/ezr213.
[22] Buttar SN, Yan TD, Taggart DP, et al. Long-term and short-term outcomes of using bilateralinternal mammary artery grafting versus left internal mammary artery grafting: a meta-analysis[J]. Heart, 2017,103(18): 1419-1426. DOI: 10. 1136/heartjnl-2016-310864.
[23] Tatoulis J, Buxton BF, Fuller JA. Patencies of 2127 arterial to coronary conduits over 15 years[J]. Ann Thorac Surg, 2004, 77(1): 93-101.
[24] Weisz G, Leon MB, Holmes DR Jr, et al. Two-year outcomes after sirolimus-eluting stent implantation: results from the Sirolimus-Eluting Stent in de Novo Native Coronary Lesions (SIRIUS) trial[J]. J Am Coll Cardiol, 2006, 47(7): 1350-1355.
[25] Jaffery Z, Kowalski M, Weaver WD, et al. A meta-analysis of randomized control trials comparing minimally invasive direct coronary bypass grafting versus percutaneous coronary intervention for stenosis of the proximal left anterior descending artery[J]. Eur J Cardiothorac Surg, 2007, 31(4): 691-697. DOI: 10. 1016/j. ejcts. 2007. 01. 018.
[26] Kim KB, Cho KR, Jeong DS. Midterm angiographic follow-up after off-pump coronary artery bypass: serial comparison using early, 1-year,and 5-year postoperative angiograms[J]. J Thorac Cardiovasc Surg,2008, 135(2): 300-307. DOI: 0. 1016/j. jtcvs. 2007. 09. 044.
[27] Hannan EL, Racz M, Holmes DR, et al. Comparison of coronary artery stenting outcomes in the eras before and after the introduction of drug-eluting stents[J]. Circulation, 2008, 117(16): 2071-2078. DOI:10.1161/CIRCULATIONAHA.107.725531.

