基于跨理论改变模型的家庭访视对出院的非酒精性脂肪性肝病患者生活方式干预的依从性调查
贺小平,冉冬梅,卿 玲
本研究探讨了应用跨理论改变模型的家庭访视对出院非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)患者生活方式干预,提高依从性的影响,现将结果报道如下。
1 资料与方法
1.1 研究对象 2015年5月~2016年7月在我院接受治疗后出院的NAFLD患者128例,男71例,女57例,年龄为30-62岁,平均年龄为(43.4±6.5)岁。按照NAFLD诊疗指南(2010年修订版)[1]诊断。排除标准:①存在语言交流或沟通障碍者;②合并其他系统严重疾病者。采用随机数字表法将患者分成对照组和观察组,两组患者在年龄、性别和病情等方面比较,差异无显著性(P>0.05),具有可比性。患者签署知情同意书,本研究经我院医学伦理委员会批准通过。
1.2 干预方法 在对照组,采用常规护理,主要包括出院时常规运动、饮食和药物应用指导,常规社区和家庭访视指导等;在观察组,在对照组护理的基础上增加基于跨理论改变模型的家庭访视,首先组建基于跨理论改变模型的家庭访视团队,队长由一名主任医师担任,组员主要有副主任医师2名、社区慢性病随访医师2名、康复医师1名组成。家庭访视的实施按照前意向阶段、意向阶段、准备阶段、行动阶段和维持阶段给予不同的干预,主要包括如下步骤:①集中访视阶段:采取干预措施解决患者存在的共性问题,开展健康讲座,应用科学数据、视频、图片资料为患者讲解有关NAFLD的防治知识,现场答疑,增强患者战胜疾病的信心;②入户访视阶段:针对个体实施进度、效果和存在问题,评估患者当前的状况,实施相应的匹配性干预;③电话或微信访视阶段:随访间隔为1次/2周,每次随访时间约为15min,询问患者近期转变的效果;④同伴示范教育及经验分享总结:选取进步显著的患者,现身说法,传授自身管理经验。
1.3 依从性量表调查 在干预前后,应用量表评估患者依从性得分,共10个条目。其中第1~7个条目为正向条目,第8~10条目为反向条目,每个条目采用5分法评分。得分越低,则表示遵从行为越差。
1.4 统计学处理 应用SPSS 13.0统计学软件,计量资料以±s表示,采用t检验,计数资料采用卡方检验或Z检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组行为干预依从性比较 在接受干预6个月末,观察组患者依从性得分显著高于对照组(P<0.05,表1)。
2.2 两组干预后遵从行为提高率比较 观察组自准备阶段、行动阶段、维持阶段遵从率显著高于对照组(P<0.05,表2)。
2.3 两组干预前后血脂和BMI变化比较 在干预后6月,观察组血清甘油三酯、胆固醇和BMI水平显著低于对照组(P<0.05,表3)。
表1 两组干预依从性得分(±s)比较

表1 两组干预依从性得分(±s)比较
?
3 讨论
探究基于跨理论改变模型的家庭访视对出院NAFLD患者生活方式依从性的影响,能够为临床提高出院的NAFLD患者生活方式的持续改变提供相关经验[2-5]。
健康行为转变理论侧重于改变个体在行为改变方面的自我决策能力,家庭访视立足于患者自身以改变患者不良的生活方式,提高患者的依从性[6-8]。在本研究中,在接受干预6个月后,观察组患者在饮食控制、自觉运动和坚持服药方面的依从性大为提高,其依从性得分与对照组比较具有统计学意义。研究结果表明,观察组患者在接受基于跨理论改变模型的家庭访视后,患者的依从性得到了提高,可能是观察组患者接受了集中访视,在入户访视前需要获得患者家庭的支持,与患者家属保持联系,要求患者的家庭成员参与到患者的行为转变监督中来,鼓励患者按医嘱行事。此外,选择自我行为改变较好的患者进行积极的现身说法,使其他患者的生活方式也得到了转变[9-12。

表2 两组遵从行为提高率(%)比较
表3 两组干预前后血脂和BMI水平(±s)比较
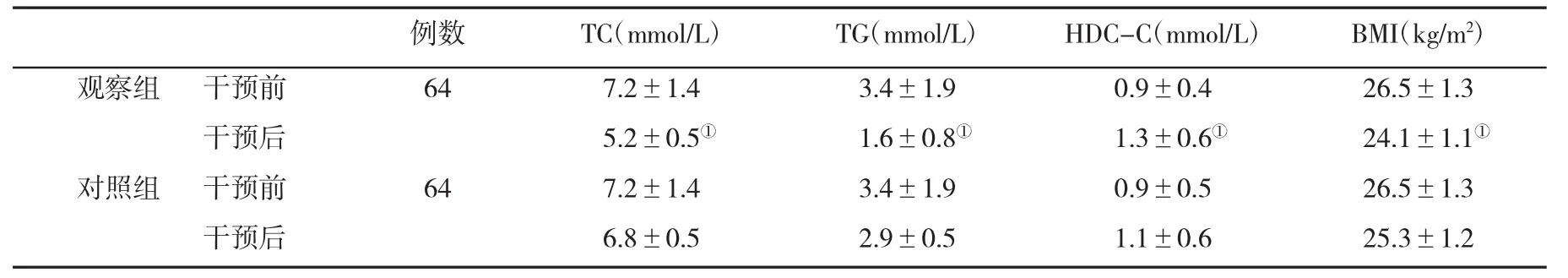
表3 两组干预前后血脂和BMI水平(±s)比较
与对照组比,①P<0.05
?
【参考文献】
[1]孙婉璐,曹海霞,范建高,等.NAFLD的诊断与治疗.中华肝脏病杂志,2014,22(9):705-707.
[2]范建高,施军平.2011年NAFLD流行病学与无创诊断研究进展.实用肝脏病杂志,2012,15(2):81-83.
[3]陈长喜,杜娟,徐益敏,等.中老年人非酒精性脂肪肝与糖化血红蛋白关系的流行病学研究.中华内科杂志,2015,54(6):517-520.
[4]Younossi ZM,Koenig AB,Abdelatif D,et al.Global epidemiology of nonalcoholic fatty liver disease-Meta-analytic assessment of prevalence,incidence,and outcomes.Hepatology,2016,64(1):73.
[5]Kleindienst A,Battault S,Belaidi E,et al.Exercise does not activate the β3 adrenergic receptor-eNOS pathway,but reduces inducible NOS expression to protect the heart of obese diabetic mice.Basic Res Cardiol NLM,2016,111(4):1-12.
[6]Sitanggang EJ,Antarianto RD,Swa J,et al.Bone marrow stem cellsanti-liverfibrosispotency:inhibition ofhepatic stellate cells activity and extracellular matrix deposition.Int J Stem Cells,2017,10(1):69.
[7]Ragab S M M,Elghaffar S K A,El-Metwally T H,et al.Effect of a high fat,high sucrose diet on the promotion of non-alcoholic fatty liver disease in male rats:the ameliorative role of three natural compounds.Lipids Health Dis,2015,14(1):83.
[8]Inoue A,Obayashi K,Sonoda Y,et al.Regulation of matrix metalloproteinase-1 and alpha-smooth muscle actin expression by interleukin-1 alpha and tumour necrosis factor alpha in hepatic stellate cells.Cytotechnology,2016,69(3):461-468.
[9]Djordjevic DB,Zdravkovic M,Nagorni A,et al.A critical approach of guideline therapeutic recommendations for NAFLD.Curr Vasc Pharmacol,2017,20(6):1130-1136.
[10]World Gastroenterology Organisation.World Gastroenterology Organisation Global Guidelines:Nonalcoholic fatty liver disease and nonalcoholic steatohepatitis.J Clin Gastroenterol,2014,48(6):467-473.
[11]Shouhed D,Steggerda J,Burch M,et al.The role of bariatric surgery in nonalcoholic fatty liverdisease and nonalcoholic steatohepatitis.ExpertRev GastroenterolHepatol,2017,11(9):797-811.
[12]RanaH,YadavSS,ReddyHD,etal.Comparativeeffectof insulin sensitizers and statin on metabolic profile and ultrasonographical score in non alcoholic fatty liver disease.J Clin Diagn Res,2016,10(8):19-23.

