玻璃体视网膜术后高眼压预警机制在增殖性糖尿病视网膜病变患者中的护理效果
任天航,王红霞
(1.哈尔滨医科大学附属第二医院 眼科,黑龙江 哈尔滨 150001;2.河北医科大学第二医院 护理部,河北 石家庄 050000)
高眼压是增殖性糖尿病性视网膜病变(proliferative diabetic retinopathy,PDR)玻璃体视网膜术后常见的并发症,针对其发生的危险因素近几年研究较多,主要包括术前视网膜脱离、术中填充物种类、术后葡萄膜炎程度和积血残留等[1-3]。由于术后高眼压将导致患者高眼压眼视盘缺血、视神经萎缩,进而视力更新丧失,导致视力降低或丧失[4]。因此,临床上对术后高眼压的护理措施显得尤为重要。本研究对PDR玻璃体视网膜术后高眼压患者,根据预警机制进行护理干预,并观察高眼压转归情况和相关指标,现报道如下。
1 对象与方法
1.1 研究对象 便利抽样法选取某院2015年3月至2017年3月行玻璃体视网膜术并且出现术后高眼压的PDR患者86例为研究对象。所有患者均为单眼患病,排除术前有原发性青光眼或其他原因引起的眼压高于21 mmHg(1 mmHg=0.133 kPa)的患者。将患者按入院先后分为对照组和观察组。其中对照组43例,男23例、女20例;年龄19~66岁,平均(44±20.5)岁,患者住院时间为(16.5±2.1)d。观察组43例,男24例、女19例;年龄20~65岁,平均(43±21.3)岁。所有患者术前血糖控制稳定,血糖均维持在8.0~10.0 mmol/L。根据2002年国际临床分级标准对视网膜病变进行分期,全部患者分期均为Ⅳ期以上,为增殖期视网膜病变,其中Ⅳ期62例、Ⅴ期24例。所有患者均采用视网膜玻璃体手术进行治疗。两组患者在性别比例和年龄上差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组 采用常规护理,即俯卧位方法,患者俯卧于床,用棉圈、枕头或其他衣物置于前额或胸肩,其他并不采用额外的护理干预。
1.2.2 观察组 根据高眼压预警机制采取相应的护理干预措施。(1)对眼压>21 mmHg的患者,首先进行药物降眼压处理;眼压轻度升高者采用局部应用含有β-受体阻滞剂或α-受体激动剂等的眼药水;眼压中度以上升高者采用联合用药,全身使用碳酸酐酶抑制剂和高渗剂。对用药物治疗眼压无改善者进一步分析高眼压原因,并进行相应的护理。(2)减少俯卧位带来的不良反应。由于患者不能适应术后体位医嘱,常常表现为烦躁和不配合,因此在术前要跟患者讲解术后俯卧位对疾病预后的重要性,术后营造良好的睡眠环境;也可向患者提供各种俯卧位器具,如俯卧位面部支架和俯卧枕等。它们在改善患者术后强迫体位所致的胸痛、颈肩部酸痛等不适的同时,避免了患者夜间不自主侧转和仰翻。在合理采用俯卧位器具的基础上,配合指导患者进行卧位交换,这将降低患者术后俯卧位的躯体不适,也能够有效避免由于体位不当而导致的并发症;最后护士还需对患者进行饮食指导来避免俯卧位带来的便秘等不良反应。(3)眼压的观察。术后需每天检测患者的眼压、视功能以及与眼压有关的体征,以便及时发现术后高眼压的患者。
1.3 评价指标 (1)高眼压的控制情况;(2)术后第1、3、5天患者遵医嘱体位的例数以及复发情况。(3)舒适度。通过问卷调查方式了解患者的舒适度,表中包含10个问题关于俯卧位可能带来的不适,如肢体麻木、失眠、烦躁不安、肘关节疼痛、腰酸背痛等,每个问题1分,总分10分,1~3分为轻度不适;4~6分为中度不适;7~10分为重度不适。
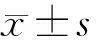
2 结果
2.1 两组高眼压的转归 86例患者发生高眼压,其中轻度高眼压(22~29 mmHg)46例、中度高眼压(30~39 mmHg)22例、重度高眼压(>40 mmHg)18例。对照组有11例患者发生术后顽固性高眼压,占25.6%;观察组有3例发生顽固性高眼压,占6.9%,差异有统计学意义(χ2=4.173,P<0.01)。观察组患者根据发生高眼压的预警机制不同而采取相应不同的综合护理,其中20例通过单纯的药物治疗,高眼压得到控制;12例患者出现严重渗出膜遮住瞳孔或虹膜周切孔的现象,对其给予药物治疗外,还进行了激光瞳孔缘或虹膜周切孔处切开术,术后患者眼压均降至正常;14例患者在行玻璃体视网膜术时进行了眼内填充物填充,这些患者经药物控制效果不佳,采取的相应护理措施为:第2天对6例注气患者放出部分气体,对注入4例硅油患者取出大约1 ml硅油;对3例新生血管性青光眼患者,取油后予阀门管植入。这些患者最后眼压均恢复正常,视力均得到很好的改善,有85.5%的患者视力提高了一个等级以上。
2.2 两组患者遵医嘱体位维持时间及复发情况 观察组患者遵医嘱例数明显高于对照组,差异有统计学意义(P<0.05)。观察组有3例患者复发,占6.52%,明显低于对照组(12例,30.0%),差异亦有统计学意义(χ2=6.21,P<0.05,表1)。

表1 两组患者遵体位医嘱时间及复发情况比较[n(%)]
2.3 两组患者术后舒适度评价 观察组患者舒适度优于对照组,差异有统计学意义(H=15.75,P<0.05)。
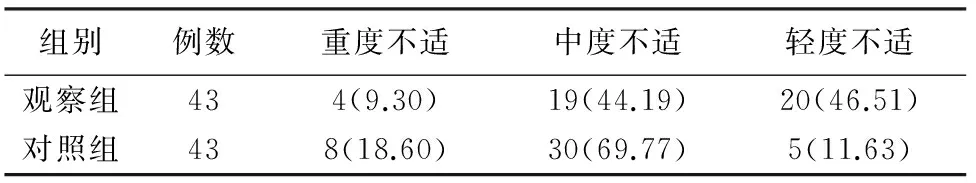
表2 两组患者术后舒适度评价[n(%)]
H=15.75,P<0.05
3 讨论
玻璃体视网膜术后高眼压是PDR患者术后常见的并发症之一,如果处理不当或处理不及时,不但达不到手术治疗的目的,还可能导致患者视力进一步下降,严重者将导致失明。国外[5-6]报道显示,玻璃体视网膜术后高眼压发病率为5%~53% ,而国内报道[7]的发病率较高,为58.15%。对于玻璃体视网膜术后高眼压的护理方法国内外均有较多报道,但根据高眼压的预警机制实施针对性的护理干预,则报道较少。
对于实施气体或硅油眼内填充者,术后保持俯卧位是手术的关键。这能有效地发挥硅油或气体的顶压作用,也可减少高眼压等并发症的发生。例如,当注气术后患者持仰卧位可使晶状体虹膜膈前移,易诱发青光眼。另外,俯卧位可减少视网膜再次脱离的概率。本研究对86例玻璃体视网膜术后发生高眼压患者(包括中轻度高眼压46例,中度高眼压22例,重度高眼压18例)进行护理干预。结果显示,虽然高眼压是玻璃体视网膜术后危险的常见并发症,但可以通过护理干预来控制,这与国外相关研究[8]一致。进一步对患者相关指标进行观察和监测发现,观察组患者遵体位医嘱维持时间长于对照组,且其复发率也明显低于对照组。术后对两组患者舒适度进行评价,发现观察组患者也明显优于对照组患者,分析其原因可能是有针对性的术后恢复指导,使患者了解到俯卧位的重要性,提高其遵从医嘱的意识。对照组患者由于忍受不了长时间单纯俯卧带来的不良反应,如压力大带来的精神消耗、腰酸背痛等躯体不适、便秘或压疮、神经损伤等,从而出现更换体位次数增多,甚至直接仰卧位睡,影响了手术效果,其术后复发率也较高。近几年,国内外研究[9]均表明,针对不同的危险因素实施不同的护理干预,对术后高眼压的控制均有很好的效果。
【参考文献】
[1] 刘淑贤,李海微.复杂性视网膜玻璃体手术后患者疼痛原因分析及护理[J].护理学报,2009,16(12B):46-47.
[2] 关键,王桂云.玻璃体视网膜手术后高眼压的原因分析及处理[J].中国实用眼科杂志,2009,27(9):905-907.
[3] 郭彦,张宛侠,包琦,等.重硅油填充术后患者并发症的护理[J].护理学报,2010,17(1A):59-61.
[4] 孟丽珠,陈松,韩泉洪,等.PDR 患者玻璃体视网膜术后高眼压的危险因素及疗效分析[J].眼科新进展,2010,30(6):537-539,546.
[5] Honavar S G,Goyal M,Majji A B,et al.Glaucoma after parsplana vitrectomy and silicone oil injection for complicated retinal detachments[J].Ophthalmol,1999,106(1):169 -176.
[6] Moisseiev J,Barak A,Manaim T,et al.Removal of silicone oil in the management of glaucomain eyes with emulsified silicone[J].Retina,1993,13(4):290-295.
[7] 李晖,宋蓓文,杜新华,等.增殖性糖尿病性视网膜病变玻璃体切割术后高眼压分析[J].上海交通大学学报:医学版,2008,28(6):694-697.
[8] 戴萍.玻璃体视网膜术后患者俯卧位的护理干预[J].解放军护理杂志,2007,24(4):9-10.
[9] Corporation H P.Glaucoma after penetrating keratoplasty:Incidence,risk factors,and management[J].J Ophthalmol,2011,2011(26):110-116.

