脊柱外科手术中影响输血的因素及输血疗效的回顾性分析
吴春曦,徐小敏,张 强,吴正云
(陆军军医大学西南医院:1.输血科;2.门诊部,重庆 400038)
脊柱外科手术操作程序复杂,手术时程较长,突发事件多,导致手术期间失血量大,严重危及患者生命,输血成为挽救患者生命的重要手段。然而输血是一把双刃剑,在挽救患者生命的同时也增加了感染、凝血功能障碍、电解质紊乱、体温下降等一系列风险[1-2]。尤其在血液资源紧缺的今天,如何科学的开展输血治疗是医务人员面临的重要问题。本文针对脊柱外科手术中影响输血的多种因素及输血疗效进行回顾性分析,为进一步提高输血的科学性、合理性奠定基础。
1 资料与方法
1.1一般资料 本文收集了2014年1月至2016年6月,66例因肿瘤、结核等疾病而需要进行脊柱外科手术的病例,输血组33例(输注悬浮红细胞和血浆),未输血组33例。其中输血组全部为术中输血病例,排除了术前、术后输血病例和自体输血的病例。
1.2方法 收集每例患者的性别、年龄、疾病诊断结果等基本资料以及输血前及输血后24 h血红蛋白(Hb)、血小板(PLT)计数、白细胞(WBC)计数、凝血酶原时间(PT)、活化部分凝血酶原时间(APTT)等血液检测指标,同时收集住院时间等指标,分析影响脊柱外科手术患者疗效的因素。

2 结 果
本研究纳入的输血组患者平均年龄为(36.7±17.3)岁,未输血组平均年龄(49.18±10.73)岁,输注的血液制品包括红细胞及血浆,悬浮红细胞平均输注量为(2 187.9±896.8)mL,血浆平均输注量(1 315.6±475.1)mL。通过单变量分析(表1),发现脊柱外科手术中,男性患者与女性患者的风险程度相当,差异无统计学意义(P=1.000);40岁及以上的患者的输血风险约为40岁以下人群的15%(P=0.001);肿瘤患者的输血风险约为非肿瘤患者的12%(P<0.01);术中失血在2 U及以上的患者的输血风险约为失血量小于2 U患者的37.14倍(P<0.01);Hb水平在120 g/L以下的患者为140 g/L以上患者的11.67倍,120~140 g/L的患者为140 g/L以上患者的2.17倍(P=0.009);WBC异常患者与WBC正常人群差异无统计学意义(P=0.882);不同血小板水平人群间的差异无统计学意义(P=0.682);APTT更小的人群(<25 s)输血的潜在风险更小,约为一般人群的(≥25 s)的21%(P=0.004),但PT长短不是输血的显著潜在风险(P=0.131)。多因素回归分析显示,年龄、疾病类型及Hb水平是输血显著的潜在风险(表2)。
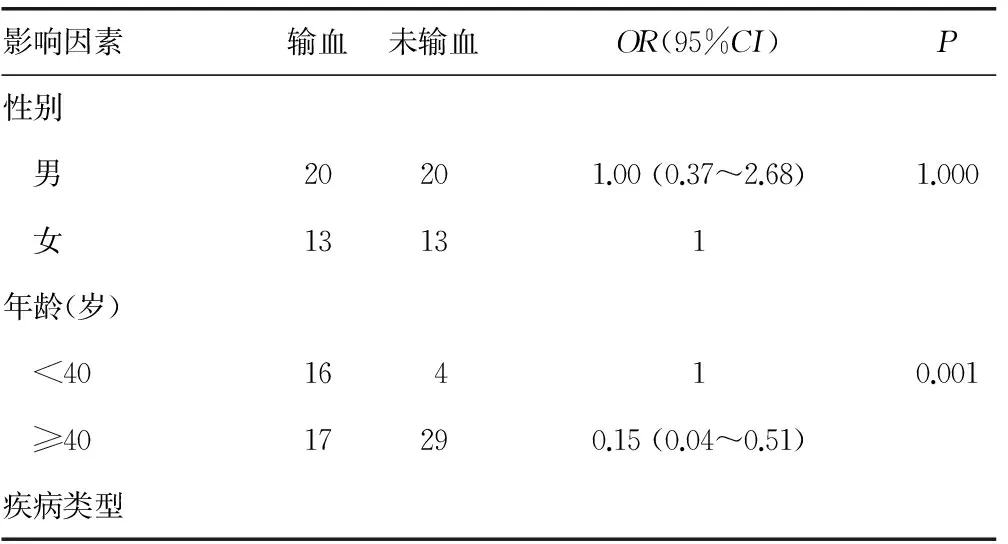
表1 影响输血的单因素分析
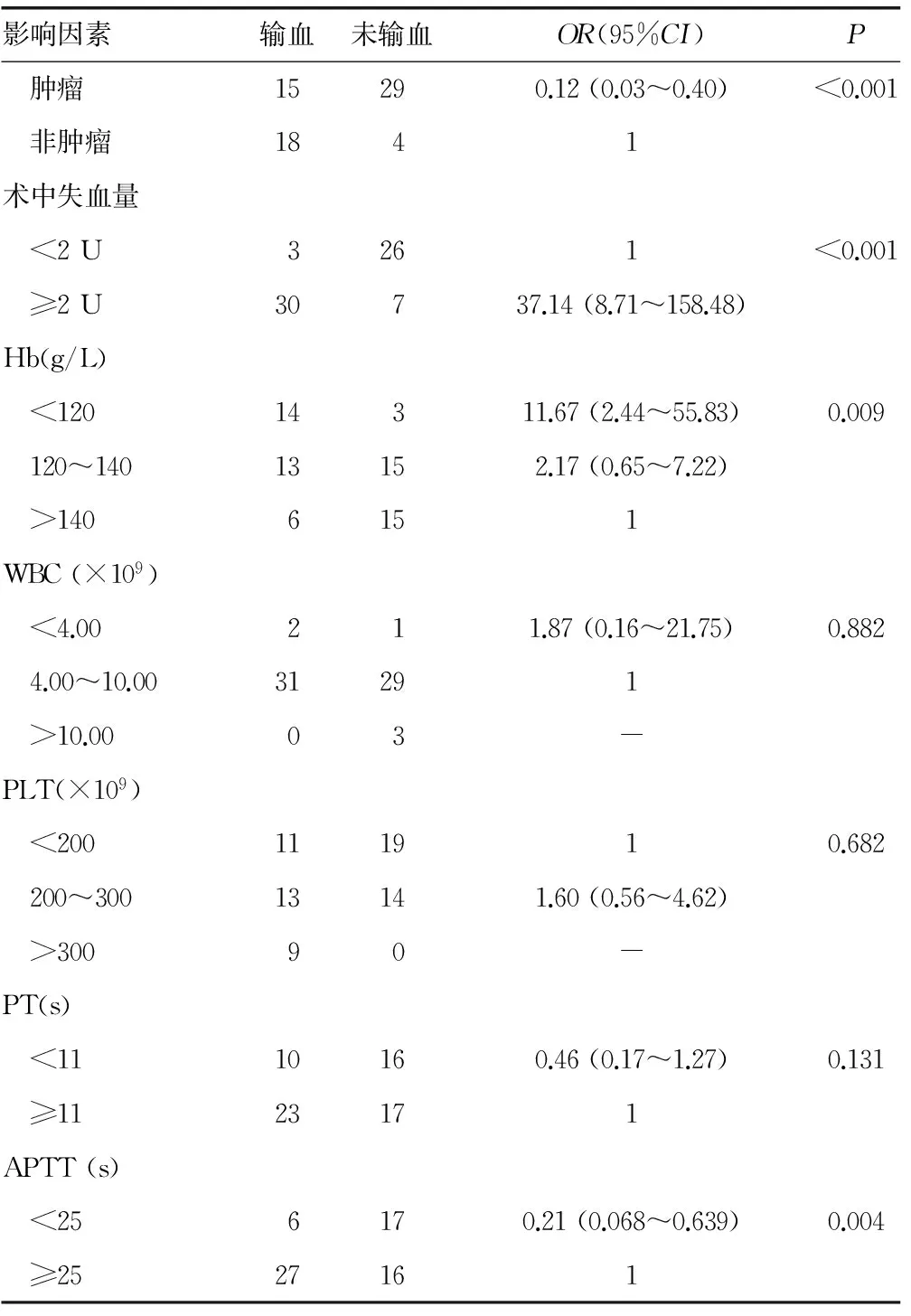
续表1 影响输血的单因素分析
-:此项无数据
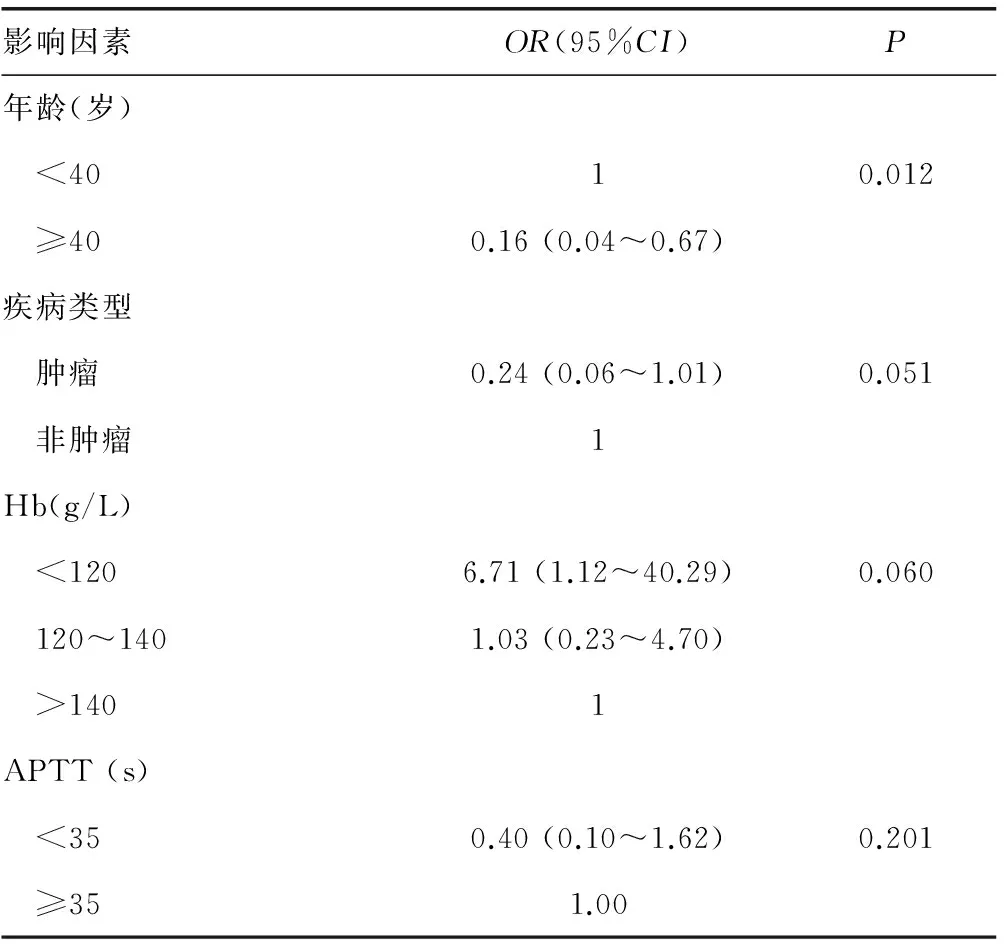
表2 影响输血的多因素分析
比较手术前后指标发现,WBC水平较手术前显著上升(P<0.01);Hb较手术前显著下降(P<0.01),PLT较手术前显著下降(P<0.01),PT及APTT较手术前有明显延长(P<0.05),见表3。输血组的平均住院时间[(31.61±13.11)d]显著长于未输血组(21.21±6.31,P<0.01)。
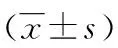
表3 输血前后指标的比较
3 讨 论
肿瘤、病原体感染、意外创伤、畸形等多种原因均可对脊柱造成损伤而进行脊柱外科手术治疗[3]。脊柱外科手术具有操作程序复杂,耗时长,风险大等特点,术中通常需要进行输血治疗来保证手术顺利开展。输血剂量与手术种类、手术方法相关[4-5],同时患者的年龄、身体状况、并发症等也是影响输血治疗的重要因素[6]。本研究中单因素分析发现,患者的年龄、疾病类型、术中失血量、血红蛋白水平以及APTT等多项指标是导致输血的显著因素。值得注意的是高年龄段的肿瘤患者的输血风险反而较低,这与现有的认识相背。其中的原因之一可能是更高龄患者更愿意选择保守治疗,选择手术治疗的患者病情相对简单,手术风险相对较低,从而降低了输血风险;另一方面可能是由于高龄患者有更高的肿瘤患病概率,而肿瘤患者较结核或其他感染患者的手术创面可能相对较小,手术时程可能相对更短,从而降低了输血的风险。在单因素分析中,血小板水平是导致输血的潜在风险之一,但多因素分析中血小板计数的影响并不显著,同时多因素分析未发现凝血象指标在输血预测方面的显著性意义。另外,许多研究都表明失血量是导致输血的直接因素,这与实际临床经验相符,但术中失血量不能完全术前预测,因此将其用于术前预测的意义有限,只能根据手术实际情况采取相应措施。
越来越多的研究表明输血治疗在挽救患者生命的同时还具有无法避免的风险,给患者带来多种并发症[1,7-8]。因为血型筛查的全面开展,输血引起的溶血反应得到有效的控制,发生率很低。然而,降低输血引起的病原体传播风险仍然是输血科工作需要努力的方向。目前的血液成分在输注前仅对人类免疫缺陷病毒、乙型肝炎病毒、丙型肝炎病毒及梅毒等少数几种重要的病原体进行筛查,并不能特别有效地预防成百上千种病原体感染的风险,如发热、寒战、恶心、呕吐等轻微但影响患者预后的并发症。
在本研究中,笔者比较了输血前后患者白细胞水平的变化,发现血液输注后白细胞水平显著高于输血前,且超过了白细胞正常水平,提示输血治疗具有增加患者感染的潜在风险。从血常规变化水平来看,输血治疗后血红蛋白、血小板等指标虽然仍有显著下降,但整体保持在了正常或接近正常的水平。这提示输血治疗有助于维持血容量、红细胞、血小板等的正常水平。结合凝血象指标,可以看到PT和APTT均有显著的延长,提示输血可能带来更大的出血风险。这一方面因为手术中的大量出血极易诱发消耗性凝血功能障碍[9];另一方面输注的血液成分中含有抗凝剂,尤其在大剂量输血的时候其潜在的出血风险会有非常显著的提高。另外,从住院时间这一指标可以看出,输血组的住院时间显著长于非输血组患者,这与患者的手术类型、创伤面积等相关,但同时也可能受到输血治疗的影响。输血治疗导致的更高感染率及凝血功能的下降都可能延长创伤恢复时间。
为减少输血并发症的发生,更多的研究者建议不采用异体输血的治疗手段或减少输血的剂量,推荐自体血预存或回收方式的治疗手段,这一方面有助于缓解血源紧张的压力,另一方面也降低了异体血输注引起的并发症发生率。然而,这一观点也受到一些研究者的质疑[10],指出自体输血增加了患者围术期贫血的风险,加大了患者术中出血量,进而增加了异体血输注的概率。更重要的是,对于一些年老、贫血或昏迷等特殊情况的患者,自体输血治疗很难开展。此外,更多的方法也被研究者所推荐,如腹部减压、低压麻醉、肾上腺素及抗纤溶酶试剂的使用等,都在一定程度上减少了输血的剂量,降低了输血的风险[11-12]。
关于引起输血的潜在风险以及输血引起的临床预后改变有着较多的混杂因素和复杂的评价指标,在现有的研究基础上需要更全面的前瞻性研究进行更深入分析讨论。本研究发现,患者的年龄、疾病类型、血红蛋白水平等指标对患者输血的术前预测有显著意义。输血治疗在维持患者血容量、维持血压、保证供氧等方面有重要意义,但同时也增加了病原体感染、凝血功能障碍等风险,对患者的预后有一定的负面作用。输血治疗中需要结合患者的多种因素对输血风险进行评估,加强输血管理,更深入地提高个性化治疗服务水平,降低并发症发生的概率。
[1]GARRAUD O,FILHO L A,LAPERCHE S,et al.The infectious risks in blood transfusion as of today-A no black and white situation[J].Presse Med,2016,45(7/8):303-311.
[2]任秀慧.大量输血及其并发症的探讨[J].中国实用医药,2015,10(1):27-28.
[3]BUTLER J S,BURKE J P,DOLAN R T,et al.Risk analysis of blood transfusion requirements in emergency and elective spinal surgery[J].Eur Spine,2011,20(5):753-758.
[4]GUAY J,HAIG M,LORTIE L,et al.Predicting blood loss in surgery for idiopathic scoliosis[J].Can J Anaesth,1994,41(9):775-781.
[5]DEKUTOSKI M B.Blood loss and transfusion management in spinal surgery[J].Orthopedics,1999(22):155-157.
[6]NUTTALL G A,HORLOCKER T T,SANTRACH P J,et al.Predictors of blood transfusions in spinal instrumentation and fusion surgery[J].Spine,2000,25(5):596-601.
[7]TRAINEAU R,ELGHOUZZI M H,BIERLING P.Update on infectious risks associated with blood products[J].La Revue Praticien,2009,59(1):86-89.
[8]COHEN J A,ALAN N,SEICEAN A,et al.Risk associated with perioperative red blood cell transfusion in cranial surgery[J].Neurosurg Rev,2017,40(4):633-642.
[9]曹晓丹,许晶,金惠玉,等.大量输血时病理性出血的原因探讨[J].当代医学,2015,21(3):103.
[10]KENNEDY C,LEONARD M,DEVITT A,et al.Efficacy of preoperative autologous blood donation for elective posterior lumbar spinal surgery[J].Spine,2011,36(26):1736-1743.
[11]ELWATIDY S,JAMJOOM Z,ELGAMAL E,et al.Efficacy and safety of prophylactic large dose of tranexamic acid in spine surgery:a prospective,randomized,double-blind,placebo-controlled study[J].Spine,2008,33(24):2577-2580.
[12]GOODNOUGH L T,SHANDER A,BRECHER M E.Transfusion medicine:looking to the future[J].Lancet,2003,361(9352):161-169.

