大脑中动脉狭窄或闭塞致缺血性卒中预后影响因素分析
宋磊 沈桂权 高波
缺血性卒中是严重危害人类健康、威胁生命的常见疾病,具有高发病率、高病残率和高病死率的特点,给患者、家庭及社会带来沉重经济负担[1]。近年来,全国各地建立卒中单元,治疗技术也显著提高,最新国外多中心临床研究证实脑卒中患者血管内机械取栓时间可以延长至发病后6~16小时[2],但我国卒中单元的建立仍不完善,脑卒中病残率和病死率仍较高[3]。缺血性卒中患者多伴高血压、糖尿病、高脂血症等危险因素[2],发病时间、病变部位、病变狭窄程度等均可以影响预后[4]。缺血性卒中的责任血管以大脑中动脉(MCA)最为常见,大脑中动脉狭窄或闭塞致缺血性卒中的临床表现差异较大,预后亦不尽相同。尽早识别大脑中动脉狭窄或闭塞致缺血性卒中患者预后良好的影响因素,对治疗方案的选择具有重要意义。本研究采用MRI和MRA检测大脑中动脉,筛查大脑中动脉狭窄或闭塞致缺血性卒中预后良好[改良Rankin量表(mRS)评分≤2分]的影响因素,以为合理评价脑卒中预后和指导临床实践提供依据。
资料与方法
一、临床资料
1.纳入标准 (1)大脑中动脉狭窄或闭塞致缺血性卒中的诊断符合《中国急性缺血性脑卒中诊治指南2014》[5],并经头部 CT和(或)MRI检查证实。(2)临床症状与体征表现为头晕、呕吐、意识障碍或偏身感觉障碍、偏瘫、失语、行走不稳等。(3)均于入院24 h内完善头部MRI检查。(4)本研究经贵州医科大学附属医院道德伦理委员会审核批准,所有患者或其家属均知情同意并签署知情同意书。
2.排除标准 (1)头部CT和(或)MRI证实为出血性卒中或缺血性卒中出血性转化(HT)。(2)诊断为眩晕、中枢神经系统肿瘤或诊断不明。(3)后循环缺血性卒中。(4)体内植入心脏起搏器、金属异物而无法完成MRI检查。(5)MRI图像有严重伪影或观察欠佳。(6)治疗时间窗内行静脉溶栓、动脉溶栓或血管内介入治疗。
3.一般资料 通过医学影像存档与通信系统,选择2015年9月-2017年12月在贵州医科大学附属医院神经内科或急诊科诊断与治疗的大脑中动脉狭窄或闭塞致缺血性卒中患者共109例,其中,男性66例,女性43例;年龄34~97岁,平均(64.37±13.17)岁;发病至MRI检查时间<1 d者9例(8.26%),1~4 d者61例(55.96%),5~9 d者25例(22.94%),≥10 d者14例(12.84%);既往有脑卒中和(或)短暂性脑缺血发作(TIA)20例(18.35%)、冠心病18例(16.51%)、心房颤动25例(22.94%),吸烟史45例(41.28%)、饮酒史34例(31.19%);收缩压(SBP)87 ~ 187 mm Hg(1 mm Hg=0.133 kPa),平均为(149.11±20.52)mm Hg;舒张压(DBP)为 46~117 mm Hg,平均(86.88±12.72)mm Hg;血糖3.63~28.37 mmol/L,平均(7.29±3.56)mmol/L;血清总胆固醇(TC)为 2.18~8.96 mmol/L,平均为(4.63±1.21)mmol/L;甘油三酯(TG)0.56~5.43 mmol/L,中位值1.65(1.14~2.03)mmol/L;低密度脂蛋白胆固醇(LDL⁃C)为 0.79~5.50 mmol/L,平均为(2.68±0.98)mmol/L;高密度脂蛋白胆固醇(HDL⁃C)0.61~2.15 mmol/L,平均(1.25±0.30)mmol/L;血浆同型半胱氨酸(Hcy)7.24~47.13 μ mol/L,平均(17.48±6.85)μ mol/L;大脑中动脉狭窄率<30%者19例(17.43%),30%~69%者7例(6.42%),70%~99%者29例(26.61%),闭塞54例(49.54%);入院时美国国立卫生研究院卒中量表(NIHSS)评分为7~30分、中位评分18(16,22)分,出院时NIHSS评分1~28分、中位评分16(14,20)分。
二、研究方法
1.临床资料采集 详细记录患者性别、年龄、发病至MRI检查时间(<1、1~4、5~ 9和 ≥ 10 d[6])、既往史[脑卒中和(或)短暂性脑缺血发作、冠心病、心房颤动和吸烟史、饮酒史]、收缩压和舒张压、血糖、血清总胆固醇、甘油三酯、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇、血浆同型半胱氨酸、入院时NIHSS评分等基线资料。所有患者均行改善微循环和营养神经等对症支持治疗。记录患者出院时NIHSS评分以及电话随访3个月时mRS评分,mRS评分>2分为预后不良,≤2分为预后良好。
2.头部影像学检查 采用荷兰Philips公司生产的Achieva X⁃series 3.0T超导型MRI扫描仪,8通道头部线圈,梯度场强45 mT/m,扫描序列包括T1WI、T2WI、FLAIR成像、扩散加权成像(DWI)和三维时间飞跃(3D⁃TOF)MRA,采用单次激发平面回波成像(SE⁃EPI)进行横断面扫描,定位线平行前连合⁃后连合(AC⁃PC)平面。(1)T1WI:重复时间(TR)2459 ms、回波时间(TE)27.20 ms、反转时间(TI)760 ms,扫描视野(FOV)240 mm×180 mm,矩阵320×224,激励次数(NEX)2次,扫描层厚为6 mm、层间距6 mm,共扫描12层,扫描范围覆盖颅底至颅顶全部脑组织。(2)T2WI:重复时间3780 ms、回波时间104.50 ms,扫描视野240 mm×180 mm,矩阵384×269,激励次数1次,扫描层厚6 mm、层间距1.80 mm,共10层,范围覆盖颅底至颅顶全部脑组织。(3)FLAIR成像:重复时间8002 ms、回波时间200 ms、反转时间2000 ms,扫描视野240 mm×240 mm,矩阵256×192,激励次数1次,扫描层厚6 mm、层间距1.80 mm,共10层,范围覆盖颅底至颅顶全部脑组织。(4)DWI:重复时间4500 ms、回波时间81.70 ms,扫描视野240 mm×240 mm,矩阵162×162,激励次数2次,扫描层厚为6 mm、层间距1.80 mm,共10层,范围覆盖颅底至颅顶全部脑组织。(5)3D⁃TOF MRA:重复时间 24 ms、回波时间2.90 ms,扫描视野210 mm×185 mm,矩阵288×192,激励次数1次,扫描层厚1 mm、层间距0.70 ms,共10层,范围覆盖颅底至颅顶全部脑组织。
3.图像处理 由两位工作时间10年以上、经验丰富的影像科医师对图像进行独立分析,意见不一致时由另一位高年资医师进一步确认。(1)FLAIR成像血管高信号(FVH)阳性判断标准[7]:FLAIR 成像可见脑沟或外侧裂斑点状或蛇纹状高信号影,而相同层面T2WI呈流空信号影,且至少发生于1个层面(图 1)。(2)FVH 评分标准:采用 Olindo等[8]的 FVH半定量评分方法,以大脑中动脉前皮质区(M1)作为起始层面,自下而上连续观察,所有层面均无FVH阳性征象为0分,其中任意层面出现FVH阳性征象则为 1 分。(3)FVH⁃DWI不匹配和匹配判断标准[9]:FVH⁃DWI不匹配指DWI病灶周围可见FVH阳性征象,而病灶内未见FVH阳性征象(图2);FVH⁃DWI匹配系指DWI病灶内可见FVH阳性征象(图3)。(4)DWI⁃Alberta脑 卒 中 计 划 早 期 CT 评 分(ASPECTS)[10]:根据大脑中动脉供血范围共分为10个区域,即前皮质区(M1)、岛叶外侧皮质区(M2)、后皮质区(M3)、前皮质区上方皮质(M4)、岛叶外侧皮质区上方皮质(M5)、后皮质区上方皮质(M6)、豆状核(L)、岛叶(I)、尾状核(C)、内囊(IC),总评分为10分,累及1个区域减1分,所有区域均受累为0分。(5)大脑中动脉狭窄率:根据北美症状性颈动脉内膜切除术试验(NASCET)标准[11],即血管狭窄率(%)=(1-最小残留管径/狭窄远端正常管径)×100%,<30%为轻度狭窄;30%~69%为中度狭窄;70%~99%为重度狭窄;100%且MRA上无信号为闭塞。串联或多处狭窄者取病变最严重部位。每例测量3次,取平均值。
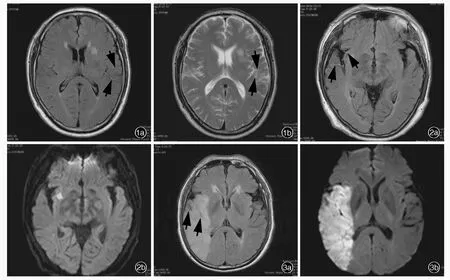
图1 头部MRI显示的FVH阳性征象 1a 横断面FLAIR成像可见左侧颞叶表面和脑沟内多发条状高信号影(箭头所示) 1b 相同层面T2WI呈流空信号影(箭头所示) 图2 头部MRI显示的FVH⁃DWI不匹配征象 2a 横断面FLAIR成像可见右侧颞叶和外侧裂病变周围多发FVH阳性征象(箭头所示) 2b 横断面DWI未见病变内FVH阳性征象 图3头部MRI显示的FVH⁃DWI匹配征象 3a 横断面FLAIR成像可见右侧颞叶和脑沟表面多发FVH阳性征象(箭头所示)3b 横断面DWI可见病变内FVH阳性征象Figure 1 FVH⁃positive signs in head MRI Axial FLAIR showed multiple strip hyperintensities in left temporal lobe surface and sulci(arrows indicate,Panel 1a).T2WI in the corresponding level showed flow voids(arrows indicate,Panel 1b). Figure 2 FVH⁃DWI mismatching signs in head MRI Axial FLAIR showed multiple FVH⁃positive signs around the lesion located in right temporal lobe and lateral fissure(arrows indicate,Panel 2a).Axial DWI did not show FVH⁃positive signs(Panel 2b).Figure 3 FVH⁃DWI matching signs in head MRI Axial FLAIR showed multiple FVH⁃positive signs in right temporal lobe surface and sulci(arrows indicate,Panel 3a).Axial DWI showed multiple FVH⁃positive signs within the lesion(Panel 3b).
4.统计分析方法 采用SPSS 19.0统计软件进行数据处理与分析。计数资料以相对数构成比(%)或率(%)表示,采用χ2检验、校正χ2检验或秩和检验。呈正态分布的计量资料以均数±标准差(x±s)表示,采用两独立样本的t检验;呈非正态分布的计量资料以中位数和四分位数间距[M(P25,P75)]表示,采用Mann⁃Whitney U检验。大脑中动脉狭窄或闭塞致缺血性卒中预后良好(mRS评分≤2分)影响因素的筛查采用单因素Logistic回归分析,将P≤0.05的自变量代入Logistic回归方程,进一步行多因素前进法Logistic回归分析。 绘制大脑中动脉狭窄或闭塞致缺血性卒中预后良好(mRS评分≤2分)影响因素的受试者工作特征(ROC)曲线,确定预测预后良好的最佳临界值,计算灵敏度、特异度和准确度。以P≤0.05为差异具有统计学意义。
结 果
一、临床资料的比较
本组109例患者根据mRS评分分为预后不良(mRS评分>2分)组和预后良好(mRS评分≤2分)组。(1)预后不良组:共85例患者,男性51例,女性34例;年龄为34~97岁,平均为(64.98±12.80)岁;发病至MRI检查时间<1 d者4例(4.71%),1~4 d者52例(61.18%),5~9 d者19例(22.35%),≥10 d者10例(11.76%);既往有脑卒中和(或)短暂性脑缺血发作16例(18.82%)、冠心病16例(18.82%)、心房颤动21例(24.71%),吸烟史34例(40%)、饮酒史27例(31.76%);收缩压87~187 mm Hg,平均(150.60±20.82)mm Hg;舒 张 压 46 ~ 117 mm Hg,平均为(88.29±13.30)mm Hg;血糖3.83~28.37 mmol/L,平均为(7.63±3.83)mmol/L;血清总胆固醇为2.18~8.96 mmol/L,平均(4.62±1.19)mmol/L;甘油三酯0.56 ~ 5.24 mmol/L,中位值1.72(1.14,2.03)mmol/L;低密度脂蛋白胆固醇为0.79~5.28 mmol/L,平均(2.65±0.97)mmol/L;高密度脂蛋白胆固醇0.61~2.15 mmol/L,平均为(1.25±0.31)mmol/L;血浆同型半胱氨酸为 7.24~47.13 μmol/L,平均为(17.53±7.01)μ mol/L;大脑中动脉狭窄率<30%者15例(17.65%),30%~69%者6例(7.06%),70%~99%者22例(25.88%),闭塞42例(49.41%);入院时NIHSS评分7~30分,中位评分为18(16,22)分;FVH评分1~ 8分,中位评分3(2,4)分;FVH⁃DWI不匹配47例(55.29%),匹配38例(44.71%);DWI⁃ASPECTS评分0~9分,中位评分6(4,7)分;出院时NIHSS评分1~28分,中位评分16(14,20)分。(2)预后良好组:24例患者,男性15例,女性9例;年龄39~88岁,平均(62.21±14.51)岁;发病至MRI检查时间<1 d 5例(20.83%),1~4 d 9例(37.50%),5~9 d 6例(25%),≥10 d 4例(16.67%);既往有脑卒中和(或)短暂性脑缺血发作4例(16.67%)、冠心病2例(8.33%)、心房颤动 4例(16.67%),吸烟史 11例(45.83%)、饮酒史7例(29.17%);收缩压为114~180 mm Hg,平均为(143.83±18.91)mm Hg;舒张压63~101 mm Hg,平均(81.88±8.95)mm Hg;血糖3.63~11.80 mmol/L,平均为(6.11±2.00)mmol/L;血清总胆固醇为2.30~7.59 mmol/L,平均为(4.69±1.30)mmol/L;甘油三酯0.73~5.43 mmol/L,中位值为 1.63(1.14,1.99)mmol/L;低密度脂蛋白胆固醇0.95~5.50 mmol/L,平均为(2.77±1.05)mmol/L;高密度脂蛋白胆固醇为0.75~1.83 mmol/L,平均为(1.25±0.37)mmol/L;血浆同型半胱氨酸 8.49~42.59 μmol/L,平均为(17.26±6.41)μmol/L;大脑中动脉狭窄率<30%4例(16.67%),30%~69%1例(4.17%),70% ~99%7例(29.17%),闭塞 12例(50%);入院时NIHSS评分8~26分,中位评分17.00(15.25,22.00)分;FVH评分2~8分,中位评分5(3,6)分;FVH⁃DWI不匹配 19例(79.17%),匹配 5例(20.83%);DWI⁃ASPECTS评分 4~9分,中位评分7.00(6.75,9.00)分;出院时NIHSS评分4~23分,中位评分15.50(14.25,18.50)分。表1结果显示,两组患者发病至MRI检查时间、舒张压、血糖、FVH评分、FVH⁃DWI不匹配比例和 DWI⁃ASPECTS 评分差异有统计学意义(均P<0.05),其余各项指标组间差异无统计学意义(均P>0.05)。
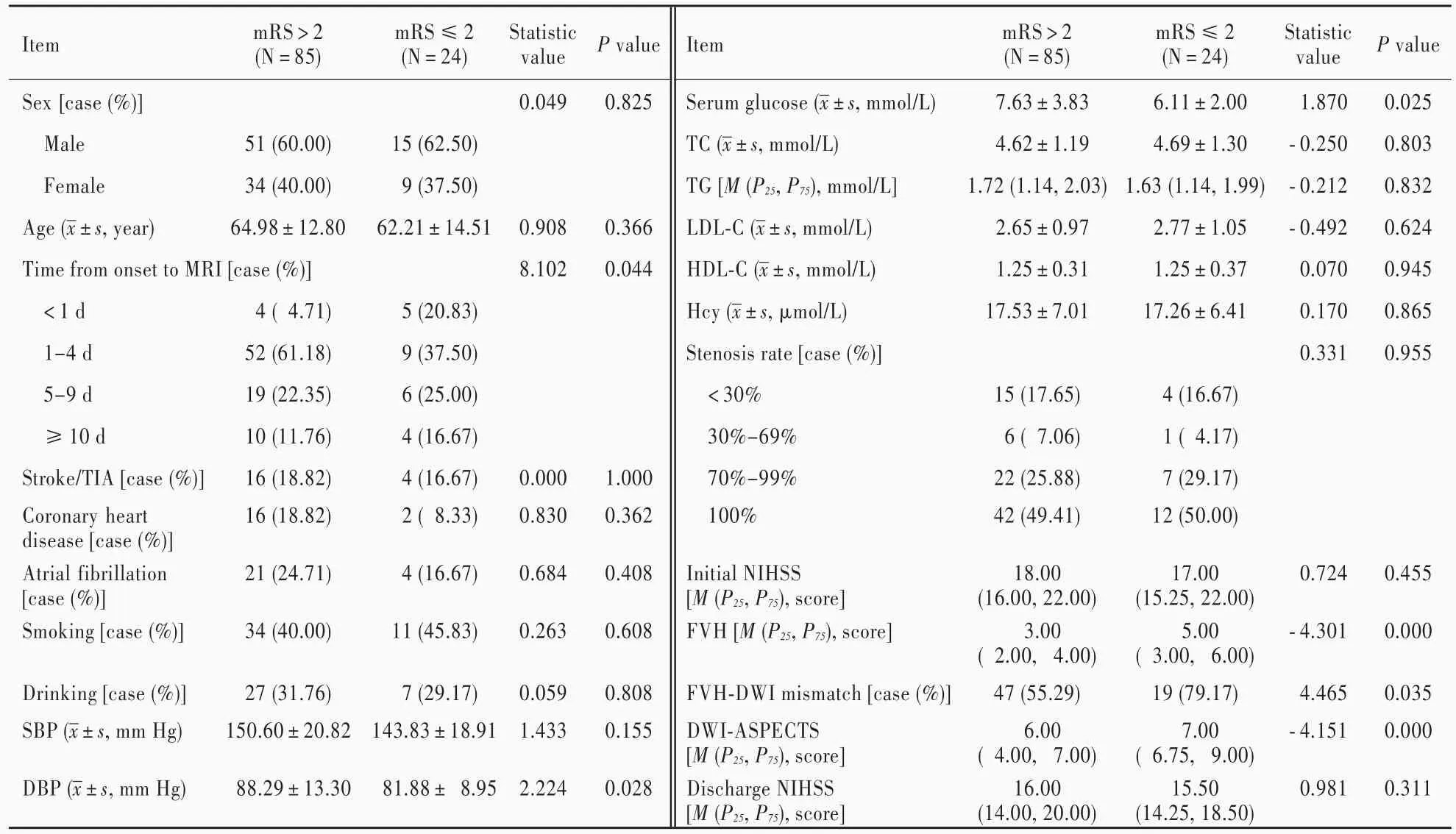
表1 预后不良组与预后良好组患者临床资料的比较Table 1. Comparison of general data between poor prognosis group(mRS>2)and good prognosis group(mRS≤2)

表2 大脑中动脉狭窄或闭塞致缺血性卒中预后良好(mRS评分≤2分)影响因素变量赋值表Table 2. Variable assignment of influencing factors for favorable prognosis(mRS score≤2)of ischemic stroke caused by MCA stenosis or occlusion
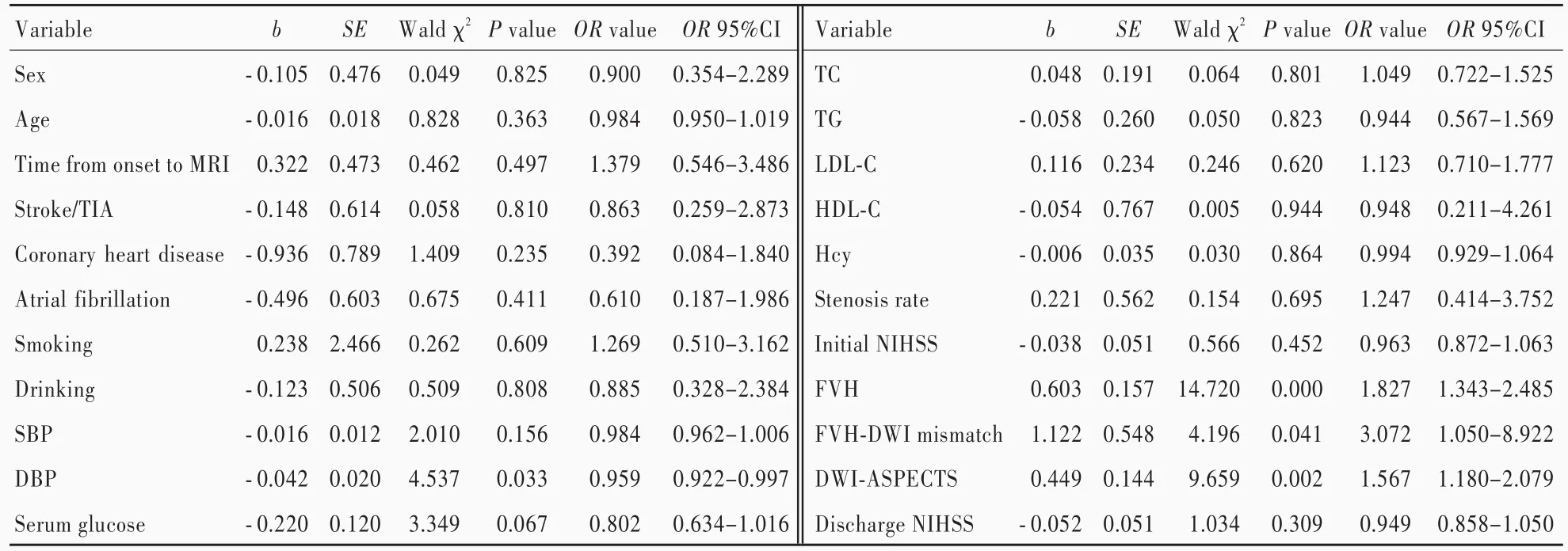
表3 大脑中动脉狭窄或闭塞致缺血性卒中预后良好(mRS评分≤2分)单因素Logistic回归分析Table 3. Univariate Logistic regression analysis of favorable prognosis(mRS score≤2)of ischemic stroke caused by MCA stenosis or occlusion
二、大脑中动脉狭窄或闭塞致缺血性卒中预后良好的影响因素分析
由表2,3可见,单因素Logistic回归分析显示,舒张压(P=0.033)、FVH评分(P=0.000)、FVH⁃DWI不 匹 配(P=0.041)和 DWI⁃ASPECTS评 分(P=0.002)是大脑中动脉狭窄或闭塞致缺血性卒中预后良好(mRS评分≤2分)的影响因素;将上述影响因素代入多因素Logistic回归方程,表4结果显示,舒张压(OR=0.924,95%CI:0.869 ~ 0.983;P=0.013)、FVH 评分(OR=2.008,95%CI:1.404~ 2.873;P=0.000)和 DWI⁃ASPECTS 评分(OR=1.955,95%CI:1.336~2.862;P=0.001)是大脑中动脉狭窄或闭塞致缺血性卒中预后良好(mRS评分≤2分)的独立影响因素。
三、FVH评分和DWI⁃ASPECTS评分对大脑中动脉狭窄或闭塞致缺血性卒中预后良好的预测价值
根据两组患者FVH评分和DWI⁃ASPECTS评分假设不同临界点,获得一系列灵敏度和特异度:以灵敏度为纵坐标,1⁃特异度为横坐标,绘制ROC曲线。该曲线下面积(AUC)反映准确度,数值越接近1,表明FVH评分和DWI⁃ASPECTS评分预测预后的准确度越高,而灵敏度和特异度均较高的假定分界点即定为临界值。图4 ROC曲线显示,FVH评分曲线下面积为0.768(95%CI:0.656 ~ 0.880,P=0.000),DWI⁃ASPECTS 评分 曲线下 面积为 0.721(95%CI:0.608~0.834,P=0.001);FVH评分用于预测预后良好(mRS评分≤2分)的临界值为4.50分,其灵敏度为 0.625、特异度为 0.824、Youden指数为 0.449,而DWI⁃ASPECTS评分用于预测预后良好(mRS评分≤2分)的临界值为6.50分,其灵敏度为0.750、特异度为0.671、Youden指数为0.421。
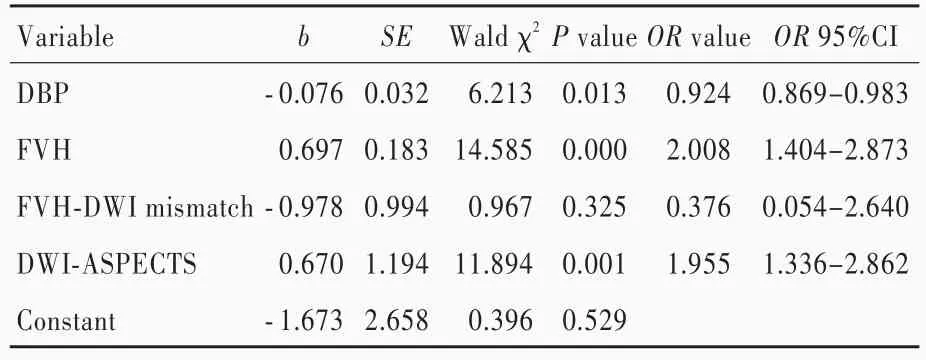
表4 大脑中动脉狭窄或闭塞致缺血性卒中预后良好(mRS评分≤2分)多因素前进法Logistic回归分析Table 4. The multivariate forward Logistic regression analysis of good prognosis(mRS≤2)of ischemic stroke caused by MCA stenosis or occlusion
讨 论
研究显示,大脑中动脉狭窄或闭塞致缺血性卒中约占全部缺血性卒中的60%以上[12]。及时、准确评价缺血性卒中预后,对其临床治疗和预后转归具有重要意义[13]。mRS量表作为评价缺血性卒中预后的指标,具有较好的信度和效度[14]。本研究纳入的缺血性卒中患者均为大脑中动脉狭窄或闭塞所致,结果显示,舒张压、FVH评分和DWI⁃ASPECTS评分是大脑中动脉狭窄或闭塞致缺血性卒中预后良好的独立影响因素;ROC曲线显示,FVH评分曲线下面积为0.768(95%CI:0.656 ~ 0.880,P=0.000),DWI⁃ASPECTS 评分 曲线下 面积为 0.721(95%CI:0.608~0.834,P=0.001);FVH评分预测预后良好的临界值为4.50分,灵敏度为0.625、特异度为0.824、Youden指数为0.449,DWI⁃ASPECTS评分预测预后良好的临界值为6.50分,灵敏度为0.750、特异度为0.671、Youden指数为0.421。
研究显示,高血压是脑卒中最常见且最主要的危险因素[15]。本研究预后良好组舒张压低于预后不良组且差异有统计学意义。既往研究显示,舒张压 <70 mm Hg组、70~79 mm Hg组、80~89 mm Hg组和≥90 mm Hg组患者脑卒中发病率分别为9.9%、6.8%、8.5%和10.8%,支持舒张压可以影响脑卒中患者预后的结论[15]。
既往有多项研究采用FVH评分评价急性缺血性卒中患者预后,Olindo等[8]研究显示,大脑中动脉远端FVH评分与预后良好具有相关性,FVH评分≥4分患者梗死灶体积和NIHSS评分均低于FVH评分<4分患者,且有较好的侧支循环。本研究预后良好组患者FVH评分高于预后不良组且差异有统计学意义,与上述研究相一致。既往研究常采用FVH⁃DWI不匹配替代灌注成像(PWI)⁃DWI不匹配,以反映缺血半暗带区,并用于指导缺血性卒中的再灌注治疗,从而使患者获得良好预后[9]。本研究预后良好组患者FVH⁃DWI不匹配比例高于预后不良组且差异有统计学意义,表明FVH⁃DWI不匹配可以间接反映缺血性卒中患者预后,且DWI⁃ASPECTS评分可以快速、有效地获得梗死灶体积[10]。有研究显示,ASPECTS评分>7分患者临床预后优于ASPECTS评分≤7分患者,且ASPECTS评分≤4分患者临床预后不良[16]。本研究预后良好组患者DWI⁃ASPECTS评分高于预后不良组且差异有统计学意义,与上述研究结果相一致。
ROC曲线的分析参数包括灵敏度和特异度,而曲线下面积反映准确度,Youden指数反映诊断阈值,Youden指数最大值是综合灵敏度和特异度的最佳截断点,代表最佳阈值,即临界值[17]。曲线下面积为0.50~0.70为诊断价值较低;0.70~0.90为诊断价值中等;>0.90为诊断价值较高[18]。本研究ROC曲线显示,FVH评分Youden指数为0.449,对应的FVH评分为4.50分,表明FVH评分为4~5分时预测预后良好的价值最高,与Olindo等[8]研究结果一致;DWI⁃ASPECTS评分 Youden 指数为 0.421,对应的DWI⁃ASPECTS 评分为 6.50 分,表明 DWI⁃ASPECTS评分为6~7分时预测预后良好的诊断价值最高,也与国外研究结果相一致[16]。进一步比较FVH评分和DWI⁃ASPECTS评分曲线下面积,前者大于后者(0.768对0.721),表明FVH评分对大脑中动脉狭窄或闭塞致缺血性卒中患者预后的预测价值更高。
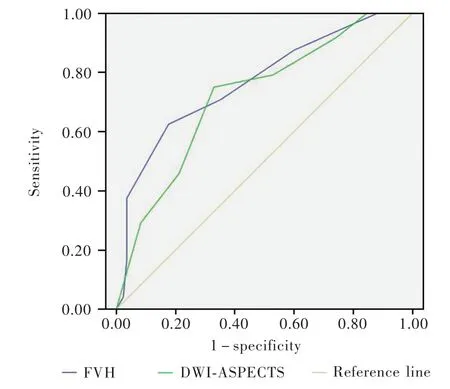
图4 FVH评分和DWI⁃ASPECTS评分预测大脑中动脉狭窄或闭塞致缺血性卒中预后良好(mRS评分≤2分)的ROC曲线(FVH 评分曲线下面积为 0.768,95%CI:0.656~0.880,P=0.000;DWI⁃ASPECTS评分曲线下面积为 0.721,95%CI:0.608~0.834,P=0.001)Figure 4 ROC curve of FVH score and DWI⁃ASPECTS score to predict good prognosis(mRS≤2)of ischemic stroke caused by MCA stenosis or occlusion(AUC of FVH score was 0.768,95%CI:0.656-0.880,P=0.000;AUC of DWI⁃ASPECTS score was 0.721,95%CI:0.608-0.834,P=0.001).
本研究尚存在不足之处:(1)仅收集部分缺血性卒中的影响因素,且仅纳入大脑中动脉狭窄或闭塞导致的缺血性卒中,这些影响因素能否推广至其他血管病变导致的缺血性卒中类型尚待进一步研究。(2)基于回顾性分析的小样本、单中心研究,故在病例选择上可能存在偏倚。(3)纳入患者多为亚急性期或慢性期,缺乏急性期或超急性期患者的综合分析。(4)预后良好组病例数较少,可能影响最终统计学分析。因此,关于大脑中动脉狭窄或闭塞致缺血性卒中的影响因素尚待大样本前瞻性临床研究的验证。
综上所述,大脑中动脉狭窄或闭塞致缺血性卒中预后的独立影响因素主要包括舒张压、FVH评分和DWI⁃ASPECTS评分,而FVH评分对预测预后具有较高的诊断价值。
[1]Dai L,Song L,Li X,Yang Y,Zheng X,Wu Y,Li C,Zhao H,Wang Y,Wu S,Wang Y.Association of visit⁃to⁃visit blood pressure variability with the risk of all⁃cause mortality and cardiovascular events in general population[J].J Clin Hypertens(Greenwich),2018,20:280⁃288.
[2]Albers GW,Marks MP,Kemp S,Christensen S,Tsai JP,Ortega⁃Gutierrez S,McTaggart RA,Torbey MT,Kim⁃Tenser M,Leslie⁃Mazwi T,Sarraj A,Kasner SE,Ansari SA,Yeatts SD,Hamilton S,Mlynash M,Heit JJ,Zaharchuk G,Kim S,Carrozzella J,Palesch YY,Demchuk AM,Bammer R,Lavori PW,Broderick JP,Lansberg MG;DEFUSE 3 Investigators.Thrombectomy for stroke at 6 to 16 hours with selection by perfusion imaging[J].N Engl J Med,2018,378:708⁃718.
[3]Yu CH,Luo LS,Li M,Wei JH,Meng RT,Yuan RX.From the global views to understand the seriousness of the burden of stroke in China[J].Gong Gong Wei Sheng Yu Yu Fang Yi Xue,2016,1:1⁃5[.宇传华,罗丽莎,李梅,尉景辉,孟润堂,原瑞霞.从全球视角看中国脑卒中疾病负担的严峻性[J].公共卫生与预防医学,2016,1:1⁃5.]
[4]Bivard A,Huang X,Levi CR,Spratt N,Campbell BC,Cheripelli BK,Kalladka D,Moreton FC,Ford I,Bladin CF,Davis SM,Donnan GA,Muir KW,Parsons MW.Tenecteplase in ischemic stroke offers improved recanalization:analysis of 2 trials[J].Neurology,2017,89:62⁃67.
[5]Cerebrovascular Disease Study Group,Chinese Society of Neurology, Chinese Medical Association. Guidelines for diagnosis and treatment of acute ischemic stroke in China 2014[J].Zhonghua Shen Jing Ke Za Zhi,2015,48:246⁃257[.中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2014[J].中华神经科杂志,2015,48:246⁃257.]
[6]Maeda M,Koshimoto Y,Uematsu H,Yamada H,Kimura H,Kawamura Y,Itoh H,Sakuma H,Takeda K.Time course of arterial hyperintensity with fast fluid⁃attenuated inversion⁃recovery imaging in acute and subacute middle cerebral arterial infarction[J].J Magn Reson Imaging,2001,13:987⁃990.
[7]Kobayashi J,Uehara T,Toyoda K,Endo K,Ohara T,Fujinami J,Nagatsuka K,Minematsu K.Clinical significance of fluid⁃attenuated inversion recovery vascular hyperintensities in transient ischemic attack[J].Stroke,2013,44:1635⁃1640.
[8]OlindoS,Chausson N,JouxJ,Saint⁃VilM,SignateA,Edimonana⁃Kaptue M,Jeannine S,Mejdoubi M,Aveillan M,Cabre P,Smadja D.Fluid⁃attenuated inversion recovery vascular hyperintensity:an early predictor of clinical outcome in proximal middle cerebral artery occlusion[J].Arch Neurol,2012,69:1462⁃1468.
[9]Legrand L,Tisserand M,Turc G,Edjlali M,Calvet D,Trystram D,Roca P,Naggara O,Mas JL,Méder JF,Baron JC,Oppenheim C.Fluid⁃attenuated inversion recovery vascular hyperintensities⁃diffusion⁃weighted imaging mismatch identifies acute stroke patients most likely to benefit from recanalization[J].Stroke,2016,47:424⁃427.
[10]Singer OC,Kurre W,Humpich MC,Lorenz MW,Kastrup A,Liebeskind DS,Thomalla G,Fiehler J,Berkefeld J,Neumann⁃Haefelin T;MR Stroke Study Group Investigators.Risk assessment of symptomatic intracerebral hemorrhage after thrombolysis using DWI⁃ASPECTS[J].Stroke,2009,40:2743⁃2748.
[11]Moneta GL,Edwards JM,Chitwood RW,Taylor LM Jr,Lee RW,CummingsCA,PorterJM.Correlation ofNorth American Symptomatic Carotid Endarterectomy Trial(NASCET)angiographic definition of 70%to 99%internal carotid artery stenosis with duplex scanning[J].J Vasc Surg,1993,17:152⁃157.
[12]Hacke W,Schwab S,Horn M,Spranger M,De Georgia M,Von Kummer R. 'Malignant' middle cerebral artery territory infarction:clinical course and prognostic signs[J].Arch Neurol,1996,53:309⁃315.
[13]Raymond SB, Schaefer PW. Imaging brain collaterals:quantification,scoring,and potential significance[J].Top Magnetic Reson Imaging,2017,26:67⁃75.
[14]Mansour OY,Megahed MM,Abd Elghany E.Acute ischemic stroke prognostication,comparison between Glasgow Coma Score,NIHS Scale and Full Outline of UnResponsiveness Score in intensive care uni[tJ].Alexandria J Med,2015,51:247⁃253.
[15]Park JH,Ovbiagele B.Post⁃stroke diastolic blood pressure and risk of recurrent vascular events[J].Eur J Neurol,2017,24:1416⁃1423.
[16]Penumbra Pivotal Stroke Trial Investigators.The penumbra pivotal stroke trial:safety and effectiveness of a new generation of mechanical devices for clot removal in intracranial large vessel occlusive disease[J].Stroke,2009,40:2761⁃2768.
[17]Chen WZ,Ni ZZ,Pan XP,Liu YY,Xia Y.Receiver operating characteristic curve to determine the optimal operating point and doubtable value interval[J].Xian Dai Yu Fang Yi Xue,2005,32:729⁃731[.陈卫中,倪宗瓒,潘晓平,刘元元,夏彦.用ROC曲线确定最佳临界点和可疑值范围[J].现代预防医学,2005,32:729⁃731.]
[18]Wang JH.The application of ROC curve in clinical medical diagnosis experiment[J].Zhonghua Gao Xue Ya Za Zhi,2008,16:175⁃177[.王敬瀚.ROC曲线在临床医学诊断实验中的应用[J].中华高血压杂志,2008,16:175⁃177.]

