大于10mm 的胆囊息肉发生肿瘤性病变的超声特征
周增花
胆囊息肉是指由胆囊黏膜凸向腔内的局限性胆囊壁隆起的一类病变总称[1]。临床上可分为非肿瘤性病变和肿瘤性病变,前者以胆固醇性及炎性息肉最为常见,后者包括胆囊腺瘤、胆囊腺癌等[2,3],胆囊腺瘤虽为良性但存在癌变潜能,也属于外科干预范畴[4]。目前,国内外最广为接受的是以胆囊息肉最大径>10mm作为手术指征[5],然而,在临床实践中,>10mm的胆囊息肉很大部分经病理证实是非肿瘤性病变[6],那么外科手术似乎是一种过度治疗和不必要的风险。因此,需要寻找更精细的预测因素来鉴别>10mm的肿瘤性与非肿瘤性息肉。本研究分析发生肿瘤性病变的>10mm的胆囊息肉的超声声像图特征,以期制定合理方案,避免过度治疗。
1 材料与方法
1.1研究对象选取2007年1月1日~2017年12月1日在我院体检发现胆囊息肉>10mm的患者,于外院行胆囊切除手术并经病理证实,共53例,其中男26例,女27例。
1.2方法分析所有胆囊息肉的超声声像图特征,包括:息肉大小、数量(单发/多发)、息肉回声(高/等或低)、息肉内点状高回声存在、息肉蒂结构的存在、邻近胆囊壁增厚、息肉表面(光滑/不光滑)。做以下定义:在多发息肉的情况下,选择最大的息肉纳入研究;息肉的回声定性是与肝实质回声比较;息肉内点状高回声定义为息肉内部单个或者多个1~5mm的高回声钙化点/斑;息肉蒂结构定义为息肉在胆囊壁上凸出、狭窄的、非宽广的基底结构[7~11]。
1.3统计学方法使用SPSS 13.0统计学软件,计数资料采用卡方检验,计量资料采用均数±标准差表示,采用t检验,应用ROC曲线确认区分肿瘤性与非肿瘤性息肉患者年龄和胆囊息肉大小的最佳临界点。单因素分析采用卡方检验,多因素分析采用Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
53例患者中12例(22.6%)病理确诊为肿瘤性息肉,其中4个为腺瘤,8个(15.1%)为恶性,包括6个腺癌,2个乳头状癌。余41个息肉包括28个胆固醇性息肉、12个炎性息肉和1个胆囊增生性息肉。ROC分析得到的息肉大小15mm是区分肿瘤性与非肿瘤性息肉的最佳截取点,曲线下面积(AUC)为0.880,敏感度和特异度分别为75%和95%。因此,在息肉大小这个单变量分析中使用了15mm的截取点。ROC曲线分析得到60岁是最佳截取点,曲线下面积为0.757,敏感度和特异度分别为83.3%和72.2%,因此,在年龄的单因素分析中采用了60岁的截取点。见图1。
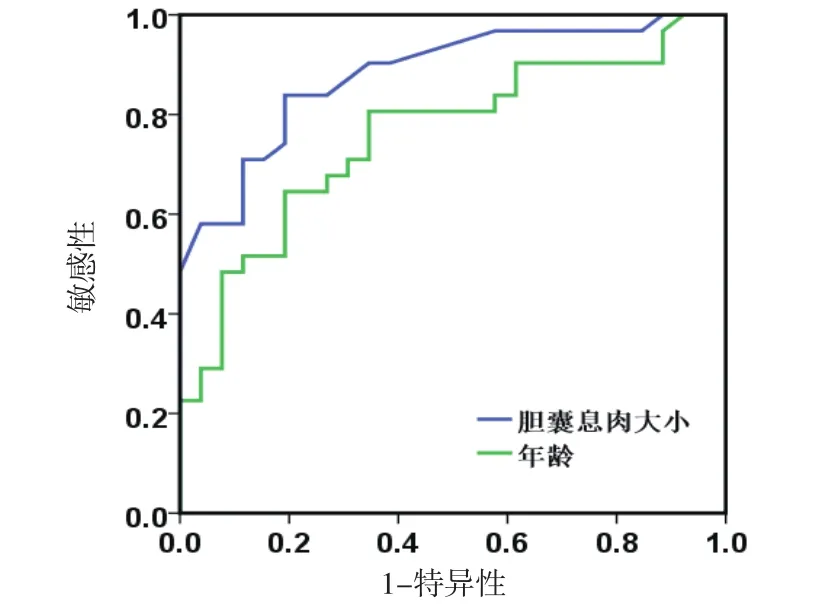
图1 胆囊息肉大小及患者年龄的ROC曲线图
肿瘤性息肉和非肿瘤性息肉的单因素分析见表1。两组间年龄≥60岁、息肉大小≥15mm、胆囊息肉单发、胆囊息肉内无高回声病灶、无蒂、邻近胆囊壁增厚、表面不规则存在统计学差异(P<0.05)。Logistic多因素分析显示:息肉偏大(≥15mm)、胆囊息肉内无高回声病灶、邻近胆囊壁增厚、表面不规则是肿瘤性息肉的预测因素,见表2。
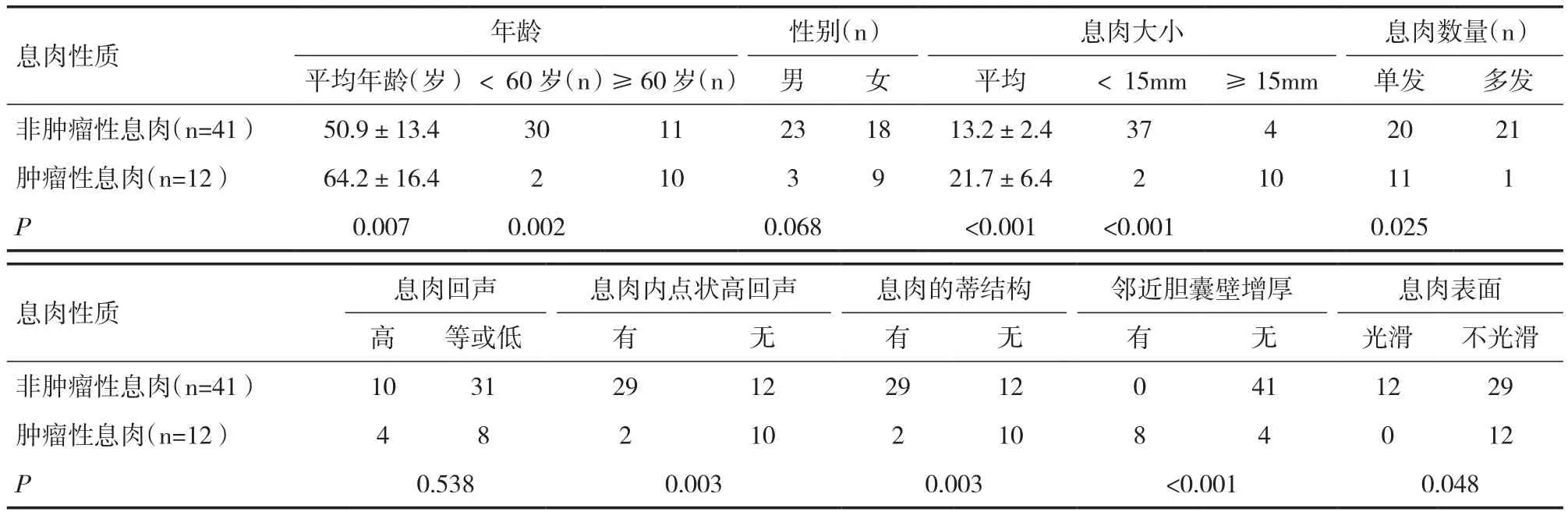
表1 >10mm的胆囊息肉肿瘤性病变的相关因素的单因素分析
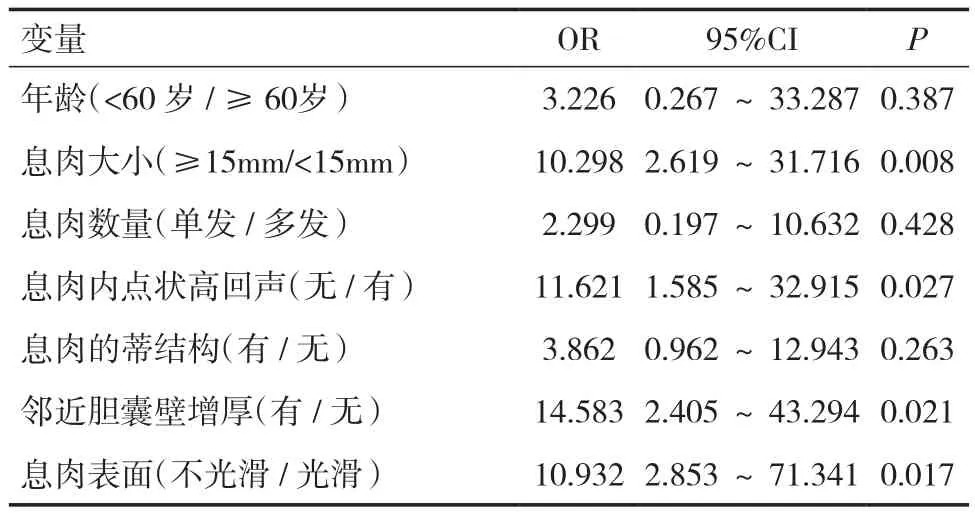
表2 >10mm的胆囊息肉肿瘤性病变的相关因素的Logistic多因素分析
3 讨论
由于体检超声的广泛运用,胆囊息肉的检出率随之升高。既往多项研究认为预测胆囊息肉肿瘤性病变的因素包括:大小≥10mm、单发病灶、年龄≥50岁、随访期间体积增大、合并胆结石、无蒂病灶、胆囊壁增厚[7~11]。在临床工作中,已经推荐手术治疗直径>10mm或更大息肉,以及有恶性肿瘤风险的患者,但是大量>10mm的胆囊息肉术后病理证实是良性的,需寻找更精细的预测因素来鉴别>10mm的肿瘤性与非肿瘤性息肉。
本研究显示,>10mm的胆囊息肉约22.6%发生肿瘤性病变,通过单变量分析,年龄偏大(≥60岁)、息肉偏大(≥15mm)、胆囊息肉单发、胆囊息肉内无高回声病灶、无蒂、邻近胆囊壁增厚、表面不规则是鉴别>10mm的肿瘤性与非肿瘤性息肉的预测因素。一项研究显示[12]<15mm的息肉未显示出高级别的异型增生或恶性病变。本组研究中ROC曲线得到息肉大小15mm是区分肿瘤性与非肿瘤性息肉的最佳截取点,在一个大样本量的研究中,息肉≥10mm的恶性肿瘤比例为17.3%,本组中恶性息肉发生率为15.1%,二者结果相似。ROC曲线分析得到60岁是最佳截取点,在所有肿瘤性息肉的患者中,有2例60岁以下的患者胆囊息肉病理类型皆为腺瘤,60岁以下的患者未发现恶性息肉。本研究结果认为,息肉中缺乏高回声病灶可作为肿瘤性息肉的预测指标;而内部有高回声病灶的息肉更有可能是非肿瘤性的,高回声病灶可能提示胆固醇晶体,本研究12个肿瘤性息肉中2个有高回声病灶,病理被确定为腺瘤和腺癌,其中腺瘤大小为10mm,并伴有较小的多发息肉。胆囊息肉单发、无蒂、邻近胆囊壁增厚、表面不规则是既往文献报道[7~11]的已知预测因素,其中邻近胆囊壁增厚、表面不规则是本组肿瘤性息肉皆具有的特征。多因素分析显示:息肉偏大(≥15mm)、胆囊息肉内无高回声病灶、邻近胆囊壁增厚、表面不规则是肿瘤性息肉的预测因素,目前尚无其他研究报道过息肉≥15mm、息肉内无高回声病灶可能是预测肿瘤性息肉的有用因素。
本研究的局限性:首先,是回顾性研究,这可能会导致选择偏倚。其次,本研究的样本量相对较少。在既往大样本的研究文献报道中,>10mm的胆囊息肉比例为 3.4%~20.2% 不等[10,15],在下一步工作中希望进行多中心联合研究。
总之,>10mm的胆囊息肉发生肿瘤性病变几率不高(22.6%),本研究认为除了邻近胆囊壁增厚、表面不规则这两个既往研究已报道的预测因素,还有息肉偏大(≥15mm)、胆囊息肉内无高回声病灶可作为新的预测因素。
1 吕文才,臧福波,谢静茹,等.胆囊息肉的超声动态观察:附200例3 年随访报告 [J].中国普通外科杂志,2016,25(8):1128-1132
2 刘雪松,顾莉红,杜晶,等.超声造影对胆囊胆固醇性息肉的诊断价值 [J].临床超声医学杂志,2015,1:28-31
3 时美欣,罗敏,王秀云,等.超声造影与常规超声对胆囊息肉样病变鉴别诊断价值的对比分析[J].中华医学超声杂志(电子版),2014,10:832-835
4 张爱瑜,张福瑜.彩色多普勒对胆囊腺瘤与胆囊癌的鉴别诊断价值[J].现代消化及介入诊疗,2015,5:489-492
5 吕文才,贾莉,温爽,等.对胆囊息肉样病变外科处理的思考[J].中华肝胆外科杂志,2015,21(7):433-436
6 Maciejewski P, Strzelczyk J.Is gall-bladder polyp equivalent to cancer? An analysis of material from 1196 cholecystectomies--a comparison of the ultras ound and histopathological results[J].Pol Przegl Chir,2014,86(5):218-222
7 Konstantinidis IT, Bajpai S, Kambadakone AR,et al.Gallbladder lesions identified on ultras ound. Lessons from the last 10 years[J].J Gastrointest Surg,2012,16(3):549-553
8 Jang JY,Kim SW ,Lee SE,et al.Differential diagnostic and staging accuracies of high res olution ultrasonography, endoscopic ultrasonography,and multidetector computed tomography for gallbladder polypoid lesions and gallbladder cancer[J ].Ann Surg,2009,250(6):943-949
9 钱亚君,胡正明,李亦莹,等.术前超声诊断的胆囊息肉样病变中肿瘤性息肉的危险因素分析[J]. 中国超声医学杂志,2015,31(7):615-618
10 付光.胆囊息肉的危险因素相关研究[J].中国普通外科杂志,2014,23(3):348-351
11 乐问津,丁佑铭,易佐慧子,等.胆囊息肉样病变恶变危险因素的Meta分析 [J]. 临床肝胆病杂志,2011,27(9):934-938
12 Donald G, Sunjaya D, Donahue T, et al.Polyp on Ultrasound:Now What? The Association between Gallbladder Polyps and Cancer[J].Am Surg,2013,79:1005-1008

