亚临床甲状腺功能减退患者血脂与C反应蛋白变化的相关性分析
李昌林 罗嘉樑
(广东省佛山市南海区罗村医院内二科 佛山 528226)
亚临床甲状腺功能减退(subclinical hypothyroidism,SCH)是内分泌科较为常见的代谢性疾病之一,亦称为亚临床甲减,其发病率近年来呈逐渐上升趋势,约占所有亚临床甲状腺相关疾病的70%左右[1]。SCH若未得到早期发现及治疗,约5%患者可进展为临床甲状腺功能减退症[2~3]。SCH可引起血脂异常,与动脉粥样硬化发生密切相关[4]。目前,SCH患者机体血脂及CRP水平相关研究备受广大学者关注。故本研究拟收集150例SCH患者,从而分析亚临床甲状腺功能减退患者血脂与CRP变化情况,并探讨其与促甲状腺激素(TSH)水平的相关性,现将本研究结果汇报如下。
1 资料与方法
1.1 一般资料
选择2015年1月~2017年1月我院内分泌科住院的150名SCH患者。其中男性85例,女性65例,年龄18~75岁,平均年龄为(36.27±9.34)岁。入组标准:(1)符合《中国甲状腺疾病诊断指南》中关于SCH的诊断标准[5];(2)既往未服用甲状腺相关性药物;(3)既往无糖尿病及自身免疫性疾病等。排除急性感染、近两月曾行甲状腺手术、恶性肿瘤等。依据TSH水平将其分为3组,即轻度:4.0mIU/L
1.2 研究方法
入组患者均于次日清晨空腹静脉血采5mL,分别行甲状腺功能检测,包括促甲状腺激素(TSH)、三碘甲状腺原氨酸(T3)、甲状腺素(T4)等,使用罗氏E610自动分析仪进行检测,试剂盒由美国罗氏公司生产提供;血脂检测包括甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、总胆固醇(TC)等,使用引进日立7170A型全自动生化分析仪检测,试剂盒由浙江温州伊利康生物制剂有限公司生产提供。CRP则使用美国Beckman LX20全自动生化分析仪进行检测,试剂盒由贝克曼公司生产提供。
1.3 统计学方法
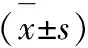
2 结果
2.1 4组患者甲状腺功能相关指标比较
4组患者甲状腺功能比较差异具有统计学意义(P<0.05),即随着病情加重,TSH水平逐渐上升,而T3、T4水平逐渐下降,见表1。
表1 4组患者甲状腺功能比较

组别例数TSH(mIU/L)T3(umol/L)T4(umol/L)对照组502.54±1.122.16±1.3385.96±14.06轻度505.76±2.76a1.79±1.25a76.48±12.01a中度509.43±4.82ab1.27±0.93ab69.65±11.82ab重度5015.76±7.28abc1.01±0.88abc57.87±9.06abc
注:a与对照组相比,P<0.05;b与轻度组相比,P<0.05;c与中度组相比,P<0.05。
2.2 4组患者血脂、CRP水平比较
轻度组TC、TG、LDL-C、HDL-C、CRP水平均高于对照组(P<0.05),中、重度组TC、TG、LDL-C、CRP水平均高于轻度组(P<0.05),即随着病情进展,TC、TG、LDL-C、CRP水平逐渐升高(P<0.05),见表2。
2.3 血脂、CRP与TSH的Pearson相关性分析
TG、TC、LDL-C、CRP与TSH呈正相关(r=0.643,P=0.015;r=0.763,P=0.023;r=0.587,P=0.009;r=0.701,P=0.031),见表3。
表2 4组患者血脂指标、CRP水平比较

组别例数TC(mmol/L)TG(mmol/L)LDL⁃C(mmol/L)HDL⁃C(mmol/L)CRP(mg/L)对照组503.56±0.611.46±0.752.10±0.651.26±0.259.54±1.87轻度组504.27±0.85a1.86±0.96a2.66±0.71a1.31±0.27a12.65±2.05a中度组505.15±1.02ab2.36±1.15ab3.17±1.12ab1.41±0.32a16.23±2.54ab重度组505.93±1.11abc2.82±1.37abc3.91±1.43abc1.56±0.45a21.06±2.95abc
注:a与对照组相比,P<0.05;b与轻度组相比,P<0.05;c与中度组相比,P<0.05。
表3 亚临床甲减患者血脂、CRP与TSH的Pearson相关性分析

指标rPTG0.6430.015TC0.7630.023LDL⁃C0.5870.009HDL⁃C0.4120.113CRP0.7010.031
3 讨论
甲状腺作为人体最大内分泌器官,可以分泌T3及T4,对机体生长发育不可缺少,并参与血脂、血糖等方面调节作用[6]。若甲状腺功能异常减退则造成以上两种激素分泌不足,另外反馈性抑制TSH受阻,使后者水平异常升高,与本研究结果相符,即SCH各亚组TSH水平均升高,但T3、T4水平均降低。
SCH患者肝细胞表面脂蛋白脂酶活性受抑制、受体数目减少,继而导致LDL-C降解减少,最终总胆固醇清除障碍,故SCH患者多合并脂质代谢异常[7]。另一种解释为SCH患水平T3,T4降低,对脂肪降解减少,后者在胆汁中排泄降低,可致高胆固醇血症[8]。CRP为机体反应性炎症指标之一,可以较为准确地判断炎症程度大小[9]。CRP可直接加速内皮细胞产生血浆溶酶原抑制物生成,另外,CRP升高可促进全身动脉粥样硬化形成,从而患者心脑血管事件风险率增高。故CRP可以作为SCH患者心脑血管不良事件发生的预测指标。本研究显示,轻度组TC、TG、LDL-C、HDL-C、CRP水平均高于对照组(P<0.05),中、重度组TC、TG、LDL-C、CRP水平均高于轻度组(P<0.05),随着病情进展,轻度、中度及重度组3组间TC、TG、LDL-C、CRP水平逐渐升高(P<0.05),与程卫等[10]研究结果相符。本次研究结果显示TC、TG、LDL-C及CRP和TSH水平呈明显正相关(P<0.05),此结果与田利民等[11]报道基本相符。
综上所述,SCH患者血脂和CRP水平异常升高,且随着病情进展逐渐升高,且与TSH水平呈密切相关,可为早期筛查和干预SCH提供重要的参考依据,值得临床推广。
1 孙丽娜,孙玉倩.甲状腺功能减退和亚临床甲状腺功能减退患者血浆抵抗素的检测.疑难病杂志,2012,11(12):951~952.
2 秦永章.左旋甲状腺素治疗甲状腺功能减退的疗效与安全性分析.医学理论与实践,2017,30(3):377~378.
3 戴立新.亚临床甲状腺功能减退症与冠状动脉粥样硬化性心脏病的相关性.实用临床医药杂志,2014,18(15):128~129.
4 王庆国,李敬田,张泉,等.亚临床甲减患者TSH偏高水平与冠脉病变的关系.潍坊医学院学报,2015,37(5):321~323.
5 陈刚,廖志良,刘笃秋,等.亚临床甲状腺功能减退症与冠状动脉粥样硬化性心脏病的相关性.海南医学,2017,28(3):372~373.
6 黄婧,方向明.甲状腺激素替代治疗对老年甲状腺功能减退患者血脂及心功能的影响研究.医学综述,2014,20(12):2244~2245.
7 王新,郭静华.甲状腺素对老年亚临床甲状腺功能减退患者血脂、血糖、血尿酸水平的影响.中国老年学杂志,2014,34(3): 637~639.
8 刘静,王小玲,李平,等.老年甲状腺功能患者血脂水平变化.中国老年学杂志,2015,35(5):1267~1269.
9 张萍,张虹,李亚男.亚临床甲状腺功能减退对老年冠心病患者血脂、C反应蛋白和心功能的影响.山东医药,2014,54(8):34~36.
10 程卫,肖辉盛.亚临床甲状腺功能减退对老年糖尿病患者血脂、C反应蛋白和心功能的影响.黑龙江医学,2015,39(6):648~649.
11 田利民,李婷婷,高翠霞,等.左旋甲状腺素替代治疗对亚临床甲状腺功能减退大鼠内皮功能的影响.中华内分泌代谢杂志,2015,31(4):360~362.

