剖宫产率认知调查及医院管理
刘晶晶,王岳飞,朱丽萍,秦 敏,张 军,李国红*
(1.上海交通大学公共卫生学院,上海 200025;2.上海交通大学中国医院发展研究院卫生技术评估研究所,上海200025;3.复旦大学附属妇产科医院上海市女性生殖内分泌相关疾病重点实验室,上海 200011;4.上海市妇幼保健中心,上海 200062;5.上海交通大学附属新华医院环境与儿童健康教育部重点实验室,上海 200092)
剖宫产是解决难产及高危妊娠的一种产科手术,近年来剖宫产率在世界范围内呈上升趋势。2007—2008年WHO在亚洲的调查显示[1],中国的剖宫产率为46.2%,位居亚洲首位,多数医院剖宫产率处于40%~60%,有的甚至高达70%[2]。 针对居高不下的剖宫产率,国内学者对该问题的研究更多聚焦于影响因素分析和医疗技术上的降剖措施,从医院内部管理制度的角度进行探讨的很少。
1 对象与方法
选择上海市20家有分娩任务的不同类型的医疗机构中的妇产科医师和护士、与妇产科相关的医技人员、医院后勤辅助人员,以及医院管理人员作为调查对象,进行问卷调查。问卷内容包括基本信息,对剖宫产率的满意程度与建议,对剖宫产的认知和态度,以及对降低剖宫产率(以下简称“降剖”)管理措施的看法。
此次调查共发放问卷1 000份,回收992份,回收率为99.2%;其中有效问卷988份,有效率为99.6%。所有数据均通过Epidata进行录入,采用SPSS 21.0统计软件进行数据处理。
2 调查结果
2.1基本情况本次研究的调查对象来自3家三级妇幼保健院,6家二级妇幼保健院,4家三甲综合医院和7家二甲综合医院。妇产科临床一线的医师、护士以及与妇产科相关的医技人员等是本次调研的主要群体,占调查总人数的63.4%;另外医院管理人员占20.2%,医院后勤人员占16.3%。
本次调研数据显示,医务人员对当前剖宫产率的总体满意率仅为47.1%(P<0.05,差异有统计学意义),反映出医务人员对当前的剖宫产率认同度不高。其中,对当前剖宫产率表示不满意的人有约71%认为,剖宫产率降至20%~40%比较理想。
2.2医务人员高度认可“无痛分娩和导乐陪产”在分娩方式选择中的作用本次问卷调查医务人员自身对剖宫产术的认知和态度。按照李克特五级评分法评分,从1分到5分代表着从“最肯定”到“最否定”,分数越低,代表态度越肯定(表1)。
表1可见,对“无痛分娩和导乐陪产有助于减少剖宫产术的选择”、“剖宫产术后恢复较慢,住院天数显著高于阴道分娩”、“剖宫产成本高,费用高于阴道分娩”及“剖宫产比阴道分娩更易控制产程和时间”的评分均低于2分,可见医务人员对这四项普遍持肯定态度;对“在现有医院制度下,实行剖宫产可以增加经济收入”、“一次剖宫产,永远剖宫产”和“剖宫产分娩比阴道分娩对母婴更有益”的评分均高于3分,可见对该三项的态度较为否定。
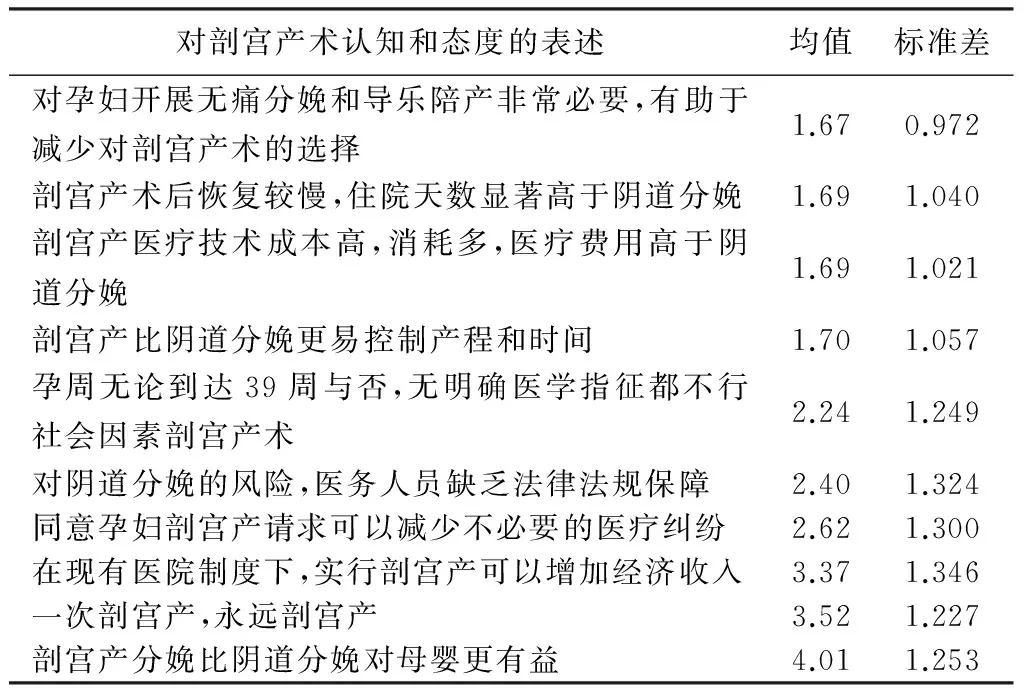
表1 医务人员对剖宫产术的认知和态度
针对表1中评分最低的1项和最高的2项进行单因素方差分析,数据如表2所示,相较于其他类型的医院,二级妇保院“对孕妇开展无痛分娩和导乐陪产有助于减少对剖宫产术的选择”态度最为肯定,而妇产科医师和医院管理人员对其亦持肯定态度。三甲医院对“剖宫产分娩比阴道分娩对母婴更有益”态度最为否定,三级妇保院对“一次剖宫产,永远剖宫产”的表述否定度最高,而对比其他岗位医务人员,妇产科医师对这两项表述否定度最高。另外,不同职称和不同学历的医务人员对此三项的态度也有差异。
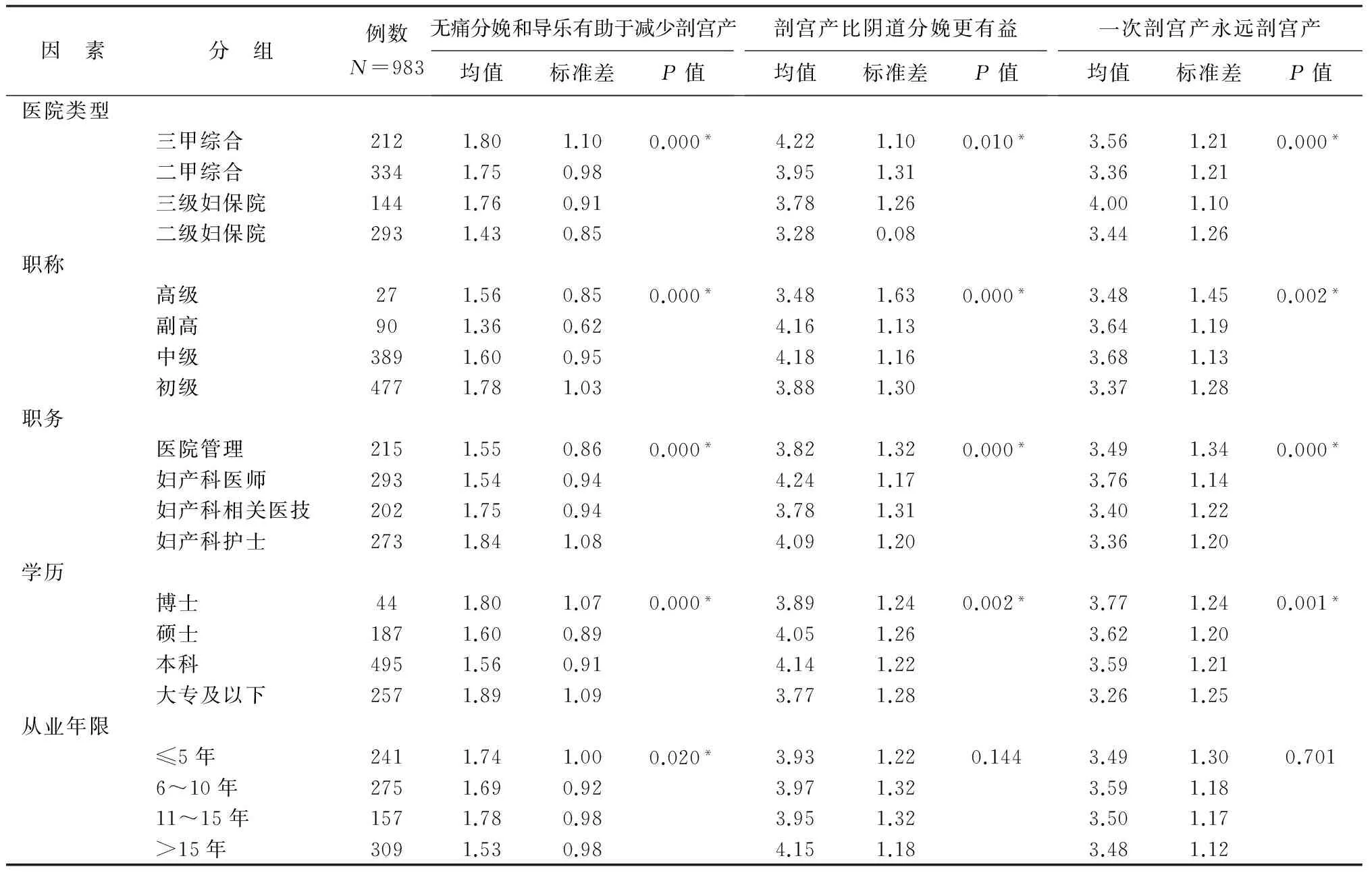
表2 对医务人员认知和态度表述的单因素方差分析
注:*代表P<0.05,差异有统计学意义。
2.3医务人员认为助产士制度和公示制度两项制度易于实施本研究调查医务人员对10项被广泛讨论的管理制度实施难易程度的看法。按照李克特五级评分法,1分为实施难度最大,5分为实施难度最小(表3)。

表3 医务人员对各项剖宫产率管理措施的评分
表3可见,“医院建立助产士制度”、“医院每月公示剖宫产率”两项管理制度得分最高,可见医务人员认为其易于实施;而“卫生部门制定法律法规”、“医院鼓励产科临床技术干预”得分最低,说明医务人员认为其较难实施。
3 讨论与建议
3.1医院“降剖”需制定切实可行的管理制度针对当前社会上流行的两种说法——“连当医师的人都认为剖宫产比顺产要好”和“一次剖宫产,次次剖宫产”[3];本次研究结果显示,具有专业知识背景的医务人员否定该两种说法,尤其是临床一线的妇产科医师对其否定度最高。这为进一步调研“降剖”管理模式确定方向。由于医疗资源有限,如麻醉医师紧缺、导乐缺失、收费制度不健全等,目前医疗机构难以全面开展“无痛分娩”和“导乐陪产”,这一问题在二级妇保院更为明显。在管理措施的态度调查中,建立助产士制度和剖宫产率公示制度是医务人员眼中最易实施的管理措施。助产士在辅助阴道分娩的过程中起着非常重要的作用[4],充分发挥助产士作用有助于阴道分娩率的提高,从而降低剖宫产率。而开展剖宫产率公示制度,使压力和动力并存,有效激励医师(或团队)把剖宫产率控制在合理水平。
3.2政策建议
3.2.1 国家层面 应根据我国实际国情,制定不同地区、不同级别医院的剖宫产率目标水平。改革开放后的30多年里,经济的迅猛发展和“独生子女”政策的贯彻实施,我国大部分地区(尤其是城市地区)妇女的初孕年龄不断推迟,“4-2-1家庭模式”对孩子的极度珍视,孕妇营养过度摄入造成巨大儿等因素都是我国剖宫产率畸高的国情因素。因此,我国不适合以WHO多年前推荐的15%[1]作为我国的剖宫产率目标水平。笔者建议,可以根据WHO近两年推荐的C-Model分类方法[5]对我国不同类型的医院设置合理的剖宫产率目标水平作为参照标准。
3.2.2 卫生行政管理部门 国家卫计委、地方主管部门等行政管理部门在制定“降剖”的政策法规时,多倾听临床一线医务人员的意见,优化不同分娩方式的收费制度,激励医疗机构的管理者改革医院管理模式,制定出更能体现医务人员劳动力价值的、切实可行的卫生政策。
3.2.3 医院层面 医院层面应从“技术性”和“非技术性”两方面优化管理模式。技术方面,增加培训有助于“降剖”的关键性临床技巧,大力推广胎儿外倒转术和剖宫产后阴道分娩术(VBAC)等技术,尝试硬膜外阵痛之外的其他无痛分娩技术,如中医针灸术[6];非技术方面,加强导乐的力量,重启“助产士制度”,在院内OA平台甚至是社会公众可以浏览的信息平台上定期公布本院剖宫产率,接受大众监督。
3.2.4 孕妇和医务人员层面 所有的“降剖”管理最终都将落实在分娩的需求方——孕妇和分娩的服务方医师身上。因此,加强对孕妇的教育,使其合理膳食,做好孕期保健,防止巨大儿[7]对“降剖”至关重要。同时,对医师的激励机制中应尽量体现阴道分娩方式中医务人员的劳动价值,亦可设立奖惩机制给予医务人员政策导向。
【参考文献】
[1] Blustein J, Liu J. Time to consider the risks of caesarean delivery for long term child health[J].BMJ,2015,9(3):h2410.
[2] 侯磊,李光辉,邹丽颖,等.全国剖宫产率及剖宫产指征构成比调查的多中心研究[J].中华妇产科杂志,2014,49(10):728-735.
[3] 陈冰,高玉萍.近5年剖宫产指征及剖宫产率的变化分析[J].Chinese Journal of Woman and Child Health Research,2016,27(8):910-913.
[4] 杨菊华,庞汝彦,钱军程,等.畸高的中国剖宫产率:问题与对策[J].人口与发展,2012,18(5):36-51.
[5] 张锦文,李慧生,张军.世界卫生组织推荐的剖宫产率报告方法[J].中华围产医学杂志,2016,19(2):81-84.
[6] 张海秋.浅析无痛分娩[J].中外健康文摘,2011,8(11):284-285.
[7] 张小兰.剖宫产率增高的因素及降低剖宫产率的临床分析[J].临床医药文献,2017,4(6):1045-1047

