2型糖尿病合并亚临床甲状腺功能减退患者临床特点分析*
李 恒, 张利红,郝文庆 ,杜煜和,杨文娟,田竹芳△
1.西安市中心医院内分泌科(西安710003),2.延安大学医学院(延安716000)
糖尿病和甲状腺疾病是内分泌系统常见的两大疾病。糖尿病患者可以存在多种激素水平的异常,尤以甲状腺激素的异常多见。国内外研究显示糖尿病中甲状腺功能异常的发生率显著高于正常人群。本文通过对于318例住院2型糖尿病患者不同甲状腺功能及其他临床资料的分析,讨论合并甲状腺功能减退症(SCH)的2型糖尿病患者糖、脂代谢、骨密度及骨转化指标变化特点,为2型糖尿病合并甲状腺功能异常预防及治疗提供临床依据。
资料与方法
1 一般资料 选取2015年1-12月我院内分泌科收住的2型糖尿病患者318例(男性161例、女性157 例),年龄(60.16±9.87)岁,病程(6.92±6.79)年。诊断标准:糖尿病的诊断标准参照1999年WHO糖尿病诊断标准;症状+随机血糖≥11.1 mmol/L,或空腹血糖≥7.0 mmol/L,或OGTT中2 h 血浆葡萄糖≥11.1 mmol/L;症状不典型者,需另一天再次证实;甲状腺功能正常值:FT33.1~6.8pmol/L,FT412~22pmol/L,TSH 0.27~4.7mIU/L;甲亢:FT3>6.8 pmol/L和(或)FT4>22 pmol/L,TSH <0.27 mIU/L;亚甲亢:FT3和FT4均在正常范围,TSH<0.27 mIU/L;甲减:FT3<3.1 pmol/L和(或)FT4<12 pmol/L,TSH>4.7 mIU/L;SCH:FT3和FT4均在正常范围,TSH>4.7 mIU/L。排除标准:I型糖尿病、既往甲状腺疾病及服用影响甲状腺功能药物史、孕妇及哺乳期患者及近期有严重感染、手术、外伤及严重心、肝、肾功能不全的患者。
2 研究方法
2.1 入组者测量身高、体重,计算体重指数(BMI)。
2.2 生化指标测定: 入组者于清晨6时抽取空腹静脉血。糖化血红蛋白(HbA1c):使用色谱法测定(美国伯乐公司D10);FT3、FT4、TSH使用电化学发光法测定(德国西门子公司电化学发光仪E601);血脂采用美国Beckman AU5800全自动生化分析仪测定;骨代谢指标试剂盒购自美国RD公司,使用ELISA法测定。以上仪器均有具备资质的固定人员操作并定期对仪器进行质检。
2.3 骨密度测定:选择股骨颈部位,采用美国HOLOGIC公司生产的Discovery双能X射线骨密度仪,由专业人员操控,每日进行质控。

结 果
1 不同甲状腺功能分布状况 甲状腺功能异常的总体发生率为86例(27.0%)。其中亚临床甲减者62例(19.5%),临床甲减10例(3.1%),亚临床甲亢8例(2.5%),临床甲亢6例(1.9%)。在甲状腺功能异常的类型中,亚临床甲状腺功能所占比例最高(72.1%),86例甲状腺功能异常的患者中女性患者59例,发生率18.5%,明显高于男性27例,发生率8.5%,亚临床甲状腺功能减退的女性患病率(13.2%)明显高于男性(6.9%)。
2 合并SCH的2型糖尿病患者与单纯2型糖尿病患者临床及生化指标比较 见表1。两组患者的病程、TG、HDL、BUN、Cr、BMD、PTH无明显差异(P>0.05)。合并SCH 组HbA1c、FT3、FT4、β-cross、PINP、VitD明显低于单纯2型糖尿病组(P<0.05),TSH、TC、LDL、水平较单纯2型糖尿病组明显升高(P<0.05)。
3 TSH与各代谢指标之间的相关性分析 见表2。Pearson相关性分析结果提示,TSH与患者年龄、LDL正相关,与患者HbA1c、BMD、β-cross、PINP负相关。

表1 亚临床甲减患者与甲功正常2型糖尿病患者临床资料比较
注:组间比较,*P<0.05,#P<0.01,△P<0.005
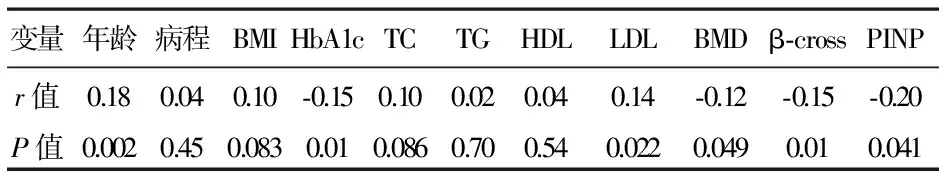
表2 TSH与各代谢指标之间的相关性分析
讨 论
2型糖尿病是一种全身性疾病,近年来国内外研究发现2型糖尿病患者中甲状腺功能异常的发生率是一般人群的2~3倍[1]。笔者简单回顾了近年来被万方数据库收录的相关文献中2型糖尿病患者合并甲状腺功能异常的发生率在15.7%~40%之间[2-6],其中亚临床甲状腺功能减退最常见[7-8]。国内外各项研究因入组人群种族、性别比例、年龄分布、居住地碘摄入量不同而有较大差异。在本研究中2型糖尿病患者甲状腺功能异常的发生率为27.0%,其中亚临床甲减所占的比例最高为19.5%,占到全部甲状腺功能异常的发生率的72.1%。在所有甲状腺功能异常的2型糖尿病患者中,女性发生率(18.5%)约为男性发病率(8.5%)的两倍。同样女性合并亚临床甲状腺功能减低的患者所占比例也高于男性(13.2%与6.29%),以上结果与国内外研究相一致[9-11]。糖尿病和甲状腺疾病对机体代谢、发育、生殖等重要的生理过程均有影响,但有关亚临床甲减对机体代谢影响的研究相对较少。对本研究针对这一特殊人群对比其各项生化指标与单纯2型糖尿病患者之间的差异为2型糖尿病患者中筛查甲状腺功能病及早诊治提供依据。本研究显示SCH组患者FT3、FT4水平较单纯2型糖尿病组明显降低,TSH水平明显高于单纯2型糖尿病组。甲状腺激素是一种升血糖激素,可加速胰岛素降解、改变机体的胰岛素敏感性,甲状腺激素还可以促进葡萄糖在肠道的吸收[12]。国内研究显示甲状腺激素减少可以影响糖代谢,糖尿病合并亚临床甲减的患者血糖水平较低,且血糖水平与TSH明显负相关。与上述研究一致,在本研究中,合并亚临床甲减的患者HbA1c较单纯糖尿病患者降低,且与TSH负相关并具有统计学意义。国内外多项研究均证实亚临床甲减可以影响血脂的代谢[13-15]。本研究中合并亚临床甲状腺功能减低的患者TC、LDL较单纯2型糖尿病组明显升高,LDL与TSH的水平呈正相关。通常认为,甲状腺激素能够调节LDL受体活性,甲减时肝细胞表面的LDL受体表达降低,从而导致血清中LDL清除延迟,血液中TC及LDL水平升高;同时循环中的甲状腺素水平降低使LDL氧化过度,不能与其受体结合被巨噬细胞吞噬导致TC升高。2型糖尿病患者骨质疏松的发生率较高,其影响因素主要有性别、体重指数、病程、甲状腺激素及性腺激素水平及钙磷代谢等。尤其是TSH在骨代谢及骨稳态平衡中发挥的作用逐渐得到重视[16]。对小鼠促TSH受体敲除实验证明TSH可通过作用于破骨细胞和成骨细胞膜上的TSH受体,对骨形成和骨吸收均起到直接的负性调节作用[17-18]。SCH时,患者体内TSH水平升高,对骨代谢的负性调节作用增强,骨转换周期减慢,从而导致骨量丢失,出现骨质疏松。在本研究中合并亚临床甲减的2型糖尿病患者骨密度较单纯2型糖尿病患者有降低趋势,但差异无统计学意义。合并SCH组的2型糖尿病患者中反映骨转化的指标β-cross、PINP明显低于单纯2型糖尿病组,并且均与TSH水平呈负相关。目前有关2型糖尿病合并亚临床甲减患者骨代谢的研究相对有限。在尹飞等[19]的研究中,绝经后合并亚临床甲减的2型糖尿病患者骨密度较甲状腺功能正常的2型糖尿病组明显下降。在刘嘉鑫等[20]的研究中,纳入2型糖尿病合并亚临床甲减患者48例,与53例单纯2型糖尿病患者相比较骨量变化无差异。我们推测得出不同的结论可能与研究人群的年龄、性别、生活环境、地区分布等有关,并且本研究纳入样本过少,未就性别年龄等可能影响到骨密度的因素进行分层分析,存在一定的局限性。相对于BMD,骨代谢生化指标具有反映及时、灵敏性高、特异性强等优点,可以较骨密度更早期反映出骨的转换水平。
综上所述,糖尿病合并甲状腺功能异常的患病率较高,多见于女性,以亚临床甲减为主。2型糖尿病合并甲状腺功能异常可加重体内脂肪、骨骼代谢的异常,进而促进糖尿病及其并发症的发生发展。因此,应重视2型糖尿病患者甲状腺功能的筛查及治疗。
[1] Vondra K,Vrbikva J,Dvorakova K.Thyroid stand diseases in adult patients with diabetes mellitus[J].Minerva Endocrinol,2005,30(4): 217-236.
[2] 张 宏,方佩华,郑 凝,等. 住院2型糖尿病患者甲状腺功能状态的分析 [J].国际内分泌代谢杂志, 2007, 27(2): 139-141.
[3] 高 谷, 夏斯桂, 郁新迪, 等. 2型糖尿病合并甲状腺功能异常的临床分析 [J].中国糖尿病杂志, 2014, 22(6): 507- 510.
[4] 唐建东, 雷龙涛, 康志强, 等. 2型糖尿病患者甲状腺功能异常的临床特征分析[J].中国现代医药杂志, 2012,14(2): 56- 58.
[5] 徐小群,钟 兴,杜益君, 等. 初诊2型糖尿病患者在不同甲状腺功能状态下的临床特点分析 [J].安徽医科大学学报, 2013, 48(6): 675- 677.
[6] 李 俐, 夏世勤. 老年2型糖尿病合并甲状腺功能减退5例临床分析 [J].中国老年学杂志, 2012, 32(1):177- 178.
[7] Pimenta WP,Mazeto GM,Callegaro CF,etal.Thyroid disorders in diabetic patients[J].Arq Bras Endocrinol Metabol,2005,49(2): 234-240.
[8] Chubb SA,Davis WA,Inman Z,etal.Prevalence and progression of subclinical hypothyroidism in women with type 2 diabetes:the Fremantle Diabetes Study[J].Clin Endocrinol(Oxf),2005,62(4): 480-486.
[9] 张妮娅,刘 超,陆卫平,等.糖尿病住院患者434例甲状腺疾病患病率分析[J].中国实用内科杂志,2008,28(12):1034-1036.
[10] 吴景程,李晓华,彭永德,等.2型糖尿病患者中亚临床甲状腺功能减退症与糖尿病血管并发症关系的研究[J].中华内分泌代谢杂志,2010,26(4):304-306.
[11] Chen HS,Wu TE,Jap TS,etal.Subclinical hypothyroidism is a risk factor for nephropathy and cardiovascular diseases in Type 2 diabetic patients[J].Diabet Med,2007,24(12):1336-1344.
[12] 刘 薇,华 琳,于 湄,等.亚临床甲状腺功能减退症对糖 代谢的影响[J].首都医科大学学报, 2008, 29(6): 773-777.
[13] Hak AE, PlosHA, Visser TJ,etal. Subclinical hypothyroidism is an independent risk of atherosclerosis and mayocardial infarction in elderly women: the rotterdam study [J]. Ann Inter Med, 2000, 132(4):270-278.
[14] Cappola AR, Ladenson PW. Hypothyroidismandatherosclerosis[J]. J Clinical Endocrinol Metab, 2003, 88(6): 2438-2444.
[15] 滕卫平.亚临床甲状腺功能减退症[J].国外医学(内分泌学分册),2003,23(6):370-372.
[16] Williams GR. Does serum TSH level have thyroid honnane independent effects ON bone turnover [J].Endocrinology, 2009, 5(1): 10-11.
[17] Appetecehia M. Effects on bone mineral density by treatment of benign nodular goiter with mildly suppressive doses of L-thymfine in an eoholl women study[J]. Horm Res, 2005, 64(6): 293-298.
[18] Panieo A, Lupoli GA, Fondefieo F,etal. Osteoporosis and thyrotropin-suppressive therapy: Reduced effectiveness ofalendmnate[J].Thyroid, 2009, 19 (5): 437-442.
[19] 尹 飞,李志红,郭淑芹,等.绝经后2型糖尿病患者亚临床甲状腺功能减退症与骨质疏松症的相关性研究[J].临床内科杂志,2016,33(9):605-607.
[20] 刘嘉鑫.2型糖尿病合并甲状腺疾病患者骨量变化的临床分析[D].哈尔滨医科大学,2014:1-34.

