腹腔镜与开放性手术治疗原发性腹壁疝的疗效比较
曹景恺 任重 王晓辉 栾东良 葛步军
腹壁疝是外科多发病和常见病,是疝气的一种,是指人体器官或组织通过薄弱部位或腹壁缺损部位进入人体另一部位空间内。腹壁疝多出现在肚脐周围,患者普遍有腹壁上包块突出现状,可分为切口疝、腰疝、半月线疝、脐疝、白线疝等多种,若得不到及时有效的治疗,病情进展后可导致肠坏死,威胁患者生命。手术是目前腹壁疝主要治疗方法,目前腹腔镜与开放性无张力修补疝的比较成为研究热点,但现有研究结论存在差异,且研究不够全面。本研究比较分析腹腔镜与开放腹疝修补在腹壁疝中的疗效以及对患者的影响,报道如下。
1 临床资料
1.1 一般资料 2010年8月至2016年12月作者选取研究小组所在医院符合研究标准的原发腹壁疝患者60例。使用双盲法分为两组。观察组30例,男16例,女14例;年龄28~68岁,平均(51.21±4.21)岁;半月线疝3例,腰疝5例,脐疝21例,白线疝1例。对照组30例,男15例,女15例;年龄32~69岁,平均(52.21±2.71)岁;半月线疝5例,腰疝5例,脐疝19例,白线疝1例。纳入标准:原发腹壁疝;单侧疝;年龄>18岁;根据中华医学会外科学分会及腹壁外科学组制定的腹壁疝分型,属于Ⅰ、Ⅱ、Ⅲ、Ⅳ型疝;签署知情同意书。排除标准:妊娠妇女;下腹手术史;嵌顿疝或绞窄疝;有凝血障碍;恶性肿瘤;其它重要器官严重病变。两组上述资料比较,差异均有统计学意义(P均>0.05),具有可比性。本研究获得医院伦理委员会批准。
1.2 方法 (1)观察组:患者取平卧位,测量疝环大小后用美蓝进行体表标记,根据疝环大小选择面积合适的补片。术前留置导尿管,行全身麻醉。气腹针刺入腹部建立CO2气腹,气腹压力维持在12~15mmHg(1mmHg=0.133Kpa);距离疝环边缘>8cm处做长约1.2cm的小切口(常取左侧上腹肋缘下锁中线处),将10mm的Trocar插入,置入腔镜后探查腹腔情况,确认疝环大小是否需与体外检查一致,根据情况再做2个切口,分别置入5mm的Trocar,置入抓钳、超声刀,三个Trocar间距应>5.0cm,以免Trocar间相互影响。使用超声刀进行腹腔内粘连松解,操作中注意保护大血管、神经和脏器,将疝内容物回纳,充分暴露疝环,使用可吸收线缝合疝环使其处于关闭状态,收紧并在皮下打结。再次观察腹腔情况,确保无肠道损伤、活动性出血点,用缝线在预备的防粘连补片四角进行对称缝合,保留缝线,使补片卷曲,经Trocar送至腹腔,将气腹压力适当调低,使腹壁呈松弛状态于腹腔镜下充分展开补片,将补片覆盖在缺损处,确保补片边缘超过疝环>5.0cm;注意将补片的防粘连面朝向腹腔脏器,用钩针在相应位置勾出缝合线,收紧缝线使补片悬空在腹壁,再次伸展补片,使用螺旋钉固定补片,在补片及疝环边缘各固钉一圈,螺钉间距为1.0~2.0cm,打钉时坚持一点一定原则,禁止在同一点反复打钉[1-2];悬吊缝线并在皮下组织内打结,再次用腹腔镜观察是否有脏器损伤和活动性出血点;接触气腹并缝合切口,引流。(2)对照组:采用全身麻醉,麻醉成功后根据疝的位置做切口,逐层分离皮肤和皮下组织,游离至疝囊处将疝环充分暴露于术野下,游离疝内容物,游离中注意保护神经和大血管,使用UHS补片充分覆盖缺损区,覆盖超过疝环5cm,对补片四周进行缝合固定,引流,缝合切口皮下组织和皮肤。(3)术后处理:两组术前30min及术后2d均给予广谱抗生素抗感染治疗,术后6h可进食流质食物,24h后可逐渐恢复正常饮食。
1.3 观察指标 比较两组疗效、手术相关指标、术后首次视觉模拟评分(VAS)、住院时间和并发症发生率;使用SF-36量表评估术后1个月、6个月两组患者生活质量。疗效评价[3-4]:疝内容物恢复,临床症状消失,无复发和再次手术为治愈;疝内容物恢复,临床症状显著改善,无复发和再次手术,为显效;疝内容物未彻底恢复,临床症状好转,需再手术为有效;临床症状改善不明显,需再次手术,复发为无效。总有效率=(治愈+显效+有效)/总例数×100%。使用SF-36生活质量表评估患者生活质量,包括健康状况、躯体疼痛、生理职能、生理机能、情感职能、社会功能等8维度[5]。随访记录术前术后24h、48h两组IL-6、CRP水平,记录术后1个月和6个月两组分值变化。
1.4 统计学方法 采用SPSS 18.0统计软件。计量资料以(±s)表示,采用t/F检验,计数资料以%表示。考虑单组样本数<40例,故用确切概率法比较两组并发症总发生率和总有效率,记录P值;对两组IL-6及CRP先用两组样本均数成组设计比较结果,以单独观察每个时间点两组IL-6的水平差异和CRP差异,之后用两因素重复测量方差分析纵向比较两组IL-6动态变化和CRP动态变化。用单因素重复测量方法分析比较术后1个月两组SF-36中各指标差异;再用相同方法比较术后6个月两组SF-36各个指标水平。
2 结果
2.1 两组疗效比较 观察组治疗总有效率为96.67%(29/30),对照组为93.33%(28/30),P=0.3311。
2.2 两组手术指标、术后首次VAS评分及住院时间比较 见表1。
表1 两组术中出血量、手术时间、术后首次VAS评分、住院时间比较(±s)
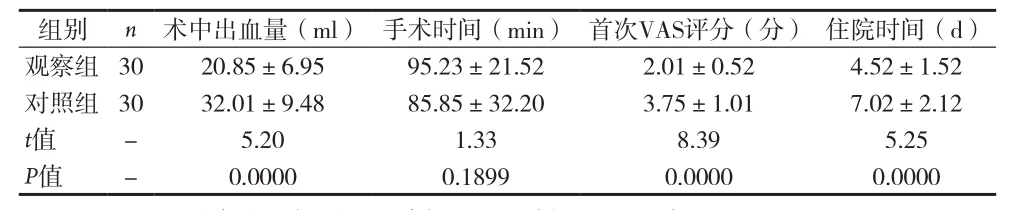
表1 两组术中出血量、手术时间、术后首次VAS评分、住院时间比较(±s)
?
2.2 两组并发症发生情况比较 见表2。
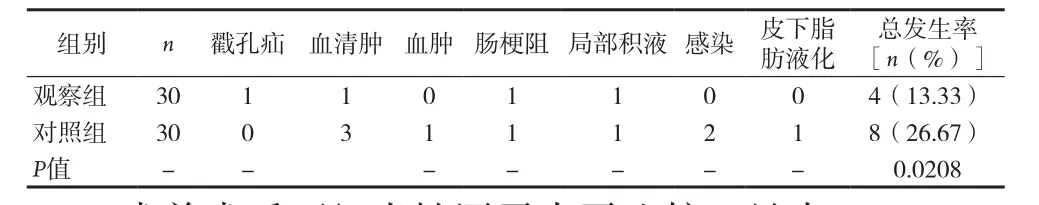
表2 两组并发症发生情况比较(n)
2.3 术前术后两组炎性因子水平比较 见表3。
表3 术前术后两组炎性因子水平比较[分,(s)]
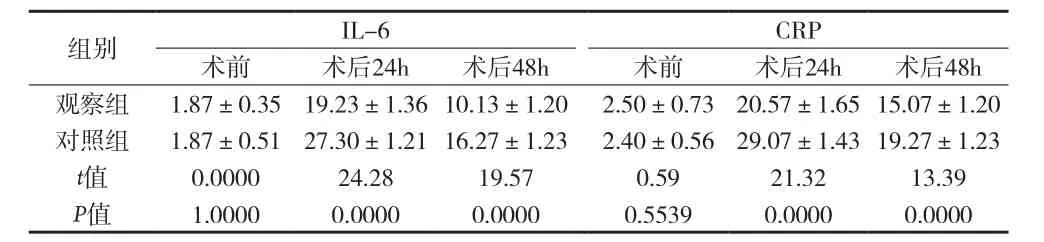
表3 术前术后两组炎性因子水平比较[分,(s)]
注:以下为两组不同时间IL-6经两因素重复测量方差结果,组间(观察组与对照组)比较F=919.75(P=0.0000),组内(不同时间)比较为F=6215.40(P=0.0000),组间×组内F=240.45(P=0.0000)。两组不同时间CRP经两因素重复测量方差结果,组间比较,F=509.05(P=0.0000),组内比较F=5648.90(P=0.0000),组间×组内F=202.06(P=0.0000)
组别 IL-6 CRP术前 术后24h 术后48h 术前 术后24h 术后48h观察组 1.87±0.35 19.23±1.36 10.13±1.20 2.50±0.73 20.57±1.65 15.07±1.20对照组 1.87±0.51 27.30±1.21 16.27±1.23 2.40±0.56 29.07±1.43 19.27±1.23 t值 0.0000 24.28 19.57 0.59 21.32 13.39 P值 1.0000 0.0000 0.0000 0.5539 0.0000 0.0000
表4 术后1个月及术后6个月两组SF-36量表分值比较[分,(±s)]
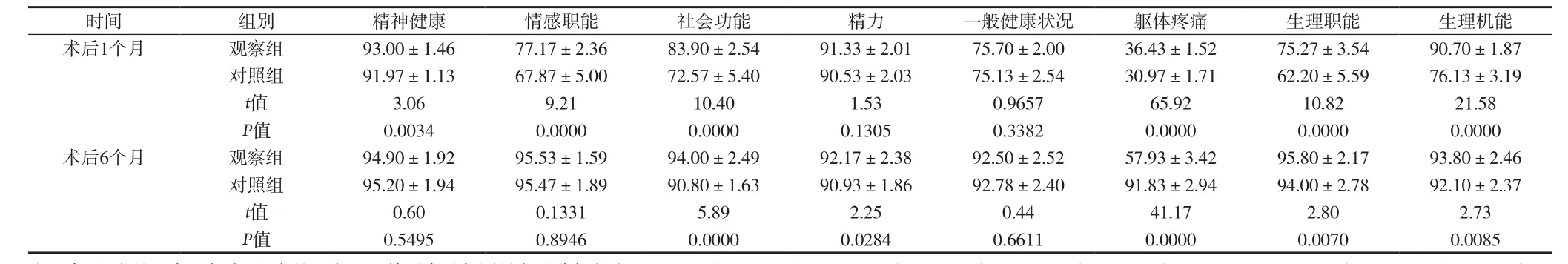
表4 术后1个月及术后6个月两组SF-36量表分值比较[分,(±s)]
注:术后6个月观察组与术后1个月观察组经单因素重复测量方差分析得出,F=1.72(P=0.1497)、F=2.21(P=0.0369)、F=1.01(P=0.9223)、F=1.41(P=0.3630)、F=1.58(P=22.54)、F=5.05(P=0.0000)、F=2.66(P=0.0104)、F=1.71(P=0.1551);术后6个月对照组与术后1个月对照组经重复测量方差分析得出,F=2.94(P=0.0049)、F=7.01(P=0.0000)、F=11.01(P=0.0000)、F=1.20(P=0.6326)、F=1.12(P=0.7621)、F=2.97(P=0.0045)、F=4.04(P=0.0003)、F=1.82(P=0.1138)。
时间 组别 精神健康 情感职能 社会功能 精力 一般健康状况 躯体疼痛 生理职能 生理机能术后1个月 观察组 93.00±1.46 77.17±2.36 83.90±2.54 91.33±2.01 75.70±2.00 36.43±1.52 75.27±3.54 90.70±1.87对照组 91.97±1.13 67.87±5.00 72.57±5.40 90.53±2.03 75.13±2.54 30.97±1.71 62.20±5.59 76.13±3.19 t值 3.06 9.21 10.40 1.53 0.9657 65.92 10.82 21.58 P值 0.0034 0.0000 0.0000 0.1305 0.3382 0.0000 0.0000 0.0000术后6个月 观察组 94.90±1.92 95.53±1.59 94.00±2.49 92.17±2.38 92.50±2.52 57.93±3.42 95.80±2.17 93.80±2.46对照组 95.20±1.94 95.47±1.89 90.80±1.63 90.93±1.86 92.78±2.40 91.83±2.94 94.00±2.78 92.10±2.37 t值 0.60 0.1331 5.89 2.25 0.44 41.17 2.80 2.73 P值 0.5495 0.8946 0.0000 0.0284 0.6611 0.0000 0.0070 0.0085
2.4 术后1个月及术后6个月两组生活质量比较 见表4。
3 讨论
3.1 两种术式疗效比较 传统疝修补术因为术后疼痛严重、高复发率、高张力缺点逐渐被Lichtenstein提出的无张力修补疝取代,显著提高腹壁疝疗效,成为目前治疗腹壁疝的常规术式[7]。然而开放式的无张力疝修补术创伤较大,小切口难以取得较好的术野,术后并发症风险较高,因此有必要进一步探究更好的术式[6]。腔镜技术经过多年发展和完善,能在小切口下探查术区情况,获得良好手术视野,创伤小,在外科手术中广泛应用。在本研究中观察组与对照组均取得良好疗效,两组治疗总有效率差异无统计学意义(P<0.05)。
3.2 腹腔镜下无张力疝修补术的优势 (1)腹腔镜腹疝修补创伤小,术后疼痛轻。本次研究中观察组术中出血量较对照组少,首次VAS评分较对照组低,术后1个月SF-36量表中躯体疼痛分值较对照组低,P值均<0.05。开放手术中修补腹壁疝采用的是广泛分离法,并进行腹部多层次组织强行缝合,补片遭受张力较强,因此创伤性更大;开放手术,采用的切口较腹腔镜长,增加出血量和术后疼痛;而腹腔镜进行腹内探查,术野良好,切口小,使操作更精确,减少组织损伤,减轻术后疼痛。(2)减少并发症,缓解手术引起的炎性因子水平升高,促进康复。本研究中观察组并发症发生率较对照组低,P<0.05。分析其原因:腹腔镜切口小且离修护区远,建立气腹后操作中无需暴露组织,手术分离面积小,多数情况下不需要置入引流管,术中能及时发现肠道损伤并处理,以上因素能有效降低并发症风险。李超等[7]研究者指出,手术作为应激源,会使机体大量释放多种炎症因子,延缓术后恢复,其中上升最明显的炎性因子为CRP和IL-6。本研究中观察组术后24h、48h患者IL-6、CRP水平均低于对照组,P<0.05。提示腹腔镜手术带来的刺激炎性反应轻,这是术后康复快的重要原因。(3)对术后患者生活质量的影响。本研究比较术后1个月和6个月两组SF-36量表,发现观察组躯体疼痛、社会功能、生理机能分值均高于对照组,P值均<0.05。考虑是因为腹腔镜手术创伤更小,并发症更少,刺激性更小等原因利于患者早期下床活动。
[1] 蔡宗达,翁山耕,林春忠,等.腔镜与开放组织结构分离技术治疗腹壁疝的Meta分析.中华普通外科杂志,2015,30(4):312-315.
[2] 王光哲,王建国,段继源,等.腹腔镜与开放性手术治疗原发性腹壁疝的疗效比较分析.陕西医学杂志,2015,17(6):675-676.
[3] 李基业.腹壁原发疝及切口疝修补的现状及趋势.中华普通外科杂志,2016,31(9):715-718.
[4] 李帅,汤绍涛,李康,等.腹腔镜下免Trocar放入微型操作钳治疗小儿腹股沟斜疝.中华小儿外科杂志,2014,35(6):432-434.
[5] 李永刚,蔡天勇,江涛,等.腹腔镜与开腹手术治疗成人腹壁疝临床疗效及对白细胞介素-6和C反应蛋白水平影响的研究.中国内镜杂志,2016,22(8):79-82.
[6] 高文涛,吴峻立,蒋奎荣,等.复杂急腹症的腹腔镜手术经验.中华普通外科杂志,2014,29(12):930-933.
[7] 李超,黄陈.腹腔镜下腹壁疝修补术的治疗现状与进展.现代生物医学进展,2015,15(34):6779-6782.

