皮质骨轨迹螺钉固定技术在单间隙腰椎结核治疗中的效果分析
鲁增辉 罗卓荆 段伟
脊柱结核约占骨关节结核的50%[1],通常以破坏椎体前中柱为主,手术治疗的传统适应证为:(1)较大的脓肿、死骨、经久不愈的窦道者;(2)脊髓、马尾或神经根受压者;(3)脊柱畸形或不稳定者[2]。腰椎是脊柱结核发病率最高的节段,对于有手术适应证的腰椎结核患者,一期前路病灶清除植骨融合、后路内固定术是目前较常选用的手术方案。Santoni等[3]于2009年首次提出皮质骨轨迹(cortical bone trajectory,CBT)螺钉固定技术,CBT螺钉经椎弓根置入,螺钉的长度较传统椎弓根螺钉短,钉道的深度为仅通过椎弓根即可,即螺钉不进入椎体的前中柱部分,因此在行病椎置钉的过程中可以避免螺钉进入病椎的前中柱部分;同时钉道主要位于皮质骨内,其生物力学强度较传统椎弓根螺钉明显增强[4]。因此,利用CBT螺钉代替传统椎弓根螺钉行病椎单节段内固定术治疗单间隙感染的腰椎结核在理论上具有可行性。本研究通过比较两种手术方案治疗单间隙腰椎结核的效果,分析CBT螺钉固定技术在腰椎结核治疗中的应用价值。
对象和方法
一、研究对象的选择
1. 研究对象:选择2015年1月至2016年1月中国人民解放军空军军医大学第一附属医院脊柱外科收治的42例单间隙腰椎结核患者,均有明确的手术指征,即伴有神经功能受损、腰椎失稳、后凸畸形或保守治疗效果不理想者[5]。
2. 纳入标准:(1)成年患者,临床诊断明确(通过临床症状、影像学检查及生化免疫检查确诊),伴有因腰椎失稳而产生的腰痛症状;(2)腰椎结核病灶局限于单个节段,即包括1个椎间盘及相邻椎体,且附件未受累;(3)有进行性加重的神经功能损伤;(4)内科保守治疗效果不理想,病灶范围扩大或临床症状加重;(5)病椎残余高度超过1/3,可以完成前路支撑植骨。
3. 排除标准:(1)并发活动性肺结核,痰液涂片抗酸染色阳性或结核分枝杆菌培养阳性;(2)并发严重基础疾病,不能耐受手术;(3)既往有腰椎手术史或并发腰椎肿瘤等疾病史;(4)腰椎后凸畸形严重,单节段内固定后矫正高度丢失风险较大。
4. 分组情况:根据内固定方案(内固定方案综合考虑患者临床情况和患者意愿)的不同分为两组: A组21例患者采用一期前路病灶清除植骨融合、后路CBT螺钉联合传统椎弓根螺钉单节段内固定术治疗;B组21例接受一期前路病灶清除植骨融合、后路传统椎弓根螺钉短节段内固定术治疗。本研究通过我院伦理委员会的批准,所有患者均签署知情同意书。
A组患者腰椎结核节段分布情况:腰3~4椎体间隙6例,腰4~5椎体间隙10例,腰5至骶1椎体间隙5例;术前神经功能(Frankel脊髓损伤分级):C级3例,D级14例,E级4例。
B组患者腰椎结核节段分布:腰2~3椎体间隙2例,腰3~4椎体间隙7例,腰4~5椎体间隙9例,腰5至骶1椎体间隙3例;术前Frankel脊髓损伤分级:B级1例,C级2例,D级12例,E级6例。
所有患者随访18~30个月,平均(24.1±4.5)个月。两组患者手术时的年龄、术前血红细胞沉降率(ESR)、C反应蛋白(CRP)及视觉模拟评分(VAS)之间的比较,差异均无统计学意义,具有可比性。具体见表1。
二、治疗方法
1.术前准备:所有患者术前均给予抗结核药物治疗2~4周:异烟肼0.3 g/d,利福平0.45 g/d(空腹服用,体质量超过60 kg者给予0.6 g/d),盐酸乙胺丁醇0.75 g/d,吡嗪酰胺片1.5 g/d,均为每日顿服。并嘱患者卧床休息,每天摄入高蛋白饮食,纠正中重度贫血,定期监测肝功能、肾功能。患者术前状况符合以下条件则安排手术:(1)无高热、乏力等症状,食欲良好;(2)结核中毒症状较治疗前明显减轻;(3)中重度贫血或低蛋白血症已获得纠正;(4)基础疾病得到控制:如高血压患者血压控制在160/90 mm Hg(1 mm Hg=0.133 kPa)以下,糖尿病患者餐后血糖控制在11.1 mmol/L以下。

表1 术前各项指标在两组患者间的比较
注两组患者术前各项指标数值均呈正态分布,采用两独立样本t检验

图1~9 患者,男,59岁(A组)。图1~4为术前CT扫描图像,显示腰4~5椎体骨质破坏,椎间隙塌陷;图5、6为术后3 d腰椎正侧位X线摄影片,显示内固定位置良好;图7~9为术后1年腰椎CT复查图像,显示腰4椎体内的传统椎弓根螺钉与腰5椎体内的CBT螺钉置钉角度的区别
2.手术方法:A组患者手术操作以1例腰4~5椎体结核患者(图1~9)为例:气管插管全身麻醉后,患者取侧卧位(选择腰大肌脓肿侧或椎旁脓肿较多的一侧进行手术)。术侧行倒八字切口,切口长约8 cm,逐层切开至腹膜外脂肪层,将腹膜推向内侧,保护输尿管,暴露肿胀的腰大肌及椎前筋膜。用5 ml 注射器穿刺肿胀部位,抽出脓液后经穿刺针的进针点逐步扩大暴露病灶。用注射器抽吸完脓液并使用刮匙将脓腔内肉芽组织予以清除。使用椎体撑开器行病椎间撑开,扩大病椎间隙,彻底去除死骨及坏死椎间盘组织,不规则的残余病骨使用骨凿适量去除,保留边缘硬化骨用以支撑植骨块。将椎间隙内残余椎间盘组织及硬膜外坏死肉芽、脓液、死骨彻底清除以达到减压目的。使用生理盐水反复冲洗病灶至清亮,病灶内放置硫酸链霉素1.0 g(术前链霉素皮肤试验阴性后使用)。测量病椎间隙宽度后,取同侧自体髂骨并截成大小合适的2块填塞入间隙内进行支撑植骨。病灶腔隙内放置1根负压引流管后,止血并逐层缝合伤口。随后患者取俯卧位,腹部悬空防止受压,以腰4~5椎体节段为中心行后正中切口,长约6 cm。切开皮肤、皮下组织及深筋膜,沿骨膜下剥离椎旁肌。腰4椎体置钉时选择传统椎弓根螺钉技术,显露至关节突外侧缘与横突交界处的“人”字嵴结构,以“人”字嵴作为进钉点置入1组传统椎弓根螺钉。腰5椎体置钉则应用CBT螺钉固定技术(CBT螺钉型号:MIDOS系统,常州市康辉医疗器械有限公司生产),显露至椎板外侧缘及关节突内侧缘,以腰5椎体上关节突下缘向下、向内各2 mm 处椎板作为进钉点。使用磨钻开槽,进钉方向为矢状位尾倾25~30°,冠状位侧倾10~15°。螺钉直径为3.5~5.0 mm;螺钉长度为螺钉头端通过椎弓根即可。通过C形臂X射线机透视确认螺钉位置良好的情况下,选择合适长度的钛棒,然后根据腰椎生理曲度弯曲钛棒形成弯棒,置入弯棒并通过螺帽固定。用生理盐水冲洗创面并止血后,逐层缝合伤口,手术完毕。
B组患者的前路病灶清除、植骨融合过程与A组完全相同,后路内固定范围包括邻近节段一个正常椎体的短节段固定,内植物应用传统椎弓根钉棒系统(型号:Uspine-Ⅱ,北京理贝尔生物工程研究所有限公司生产)。
3.术后处理:术后腹部伤口给予腹带加压包扎,引流量连续2 d小于50 ml后拔出引流管并去除腹带。术后给予静脉注射异烟肼、利福平2~3 d,待患者胃肠功能恢复后改为口服抗结核药物治疗,方案与术前相同(抗结核药物治疗总疗程为18个月)。术后绝对卧床1个月,之后戴支具下床活动至术后3个月,根据术后3个月的复查情况决定是否去除支具。术后1周进行腰椎X线摄影复查,术后3、6、12、18及24个月进行腰椎CT复查,每月进行1次血常规、肝肾功能复查,患者每次复查就诊时可获得随访,理论随访时间为18~24个月,恢复较慢的患者适当延长随访时间。
三、观察指标
观察两组患者术后1周的腰椎后凸Cobb角;术后3个月的ESR、CRP、VAS评分;末次随访时Frankel脊髓损伤分级及腰椎后凸Cobb角。
腰椎后凸Cobb角的测量[6]:取站立侧位进行X线摄影,在病椎相邻的上1个正常椎体上终板和下1个正常椎体的下终板画延长线的夹角。矫正度数为术后1周Cobb角与术前Cobb角差值的绝对值,丢失度数为末次随访Cobb角与术后1周Cobb角差值的绝对值。通过ESR和CRP评估结核活动性。采用VAS评分评估患者术后临床症状的改善情况。
四、统计学分析
采用SPSS 17.0软件进行统计学分析,两组患者ESR、CRP、VAS评分及Cobb角的比较,在符合正态分布的情况下,采用两独立样本t检验,以P<0.05为差异有统计学意义。
结 果
一、手术情况
42例患者均完成随访,术后随访时间18~30个月,平均(24.1±4.5)个月。所有患者术中均未发生脊髓、神经、大血管或邻近重要脏器损伤情况,术后均通过病理学或细菌学检查确诊为结核病,手术切口均一期愈合。A组患者平均手术时间为(234.8±18.7) min,平均术中出血量为(347.0±42.1) ml;B组患者平均手术时间为(252.4±15.9) min,平均术中出血量为(415.2±37.4) ml。
二、术后恢复情况
术后3个月复查ESR、CRP及VAS评分,两组患者间差异均无统计学意义(表2);两组患者Cobb角矫正度数和丢失度数之间的比较,差异均无统计学意义(表3);两组患者术后Frankel脊髓损伤分级:术前1例B级患者恢复至D级;术前5例C级患者,4例恢复至D级,1例恢复至E级;术前26例D级患者全部恢复至E级;较术前均有明显恢复,效果满意(表4,5)。所有患者末次随访时结核病均无复发,未见内固定钉棒系统松动、断裂及椎间植骨块移位塌陷等并发症。

表2 术后3个月各项指标在两组患者间的比较
注两组患者术后3个月各项指标数值均呈正态分布,采用两独立样本t检验
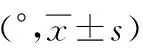
表3 术前及术后不同时间点Cobb角检测结果在两组患者中的比较
注两组患者Cobb角各项数值均呈正态分布,采用两独立样本t检验;矫正度数为术后1周Cobb角与术前Cobb角差值的绝对值,丢失度数为末次随访Cobb角与术后1周Cobb角差值的绝对值

表4 A组患者Frankel脊髓损伤分级恢复情况(例)

表5 B组患者Frankel脊髓损伤分级恢复情况(例)
讨 论
一、单间隙腰椎结核单节段内固定的可行性
对于单间隙感染的腰椎结核,内固定节段范围目前尚无统一的观点,最常见的固定范围包括病灶节段相邻1个或2个正常的椎体,这种短节段或长节段内固定在提供可靠的脊柱稳定性的同时牺牲了邻近正常的运动单元[7-8],进而增加了邻近节段退行性病变的风险[9-10]。因此,能否缩短内固定的节段范围是一个重要的问题。Moon[11]建议脊柱结核的后路内固定应最大程度地保留邻近的正常运动单元,而且张宏其等[12]主张在前路植骨块获得切实融合后选择取出后路内固定系统。目前,Liu等[13]报道经损伤椎体单节段内固定治疗脊柱骨折取得了理想的临床效果;陈彦等[14]进行的生物力学研究模拟了单节段胸腰椎骨折,应用经损伤椎体内单节段固定可获得脊柱即刻的稳定性,与短节段固定具有相似的力学强度;Ibrahim和Abd[15]应用单节段内固定治疗胸腰椎骨折,术后的后凸矫正度数效果理想,且可以缩短手术时间及减少术中出血量;Wang等[16]应用病椎内置钉行单节段固定治疗单间隙感染的腰椎结核患者34例,术后植骨融合率、后凸矫正度数均满意,但对于纳入患者要求病椎残余高度在1/3~2/3之间,以保证足够的残余椎体支撑植骨块,同时又满足椎弓根置钉的需求,因此限制了该手术方法的使用条件;王自立等[17]报道了在病椎内置短椎弓根螺钉的单节段内固定术治疗单间隙腰椎结核取得满意疗效,椎弓根短钉可以有效避免椎弓根螺钉穿透入椎体病灶的风险,缩短固定节段;Berlemann等[18]进行的椎弓根螺钉的生物力学相关研究显示椎弓根螺钉越短,内固定系统稳定性越低,因此理论上椎弓根短钉置入后出现松动、拔出等风险增加。而本研究采用的CBT螺钉固定技术治疗单间隙腰椎结核,内固定系统稳定性高于传统椎弓根螺钉。
二、CBT螺钉固定技术在腰椎结核手术中的应用分析
CBT螺钉固定技术于2009年被首次提出,将螺钉以矢状面由尾端向头端、轴面由中间向外侧的方向置入椎弓根,增加螺钉与椎弓根皮质骨的接触面,从而增加了螺钉对骨结构的把持力[3]。Mai等[19]2016年的研究表明,CBT螺钉的钉道骨密度(皮质骨)明显高于传统椎弓根螺钉钉道。
笔者通过文献学习[3-5]概括CBT螺钉的优势如下:CBT螺钉经椎弓根置入,螺钉的长度较传统椎弓根螺钉短,钉道深度仅通过椎弓根即可,即螺钉不进入椎体的前中柱部分。因此,CBT螺钉经病椎置钉时,进钉深度仅仅维持在椎弓根内,可以避免螺钉进入病椎前中柱的感染病灶内,降低感染的风险。CBT螺钉目前主要应用于骨质疏松症的患者,可以有效降低术后螺钉松动、拔出的概率[20],尚未见CBT螺钉应用于脊柱结核手术中的相关报道。Takata 等[21]报道了应用CBT螺钉联合传统椎弓根螺钉的杂交技术治疗腰椎退行性疾病取得了理想的临床结果,两种螺钉连接钛棒的过程顺利。本研究患者纳入标准为病椎残余高度不少于1/3,以保证支撑植骨块,结合腰椎的椎弓根在解剖上靠近椎体上终板的特点[22],因而上位病椎的椎弓根及椎体上终板多未受结核分枝杆菌侵犯,传统椎弓根螺钉置入大多可顺利完成。而下位病椎上终板骨质部分多出现破坏缺损,因此下位病椎行传统椎弓根螺钉置钉时穿透入病灶内的可能性大,往往不能完成下位病椎的置钉,多需采用跨病椎的短节段或长节段固定方案。基于CBT螺钉钉道比较短的特点,笔者在上位病椎置钉时选择了传统椎弓根螺钉,而下位病椎置钉时应用CBT螺钉,这样杂交的内固定组合实现了可靠的单节段固定。
本研究A组21例患者均一期完成手术,后路单节段固定所需手术切口较单节段小,下位病椎置钉的进钉点位于椎板,对椎旁肌肉的剥离相对较小,且不用暴露病椎间的关节突关节。所有的上位病椎均置入传统椎弓根螺钉,下位病椎置入CBT螺钉,混合螺钉之间的连接棒安装过程顺利。A组患者术后的临床治疗效果比较理想:结核活动性指标ESR及CRP在术后3个月的复查结果显示,对比B组患者差异无统计学意义;A组患者的腰痛或下肢疼痛VAS评分在术后3个月复查时,对比B组患者差异亦无统计学意义。A组患者术后Fankel脊髓损伤分级末次随访时,3例术前C级的患者,2例恢复至D级,1例恢复至E级;14例术前D级的患者均恢复至E级。在后凸Cobb角矫正度数、丢失度数之间的比较,两组之间差异均无统计学意义。末次随访时腰椎CT未发现断钉、断棒、螺钉松动或椎间植骨块移位塌陷的情况。相对于传统的短节段内固定方案,应用皮质骨螺钉的杂交内固定方案实现了单节段内固定,保留了病椎邻近正常运动单元的功能,减少了固定节段,邻近节段退行性病变的过程减缓。相对比王骞等[23]报道的病椎置入短钉实现单节段的内固定法,本研究应用CBT螺钉技术的单节段固定在生物力学方面有理论上的优点。
笔者认为,对于有手术适应证的单间隙感染腰椎结核患者,应用CBT螺钉技术的后路内固定方案可以经病椎进行置钉完成单节段的内固定,缩短了患者脊柱固定的范围,保护了病椎邻近的正常椎体。且CBT螺钉内固定方案在后路固定手术中操作安全,可以提供可靠的脊柱即可稳定性;对比传统的后路跨病椎的短节段内固定方案,CBT螺钉在矫正畸形方面有相同的效果。CBT螺钉因其生物力学强度大的特点,尤其适用于老年或并发骨质疏松症的腰椎结核患者的内固定手术。对于传统腰椎结核后路内固定术后螺钉发生松动、断裂等情况,需要再次手术翻修时,CBT螺钉内固定方案是较为理想的翻修手术选择。
三、总结
归纳本研究结果,应用CBT螺钉的单节段内固定手术方案治疗单间隙腰椎结核具有一定的局限性,其适应证归纳为:(1)单间隙感染的腰椎结核,椎体骨质破坏集中于前中柱,椎弓根、椎板未受侵犯;(2)伴有明确的腰椎失稳或轻度的后凸畸形;(3)硬膜囊或神经根受压;(4)并发巨大的脓肿、死骨及骨质缺损形成较大空洞,经药物治疗效果不明显;(5)老年患者并发严重骨质疏松症的腰椎结核尤为推荐;(6)传统的后路椎弓根螺钉内固定失败,如钉道出现松动等情况导致的翻修内固定手术。
具有以下情况则认为是该杂交术式的禁忌证:(1)病椎骨质破坏较重,椎体高度缺损超过1/3,难以完成前路支撑植骨;(2)较重的后凸畸形,单节段内固定难以提供可靠的即刻稳定性。
综上所述,经一期前路病灶清除植骨融合、后路CBT螺钉联合传统椎弓根螺钉病椎内固定术治疗单间隙感染的腰椎结核的临床效果满意,具有固定节段短的优势,保护了邻近正常的运动单元,是一种可靠的手术选择。但本组研究纳入患者例数偏少,随访时间偏短,对结果分析有一定的影响,仍需继续随访观察。
[1] 骨关节结核临床诊断与治疗进展及其规范化专题研讨会学术委员会. 正确理解和认识骨与关节结核诊疗的若干问题. 中国防痨杂志,2013,35(5): 384-392.
[2] 秦世炳,董伟杰,兰汀隆,等. 128例脊柱结核耐药患者的临床分析. 中国防痨杂志,2013,35(5): 299-304.
[3] Santoni BG, Hynes RA, McGilvray KC, et al. Cortical bone trajectory for lumbar pedicle screws. Spine J, 2009, 9(5): 366-373.
[4] Matsukawa K, Taguchi E, Yato Y, et al. Evaluation of the fixation strength of pedicle screws using cortical bone trajectory: what is the ideal trajectory for optimal fixation? Spine (Phila Pa 1976), 2015, 40(15):E873-878.
[5] 马远征.重视脊柱结核 提高诊疗水平.中国防痨杂志,2013,35(5):297-298.
[6] 施建党,刘园园,王骞,等. 病椎固定治疗胸、腰椎结核的疗效分析. 中华骨科杂志,2016, 36(11): 681-690.
[7] Altay M, Ozkurt B, Aktekin CN, et al. Treatment of unstable thoracolumbar junction burst fractures with short- or long-segment posterior fixation in magerl type a fractures. Eur Spine J, 2007, 16(8): 1145-1155.
[8] McLain RF. The biomechanics of long versus short fixation for thoracolumbar spine fractures. Spine (Phila Pa 1976), 2006, 31 (11 Suppl): S70-79.
[9] Metzger MF, Robinson ST, Maldonado RC, et al. Biomechanical analysis of lateral interbody fusion strategies for adjacent segment degeneration in the lumbar spine. Spine J, 2017, 17(7): 1004-1011.
[10] Bastian L, Lange U, Knop C, et al. Evaluation of the mobility of adjacent segments after posterior thoracolumbar fixation: a biomechanical study. Eur Spine J, 2001, 10(4):295-300.
[11] Moon MS. Tuberculosis of spine: current views in diagnosis and management. Asian Spine J, 2014, 8(1):97-111.
[12] 张宏其,李劲松,郭超峰,等.分期后路短节段固定前路病灶清除植骨融合治疗儿童下腰椎结核.中国脊柱脊髓杂志,2011,21(10):830-834.
[13] Liu L, Gan Y, Zhou Q, et al. Improved monosegment pedicle instrumentation for treatment of thoracolumbar incomplete burst fractures. Biomed Res Int, 2015, 2015: 357206.
[14] 陈彦,初同伟,杨波,等. 经伤椎置钉短节段固定治疗胸腰段脊柱骨折的疗效分析.重庆医学,2016,45(13):1841-1843.
[15] Ibrahim FM, Abd El-Rady Ael-R. Mono segmental fixation of selected types of thoracic and lumbar fractures; a prospective study. Int Orthop, 2016,40(6):1083-1089.
[16] Wang Z, Yuan H, Geng G, et al. Posterior mono-segmental fixation, combined with anterior debridement and strut graft, for treatment of the mono-segmental lumbar spine tuberculosis. Int Orthop, 2012, 36(2): 325-329.
[17] 王自立,武启军,金卫东,等. 脊柱结核病灶清除单节段植骨融合内固定的适应证及疗效. 中国脊柱脊髓杂志,2010,20(10):811-815.
[18] Berlemann U, Cripton PA, Rincon L, et al. Pull-out strength of pedicle hooks with fixation screws: influence of screw length and angulation. Eur Spine J, 1996, 5(1): 71-73.
[19] Mai HT, Mitchell SM, Hashmi SZ, et al. Differences in bone mineral density of fixation points between lumbar cortical and traditional pedicle screws. Spine J, 2016, 16(7): 835-841.
[20] Matsukawa K, Yato Y, Imabayashi H, et al. Biomechanical evaluation of the fixation strength of lumbar pedicle screws using cortical bone trajectory: a finite element study. J Neurosurg Spine, 2015, 23(4): 471-478.
[21] Takata Y, Matsuura T, Higashino K, et al. Hybrid technique of cortical bone trajectory and pedicle screwing for minimally invasive spine reconstruction surgery: a technical note. J Med Invest, 2014, 61(3/4): 388-392.
[22] Lien SB, Liou NH, Wu SS. Analysis of anatomic morphometry of the pedicles and the safe zone for through-pedicle procedures in the thoracic and lumbar spine. Eur Spine J, 2007, 16 (8): 1215-1222.
[23] 王骞,金卫东,王自立,等. 患椎间短椎弓根螺钉在单节段腰骶椎结核稳定性重建中的临床研究. 脊柱外科杂志,2015,13(1):1-6.

