目标导向性液体治疗对凶险性前置胎盘患者围术期容量及凝血功能的影响
姚红爱 王波 马世颖 杨义辉
贵州省遵义市第一人民医院麻醉科(贵州遵义 563000)
近年来随着二次剖宫产率的提高,凶险性前置胎盘的发生率也逐年增加。凶险性前置胎盘剖宫产围术期容量管理对麻醉来说是一个难点,妊娠32~34周时全身血浆容量达到高峰,全身血浆容量较正常时增加600~800 mL,显著增加的血浆容量会增加肺泡-动脉血氧分压差和肺内分流,导致出现肺间质水肿;另外妊娠期雌激素水平升高所致肺毛细血管通透性增高,也增加了肺水肿的危险[1]。常规补液方案虽广泛应用于临床,但存在晶体液比例较高、总量可能偏大、术后伴有高乳酸血症和凝血功能紊乱、以及补液不当增加术后重要脏器发生功能不全,因此合理而优化的容量治疗方案尤为重要[2-4]。本研究,首次在凶险性前置胎盘患者行剖宫产术中利用FloTrac/Vigileo监测系统计算每搏输出量增加值(△stroke volume,△SV)(维持术中患者△SV<12%)指导输液,观察对围术期液体容量及凝血功能的影响,进一步为临床液体治疗提供更优方案。
1 材料与方法
1.1病例选择与分组本研究已获遵义市第一人民医院医学伦理委员会批准,与患者或家属签署知情同意书。择期行剖宫产手术的凶险性前置胎盘患者80例,年龄22~41岁,体质指数20~29.5 kg/m2,ASA分级Ⅱ或Ⅲ级。排除条件:术前有心衰肾功能不全,凝血异常,者前有肺部感染,严重贫血,麻醉药物过敏以及术中麻醉方式改变。采用随机数字表法,将患者随机分为2组(n=40):常规补液组(N组)和目标管理补液组(G组)。
1.2麻醉方法患者均无术前用药。入室后常规监测BP、HR、ECG和SpO2。开放上肢静脉通路,局麻下做左桡动脉穿刺监测有创血压和右侧颈内静脉穿刺监测中心静脉压(central venous pressure,CVP),G组患者连接FloTrac/Vigileo监测系统。依次静脉注射丙泊酚(1.5 mg/kg),瑞芬太尼(1.0 μg/kg),维库溴铵(0.15 mg/kg)诱导气管插管,同时手术开始,胎儿娩出后以丙泊酚和瑞芬太尼维持麻醉。
1.3术中液体管理方案所有患者麻醉前按照Miller麻醉学规范处理,其中,失血<15%全身血容量时,以HES等量补充,当失血>15%全身血容量时,输注等量血浆红细胞悬液。维持目标:MBP>70 mmHg,CVP<12 cmH2O,HR <100次/min,尿量至少0.5 mL/(kg·h)。G组患者连接FloTrac/Vigileo心排量监测系统后测定T0时刻的MBP、HR、CVP、△SV作为基础值,麻醉后静脉输注乳酸钠林格氏液5 mg/(kg·h),同时根据△SV < 12%为目标指导补液[3]。当SVV>12%时,提示可能存在低血容量,则于5 min内静脉输注羟乙基淀粉溶液(hydroxyethyl starch,HES)溶液3 mL/kg,如未达标,则反复直至SVV<12%。两组患者如果术中发生低血压(降低幅度>基础值的20%)时,每次给予去氧肾上腺素25 μg。所有患者均严密观察生命体征相关指标的变化。
1.4测定指标记录患者术中晶体液、胶体液、血浆及红细胞输入总量,尿量;记录患者麻醉诱导前(T0)、麻醉后 5 min(T1)、10 min(T2)、胎儿娩出(T3)、子宫体肌注10 U缩宫素后5 min(T4)以及术毕(T5)时MBP、HR、CVP、△SV、CI的变化,术中去氧肾上腺素的用量,检测术前和术毕乳酸和凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、凝血酶时间(TT)、纤维蛋白原(FIB)。
1.5统计学方法采用SPSS 13.0软件进行统计学分析,计量资料以均数±标准差表示,组内比较采用重复测量设计的方差分析,组间比较采用t检验,计数资料比较采用卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1一般情况两组患者年龄、体质指数、孕周、术前血红蛋白、手术和麻醉时间、胎儿取出时间比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者一般情况比较Tab.1 Comparison of general situation between two groups±s
表1 两组患者一般情况比较Tab.1 Comparison of general situation between two groups±s
指标年龄(岁)BMI(kg/m2)ASA分级(Ⅱ/Ⅲ)术前血红蛋白(g/L)孕周(周)手术时间(min)麻醉时间(min)麻醉到胎儿取出时间(min)切皮到胎儿取出时间(min)常规补液组(n=40)26.33±5.4 25.3±1.3 34/6 11.2±1.6 35.1±3.2 102.2±45.6 112.6±48.4 25.4±21.2 18.9±16.9目标管理补液组(n=40)28.2±6.4 26.7±1.8 32/8 11.9±2.2 35.8±2.9 114.3±34.8 123.3±44.2 26.9±18.6 20.1±16.3
2.2术中低血压发生情况术中两组患者的出血量、红细胞及血浆输入量比较,差异无统计学意义(P>0.05);与N组比较,G组患者术中晶体输入量、术中发生低血压的次数、去氧肾上腺素用量明显减少(P<0.05)。见表2。
表2 两组患者术中低血压出现次数和去氧肾上腺素用量的比较Tab.2 Comparison of the number of intraoperative hypotension and the amount of phenylephrine in the two groups±s

表2 两组患者术中低血压出现次数和去氧肾上腺素用量的比较Tab.2 Comparison of the number of intraoperative hypotension and the amount of phenylephrine in the two groups±s
注:与常规补液组比较,aP<0.05
指标出血量(mL)悬浮红细胞输入量(mL)血浆输入量(mL)晶体输入量(mL)尿量(mL)低血压出现次数(次)去氧肾上腺素(μg)N组(n=40)728±212 313±198 420±80 1 890±230 690±180 8 220±40 G组(n=40)655±206 302±212 370±60 1320±180a 840±210a 4a 150±30a
2.3术中血流动力学变化情况与麻醉诱导前(T0)比较,两组患者在术中(T2、T3、T4)及术后(T5)CVP、MBP、CI均升高(P<0.05),而△SV降低(P<0.05),HR无明显差异(P>0.05);与N组比较,G组患者在术中各时间点(T2、T3、T4)及术毕(T5)CVP、MBP、CI明显升高(P<0.05),而△SV明显降低(P<0.05),HR无明显差异(P>0.05)。见表3。
表3 两组患者血流动力学变化指标Tab.3 Comparison of hemodynamics in patients with two groups ±s
注:与麻醉诱导前比较,aP<0.05;与常规补液组比较,BP<0.05
时间点组别N组(n=40)G组(n=40)T0 T1 T2 T3 T4 T5 T0 T1 T2 T3 T4 T5 CVP(mmHg)5.2±0.8 6.7±0.6a 6.5±0.5a 7.1±1.4a 6.7±0.5a 6.4±0.4a 4.7±0.4 5.9±0.5a 8.0±0.4aB 8.2±0.6aB 8.4±0.3aB 8.8±0.2aB MBP(mmHg)90±15 106±13a 102±12a 106±14a 105±13a 108±15a 96±14 101±11a 116±13aB 118±12aB 119±11aB 120±13aB HR(次/min)88±22 90±13 98±16 92±13 88±15 94±11 83±13 91±11 91±13 88±12 86±12 90±12 CI[L/(min·m2)]3.2±0.8 3.4±0.6a 2.9±0.5a 3.3±0.8a 3.2±0.5a 3.5±0.8a 3.3±0.6 3.5±0.8a 3.4±0.6aB 3.6±0.6aB 3.5±0.5aB 3.6±0.4aB△SV(%)13.4±1.6 12.5±1.6a 10.2±1.3a 9.4±0.9a 8.2±0.4a 8.8±0.6a 13.1±1.1 9.3±0.7a 7.2±0.6aB 6.8±0.5aB 5.5±0.2aB 5.5±0.3aB
2.4血液乳酸含量及凝血功能变化情况与麻醉诱导前(T0)比较,两组患者术毕(T5)时乳酸含量、PT、APTT、TT明显升高,而FIB明显降低(P<0.05);术毕(T5),与N组比较,G组患者乳酸含量、PT、APTT、TT明显降低,而FIB明显高于N组(P<0.05),见表4。
表4 两组患者术前与术后乳酸和凝血功能指标比较Tab.4 Comparison of lactic acid content and blood coagulation in preoperation and postoperation between two groups ±s
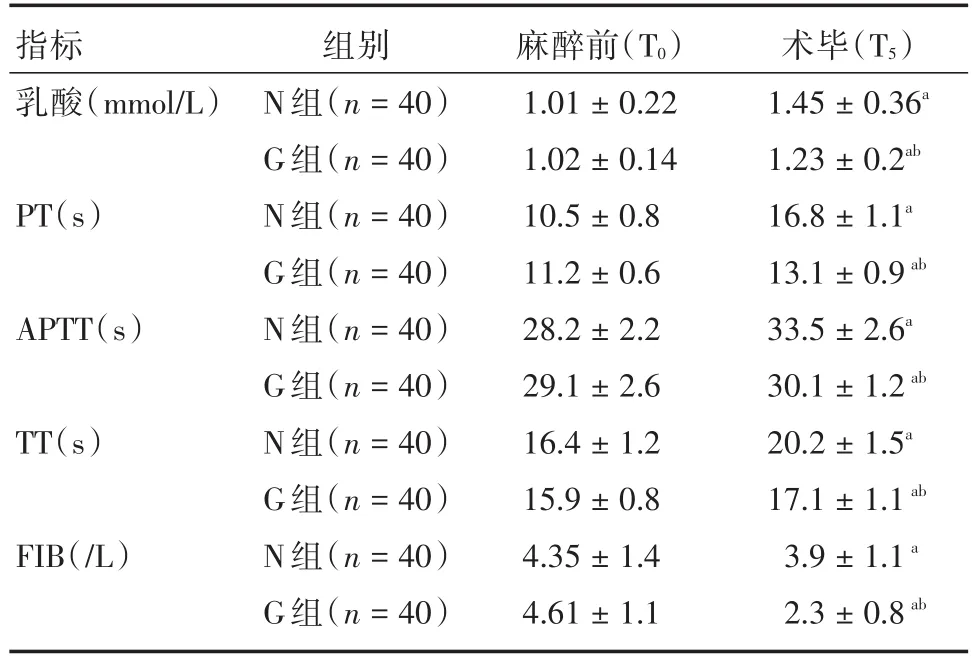
表4 两组患者术前与术后乳酸和凝血功能指标比较Tab.4 Comparison of lactic acid content and blood coagulation in preoperation and postoperation between two groups ±s
注:与麻醉诱导前比较,aP<0.05;与常规补液组比较,bP<0.05
指标乳酸(mmol/L)PT(s)APTT(s)TT(s)FIB(/L)组别N组(n=40)G组(n=40)N组(n=40)G组(n=40)N组(n=40)G组(n=40)N组(n=40)G组(n=40)N组(n=40)G组(n=40)麻醉前(T0)1.01±0.22 1.02±0.14 10.5±0.8 11.2±0.6 28.2±2.2 29.1±2.6 16.4±1.2 15.9±0.8 4.35±1.4 4.61±1.1术毕(T5)1.45±0.36a 1.23±0.2ab 16.8±1.1a 13.1±0.9ab 33.5±2.6a 30.1±1.2ab 20.2±1.5a 17.1±1.1ab 3.9±1.1a 2.3±0.8ab
3 讨论
近年来随着围手术期加速康复外科(en⁃hanced recovery after Surgery,ERAS)概念的提出,如何维持围术期血流动力学稳定、组织器官灌注以及术后凝血功能等方面提出了挑战[5-6]。而目标导向输液,更加强调补液的个体化、实时化、动态化,更加适用于临床围术期容量治疗[7-8]。本研究采用FloTrac/Vigileo监测系统获得相关参数(△SV、CI、CO等)指导补液。△SV值越大表明有效血容量不足越明显,具有预测心脏对容量负荷反应的能力。与传统的检测指标比较,具有更好的特异性和灵敏性[9]。△SV<12%为容量充足的指标,其数据的准确性已经被大规模的健康自愿者和围术期患者所证实[3,6],更加适用于高难度、大手术过程中容量治疗策略。
本研究结果显示,G组较N组晶体量输入量少,术中低血压出现次数和去氧肾上腺素用量也明显降低,提示常规补液在扩容效力和维持有效循环血量方面的作用稍差,说明目标管理补液可以根据患者手术过程中血容量的动态变化,通过容量管理手段及时调整循环血量,使心功能处于最佳状态,进而保证血液动力学的平稳,更有助于维护患者的生命安全[8],比传统的采用参照MBP、CVP来指导围术期的液体治疗可能造成过度扩容能,极大减少围术期血流动力学剧烈波动的发生。
血清乳酸水平可以反映组织脏器氧供与氧耗平衡情况[10]。众所周知,乳酸水平与患者术后重要器官衰竭和病死率均呈正相关,故尽早降低血清乳酸浓度尤为重要。本研究结果表明,术毕时两组血清乳酸浓度增加,且N组增高程度大于G组,说明目标管理补液都有助于改善组织微循环灌注,减少乳酸的生成,堆积。另外,G组尿量明显多于N组,再次说明目标管理补液由于良好的组织灌注更有利于维护肾功能。
凶险性前置胎盘术中出血多,不当的术中液体管理会加重术后凝血功能的障碍[11],术中液体输注过量将导致稀释性血小板降低,使凝血功能受损,纤溶系统激活而导致的凝血级联反应的酶动力降低也是术后凝血功能障碍的常见原因[12]。本研究中,采用液体管理后,其术后凝血功能明显优于对照组,能改善剖宫产术后的凝血功能。
综上所述,目标管理补液,较常规补液更适合于前置胎盘患者围术期容量治疗。
[1]LEE J Y,KWON H J,PARK S W,et al.Acute pulmonary edema caused by takotsubo cardiomyopathy in a pregnant wom⁃an undergoing transvaginal cervical cerclage:A case report[J].Medicine,2017,96(1):e5536.
[2]MENG L,HEERDT P M.Perioperative goal⁃directed haemody⁃namic therapy based on flow parameters:a concept in evolution[J].Br J Anaesth,2016,117(suppl 3):3⁃17.
[3]D ANGELO M,HODGEN R K.Wet or dry? a review of intra⁃venous fluid administration in anesthesia practice[J].Annu Rev Nurs Res,2017,35(1):221⁃239.
[4]THIELE R H,RAGHUNATHAN K,BRUDNEY C S,et al.American Society for Enhanced Recovery(ASER)and Periop⁃erative Quality Initiative(POQI)joint consensus statement on perioperative fluid management within an enhanced recovery pathway for colorectal surgery[J].Perioper Med ,2016,5:24.
[5]LJUNGQVIST O,SCOTT M,FEARON K C,et al.Enhanced recovery after surgery:a review[J].JAMA Surg,2017,152(3):292.
[6]MILLER T E,ROCHE A M,MYTHEN M,et al.Fluid man⁃agement and goal⁃directed therapy as an adjunct to Enhanced Recovery After Surgery(ERAS)[J].Can J Anaesth,2015,62(2):158⁃168.
[7]RIPOLLES J,ESPINOSA A,MARTINEZ HURTADO E,et al.Intraoperative goal directed hemodynamic therapy in noncar⁃diac surgery:a systematic review and meta⁃analysis[J].Braz J Anesthesiol,2016,66(5):513⁃528.
[8]KRATZ T,SIMON C,FENDRICH V,et al.Implementation and effects of pulse⁃contour⁃automated SVV/CI guided goal di⁃rected fluid therapy algorithm for the routine management of pancreatic surgery patients[J].Technol Health Care,2016,24(6):899⁃907.
[9]MAVROUDIS C,ALEVIZOS L,STAMOU K M,et al.Hemo⁃dynamic monitoring during heated intraoperative intraperitoneal chemotherapy using the flotrac/vigileo system[J].Int Surg,2015,100(6):1033⁃1039.
[10]ALBAENI A,CHANDRA STROBOS N,VAIDYA D,et al.Predictors of early care withdrawal following out⁃of⁃hospital car⁃diac arrest[J].Resuscitation,2014,85(11):1455⁃1461.
[11]SIHLER K C,NAPOLITANO L M.Complications of massive transfusion[J].Chest,2010,137(1):209⁃220.
[12]OKEEFFE T,REFAAI M,TCHORZ K,et al.A massive trans⁃fusion protocol to decrease blood component use and costs[J].Arch Surg,2008,143(7):686⁃691.

