影响中青年急性缺血性卒中脑血管狭窄的危险因素研究
葛晓敏,杜磊,马建华
研究显示,中青年(18~44岁为青年人,45~59岁为中年人)缺血性卒中发病逐年增加,占该病全部发病年龄的2.7~14%[1]。部分患者存在血管狭窄,部分患者则无血管狭窄,两者的治疗方案及预后、复发情况不尽相同。血脂波动是急性心、脑血管病的常见诱发因素。Pikula等[2]研究显示,高密度脂蛋白(high-density lipoprotein,HDL)-C≤40 mg/dL及总胆固醇(total cholesterol,TC)/HDL-C比值≥5可增加缺血性卒中风险。国内也有研究发现血脂比值可预测心血管病的发生,且预测的准确性高于单项血脂指标[3]。本研究拟评估中青年急性缺血性卒中患者的生化指标及脑血管影像学改变,初步探讨其相关因素。
1 资料与方法
1.1 一般资料
选择2011年1月至2016年8月就诊于新疆医科大学第一附属医院神经内科的中青年缺血性卒中患者130例,女36例,男94例;平均年龄(49.8±7.0)岁。根据头颈部数字减影血管造影(digital substraction angiographry,DSA)、CT血管成像(computed tomography angiography,CTA)结果,分为血管狭窄组64例和无血管狭窄组66例;血管狭窄组按血管狭窄程度分为:闭塞亚组31例,中重度狭窄亚组17例,轻度狭窄亚组16例。
纳入标准:符合1995年全国第四届脑血管病会议制定的诊断标准,经头MRI或CT证实,全部完善头颈部DSA或CTA:有新发神经功能缺损;首次发病;发病2周内就诊。排除标准:无症状性、腔隙性脑梗死,进展性卒中,短暂性脑缺血发作,脑出血;心房颤动;其他免疫系统疾病、血液系统疾病、严重心脏瓣膜病、感染性心内膜炎、血管炎、血管支架术后;肿瘤或可疑存在肿瘤;严重肝肾功能不全;近1个月出现活动性炎症。
1.2 方法
收集研究对象的年龄、性别、高血压病史、吸烟史、糖尿病史、冠心病史、酗酒、身体质量指数(body mass index,BMI)等,并在住院期间完善以下指标:血压、生化指标(入院后第2天清晨空腹抽血)并进行比较分析。高血压诊断:既往确诊且目前服用降血压药物,或入院后安静状态下3次非同日收缩压≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压≥90 mmHg。糖尿病诊断:既往确诊且目前服用降糖药物,或入院后2次空腹血糖>7.0 mmol/L或餐后2 h血糖>11.1 mmol/L,同时糖化血红蛋白>6.5%。吸烟诊断:吸烟≥10支/d,时间≥6个月。酗酒诊断:饮酒>30 g/d或210 g/周,时间>6月。颈部血管超声检测双颈部血管斑块情况,根据病理学特点将斑块分为:稳定斑块(强回声钙化斑块)和不稳定性斑块(低回声、等回声及不等回声斑块)。根据头颈部CTA或DSA检查脑血管狭窄水平,轻度狭窄:狭窄率<50%;中度狭窄:狭窄率50%~69%;重度狭窄:狭窄率70%~99%;闭塞:狭窄率>99%。
1.3 统计学处理
2 结果
2.1 血管狭窄组与无血管狭窄组危险因素比较
2组患者中高血压病史≥10年人数差异有统计学差异(P<0.05),年龄、性别、吸烟、糖尿病史、酗酒、冠心病史、不稳定斑块、HHcy、BMI≥25 kg/m2比较差异无统计学意义(P>0.05),见表1。
2.2 血管狭窄组与无血管狭窄组血脂指标比较
血管狭窄组TC及TC/HDL-C均高于无血管狭窄组(P<0.05)。2组甘油三酯(triglyceride,TG)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、HDL-C、TG/HDL-C及LDL-C/HDL-C差异无统计学意义(P>0.05),见表2。
2.3 不同程度血管狭窄亚组血脂比较
闭塞亚组TC、TC/HDL-C显著高于轻度、中重度狭窄亚组(P<0.05);3亚组间TG、LDL-C、HDL-C、TG/HDL-C、LDL-C/HDL-C差异无统计学意义(P>0.05),见表3。
2.4 血脂与血管狭窄程度相关性分析
Spearman相关分析结果显示,TC、TC/HDL与血管狭窄程度呈正相关(P<0.01)。TG、LDL-C、HDL-C、TG/HDL-C、LDL-C/HDL-C与血管狭窄程度无明显相关性(P>0.05),见表4。
2.5 血管狭窄的危险因素的非条件多因素Logistic回归分析
将以上单因素分析有意义的因素TC、TC/HDL-C、高血压病程≥10年为自变量,以患者是否有血管狭窄(有血管狭窄=1,无血管狭窄=0)为因变量进行多因素Logistic回归分析,结果提示高血压病史≥10年、TC/HDL-C进入回归方程(P<0.05),见表5。
3 讨论
相对于老年患者,中青年脑梗死患者这一特殊人群的发病原因及临床表现有其特点。近一半的梗死患者可筛查出血管狭窄,但相关研究较少。本研究纳入确诊的中青年脑梗死患者130例,分为有脑血管狭窄组和无脑血管狭窄组,收集临床数据,分析相关因素。
既往关于血脂变量与中青年急性缺血性卒中血管狭窄的研究多限于单项血脂指标的变化,关于血脂比值与其相关性报道较少[3]。研究提示,TG/HDL-C、TC/HDL-C、LDL-C/HDL-C对冠脉严重程度预测的准确性优于TC、TG、HDL-C、LDL-C[4]。有文献报道,TC/HDL-C值可预测我国中年缺血性脑卒中发生,且精确性比单一血脂更好[5]。Pikula A等[6]发现,HDL-C≤40 mg/dL和TC/HDL-C≥5可增加缺血性卒中风险。还有研究发现,TG/HDL-C与脑血管狭窄程度呈一定正相关性[7]。LEE等[8]研究表明,青年脑梗死颅内血管狭窄较其他部位血管狭窄更常见,早期动脉粥样硬化是颅内外血管狭窄的最主要因素。TC可促进动脉斑块形成,为全血中所有脂蛋白中胆固醇总和,而HDL-C可抑制动脉斑块形成。与TC、HDL-C的一过改变相比,两者的比值的改变对急性脑梗死风险预测的准确性更高。TG因颗粒大较难进入动脉管壁,不直接参与动脉斑块形成,但高水平TG对进动脉斑块形成有加速作用[9,10]。LDL-C是动脉斑块形成的主因,HDI-C通过抑制LDL-C的氧化修饰作用延缓斑块形成,所以通过分析LDL-C/HDL-C与血管狭窄的关系更有意义。积极降低胆固醇水平的卒中预防试验[11](Stroke Prevention by Aggressive Reduction in Cholesterol Levels Trial,SPARCL)中发现,脑梗死血管狭窄、复发与TC均有一定关系。有研究发现,血脂波动与中青年脑梗死、血管病变相关,而狭窄达70%~99%的患者中2年内有25%患者可再发卒中[12,13]。及早筛查出血管狭窄危险因素,并尽早给予对症处理,可避免复发型缺血性卒中的发生。本研究显示,闭塞亚组TC/HDL-C、TC明显高于轻度、中重度血管狭窄亚组,而Spearman相关性分析发现,TC、TC/HDL-C越高,血管病变越重。
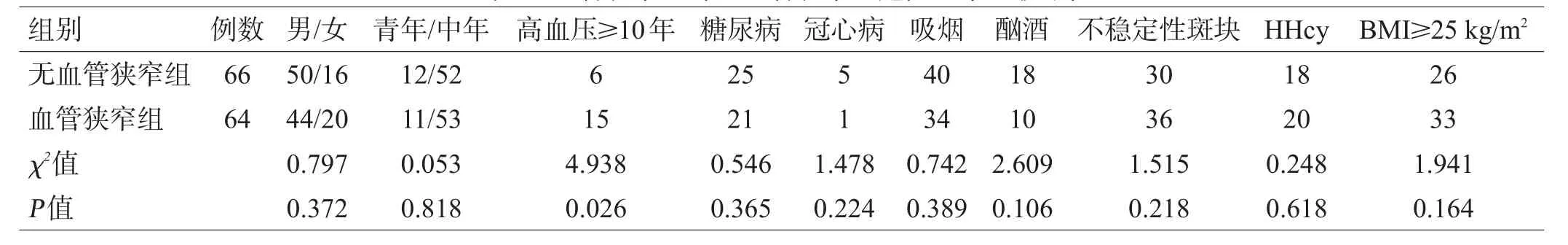
表1 血管狭窄组与无血管狭窄组危险因素比较/例
表2 血管狭窄组与无血管狭窄组血脂指标的比较(±s)

表2 血管狭窄组与无血管狭窄组血脂指标的比较(±s)
组别无血管狭窄组血管狭窄组t值P值例数66 64 TG/(mmol/L)1.73±0.92 2.16±1.48 1.974 0.051 TC/(mmol/L)3.90±1.18 4.38±1.45 2.078 0.040 HDL-C/(mmol/L)1.05±0.33 1.01±0.25-0.653 0.515 LDL-C/(mmol/L)2.58±0.92 2.83±0.89 0.872 0.385 TG/HDL-C 1.88±1.37 2.26±1.75 1.391 0.167 TC/HDL-C 2.15±2.21 4.58±1.92 6.681<0.001 LDL-C/HDL-C 2.72±0.95 2.93±1.06 1.176 0.242
表3 不同程度血管狭窄亚组血脂比较(±s)
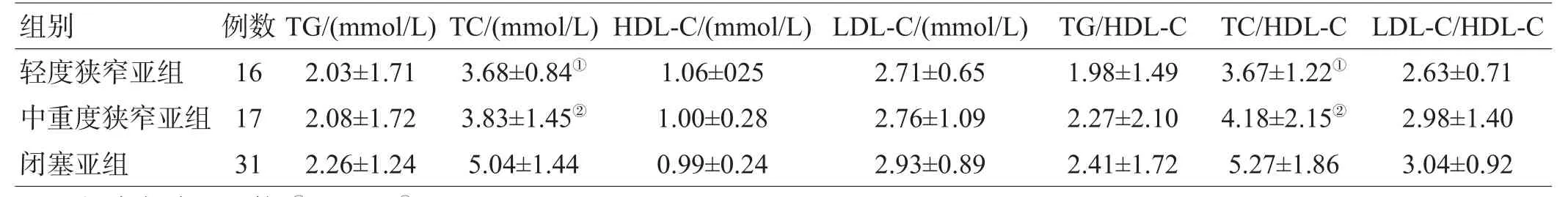
表3 不同程度血管狭窄亚组血脂比较(±s)
注:与闭塞组比较,①P<0.01,②P<0.05
组别轻度狭窄亚组中重度狭窄亚组闭塞亚组例数16 17 31 TG/(mmol/L)2.03±1.71 2.08±1.72 2.26±1.24 TC/(mmol/L)3.68±0.84①3.83±1.45②5.04±1.44 HDL-C/(mmol/L)1.06±025 1.00±0.28 0.99±0.24 LDL-C/(mmol/L)2.71±0.65 2.76±1.09 2.93±0.89 TG/HDL-C 1.98±1.49 2.27±2.10 2.41±1.72 TC/HDL-C 3.67±1.22①4.18±2.15②5.27±1.86 LDL-C/HDL-C 2.63±0.71 2.98±1.40 3.04±0.92
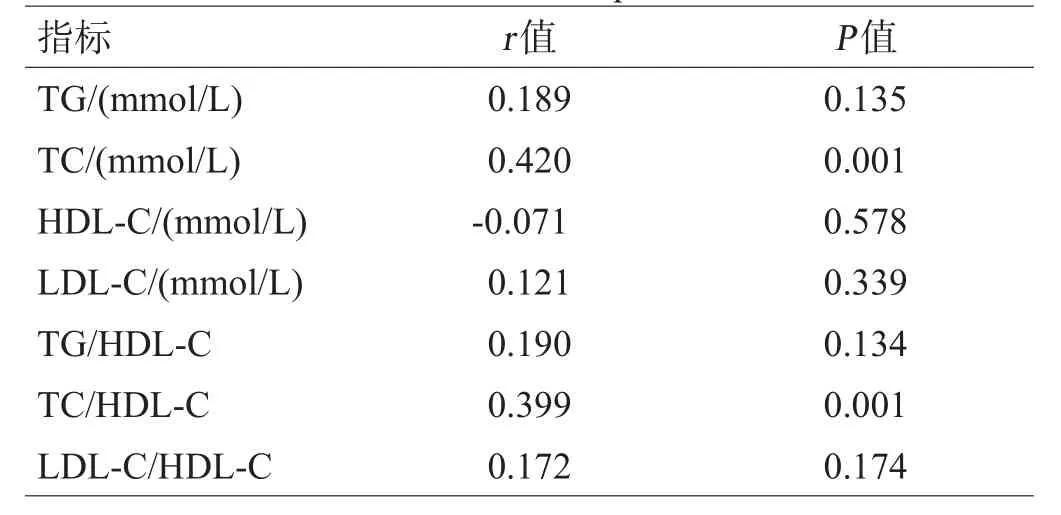
表4 脑血管狭窄程度与血脂Spearman相关性分析
最近有关文献提出,高血压、卒中史、抽烟、糖尿病、动脉斑块、血脂波动等可促进中青年缺血性卒中发生[14,15],单项血脂与HDL-C的比值与再发卒中血管狭窄有关[6,7]。Logistic回归提示,高血压病史≥10年、TC/HDL-C能独立预测中青年急性缺血性卒中血管狭窄的发生,且TC/HDL-C与血管病变程度呈正相关,比单项血脂更敏感。高血压病程≥10年,尤其是没有正规服用降压药物的患者,更有可能出现脑血管狭窄,此类患者更需要积极筛查脑血管有无狭窄[16]。单项血脂仅能反应患者血脂的一个侧面,临床上需要全面判断各单项血脂间的关系,并结合高血压发病时间,才能更准确地了解患者血管病变情况。由于本研究未控制血脂调节的因素,样本量偏低,因此需要进一步行相关研究,研究在规范化使用调脂、降压药物的情况下,高血压病史≥10年、TC/HDL-C是否仍与脑血管狭窄相关。
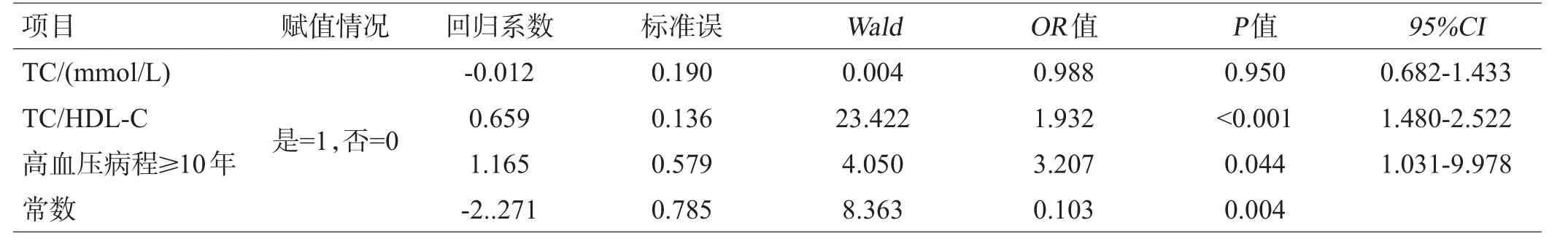
表5 血管狭窄的危险因素的非条件多因素Logistic回归分析
国内相关文献提示LDL-C/HDL-C比值增大与中青年症状性颅内动脉狭窄(symptomatic intracranial atherosclerotic stenosis,sICA)程度有关[17]。本研究与之不同,发现TC/HDL-C可能与中青年急性缺血性卒中血管狭窄相关,可能与研究样本量少、部分患者入院前有服用他汀类降脂药物史有关。
早期Oh SH[18]等发现,HHcy与急性缺血性卒中动脉粥样硬化无关。此后很多研究[19,20]证实HHcy可以加速动脉粥样硬化发展,并与急性缺血性卒中预后不佳有关,而且也与心血管疾病密切相关。但近期Kumral等[20]研究又发现缺血性卒中复发及其总体心血管事件发生与HHcy无独立相关性。Jeong SK等[22]研究发现HHcy水平与缺血性卒中患者脑动脉闭塞有明显相关性。Huang HNd等[23]研究发现HHcy与颈动脉闭塞发生有相关性。本研究未发现HHcy对急性缺血性卒中脑血管狭窄有促进作用。
综上所述,高血压病史≥10年、TC/HDL-C可能对筛查中青年急性缺血性卒中血管狭窄的高危患者有一定的提示意义。确切的结论需要大样本、多中心研究进一步证明。
[1] 李海平,李威,王红艳,等.同型半胱氨酸与中青年脑梗死的关系[J].中风与神经疾病,2009,26:313-315.
[2] Park JH,Lee J,Ovbiagele B.Nontraditional serum lipid variables and recurrent stroke risk[J].Stroke,2014,45:3269-3274.
[3] 吴燕丹.TC/HDL-C、LDL-C/HDL-C、TG/HDL-C与冠心病不同程度相关性[J].临床误诊误治,2014,27:64-67.
[4] 中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29:379-380.
[5] 李莹,陈志红,周北凡,等.我国中年人群血清TC/HDL-C比值与缺血性和出血性脑卒中发病危险性[J].中华神经科杂志,2005,38:305-308.
[6] Pikula A,Beiser AS,Nang J,et al.Lipid and lipoprotein measurements and the risk of ischemic vascular events:Framingham Study[J].Neurology,2015,84:472-479.
[7] 程曼,张瑜,姚源蓉,等.血脂变量与脑梗死复发及颅内血管狭窄程度的相关性[J].中华老年心脑血管病杂志,2016,18:243-246.
[8] Lee TH,Hsu NC,Chen CJ,et a1.Etiologic study of young ischemie stroke in TaiNan[J].Stroke,2002,33:1950-1955.
[9] 陆再英,钟南山.内科学[M].北京:人民卫生出版社,2008:722-724.
[10] Glasser SP,Mosher A,Howard G,et a1.Nhat is the association of lipid levels and incident stroke[J]?Int J Cardiol,2016,220:890-894.
[11] 曲东锋.积极降低胆固醇水平的卒中预防试验[J].国际脑血管病杂志,2004,12:503.
[12] Turan TN,Makki AA,Tsappidi S,et a1.Risk factors associated with severity and location of intracranial arterial stenosis[J].Stroke,2010,41:1636-1640.
[13] Badawi RA,Nhite CJ.Collins TJ,et a1.Elective percutaneous intervention for intracranial atherosclerotic stenoses by interventional cardiologists[J].Catheter Cardiovasc Interv,2012,80:12l-127.
[14] 欧阳葵,徐斌,张勇.青年脑梗死的相关因素分析[J].中国实用神经疾病杂志,2013,16:21-23.
[15] 范清雨,王虎清,吴海琴,等.青年缺血性卒中临床特点分析[J].神经损伤与功能重建,2015,10:491-493.
[16] 魏薇,胡中文,曾庆宏,等.急性脑梗死患者脑动脉狭窄的分布及危险因素分析[J].中风与神经疾病,2014,31:532-535.
[17] 伍明,范学军,李梅笑,等.中青年症状性动脉粥样硬化性颅内动脉狭窄患者中LDL-C/HDL-C比值分析[J].实用预防医学,2012,19:1253-1256.
[18] Oh SH,Kim NK,Kim HS,et al.Plasma total homocysteine and the methylenetetrahydrofolate reductase 677C>T polymorphism do not contribute to the distribution of cervico-cerebral atherosclerosis in ischaemic stroke patients[J].Eur J Neurol,2011,18:491-496.
[19] Kim JM,Park KY,Shin DN,et al.Relation of serum homocysteine levels to cerebral artery calcification and atherosclerosis[J].Atherosclerosis,2016,254:200-204.
[20] Zhong C,Lv L,Liu C,et al.High homocysteine and blood pressure related to poor outcome of acute ischemia stroke in Chinese population[J].PLoS One,2014,9:e107498.
[21] Kumral E,Saruhan G,Aktert D,et al.Association of Hyperhomocysteinemia with Stroke Recurrence after Initial Stroke[J].J Stroke Cerebrovasc Dis,2016,25:2047-2054.
[22] Jeong SK,Seo JY,Cho YI.Homocysteine and internal carotid artery occlusion in ischemic stroke[J].JAtheroscler Thromb,2010,17:963-969.
[23] Huang HN,Guo MH,Lin RJ,et al.Hyperhomocysteinemia is a risk factor of middle cerebral artery stenosis[J].J Neurol,2007,254:364-367.

