不同睡眠分期相关OSAHS的睡眠结构紊乱程度分析
王鹏 李星晶 沈芳
阻塞性睡眠呼吸暂停综合征(obstructive sleep apnea syndrome,OSAS)是一种常见的睡眠呼吸调节障碍性疾病,临床多表现为夜间睡眠打鼾伴呼吸暂停和白天嗜睡等,可导致冠心病、高血压、糖尿病、脑血管疾病等并发症,甚至会造成患者夜间猝死,是一种比较严重的睡眠呼吸疾病[1,2]。睡眠分期是指根据脑电波与生理表现对睡眠程度进行分期的一种方式,目前分为非快速眼动睡眠(NREM)期与快速眼动睡眠(REM)期,其中NREM期又根据睡眠时脑电图模式分为N1期、N2期、N3期[3]。目前有临床研究认为,不同睡眠分期与OSAS存在相关性,识别与睡眠分期相关的OSAS有助于指导该病的治疗及预后判断[4]。也有临床实践资料发现,虽然有相当多的OSAS患者与NREM期或REM期相关,但也有一些患者的AHI(呼吸暂停低通气指数)值在NREM期与REM期基本相等,即表示其与睡眠分期无关[5]。文章便基于上述研究,结合临床实践资料,将OSAS患者根据睡眠分期不同分为三组,比较不同类型OSAS患者的病情严重程度、睡眠结构紊乱程度是否存在明显差别,期望能对进一步规范OSAS的治疗提供参考依据。
资料与方法
1 一般资料
本次共选择112例阻塞性睡眠呼吸暂停综合征(OSAS)患者作为研究对象,纳入时间2016年1月~2016年10月,其中男性93例,女性患者19例,年龄 22~70岁,平均(49.5±8.16)岁。其中,合并冠心病者31例,合并糖尿病36例,合并高血压57例,合并高脂血症48例。①纳入标准:在我院脑电监测中心经多导睡眠监测确诊为OSAS,诊断参照2011年中华医学会呼吸病学会睡眠呼吸障碍学组制定的标准;②排除标准:18岁以下,70岁以上患者;妊娠期女性;急性期COPD患者;合并痴呆、精神疾病、长期失眠者;3个月内发生过中枢性睡眠呼吸暂停、神经功能缺损、心脏意外、充血性心力衰竭等影响本次研究疾病者。
2 方法
2.1 PSG监测
所有患者均在医院脑电监测中心进行专业的多导睡眠监测,监测前24h内禁服影响睡眠的药物,禁饮茶、咖啡、酒、功能性饮料等。应用美国BIO-logic公司所产580-G2CGSS型号多导睡眠监测系统,夜间连续监测7h以上。监测指标包括脑电图、心电图、眼动图、下颌肌电图、睡眠体位、鼾声、腿动、胸腹运动、脉搏血氧饱和度、呼吸暂停时间及次数等。
2.2 睡眠分期
参照美国睡眠医学会(AASM)于2007年正式发布的《睡眠及其相关事件判读手册》,根据脑电、眼动、肌电、心电、呼吸等监测指标,进行睡眠分期判读[6,7]。①N1期:脑电波以α波所占比例降至整屏的50%以下,以混合频率波、低波幅为主;N1初期可见慢速眼球转动,后期出现不规则的高波幅皮质锐波(顶尖波)。②N2期:出现睡眠纺锤波或(和)非觉醒相关K复合波,无眼球运动或慢速眼球运动持续出现。③N3期:额部导联量度的高波幅(>75uV)低频率δ(0.5~2Hz)占一屏≥20%,纺锤波可持续出现,无眼球运动。④REM期:表现为低电压的θ波(3~7Hz)及低频α波,间有典型锯齿波出现,可见眼球快速运动。
3 观察指标
对OSAS患者病情严重程度、睡眠分期、睡眠生理参数等指标进行观察、统计与评价。睡眠生理指标包括:①总睡眠时间:个体实际睡眠的总时间(包括所有NREM和REM睡眠);②睡眠效率:总睡眠时间与睡眠实验室检查记录时间之比;③各睡眠分期所占百分比:包括N1期、N2期、N3期及REM期分别占总睡眠时间的百分比。
4 统计学分析
数据资料应用SPSS 18.0统计学软件进行处理,计量资料首先应用Kolmogorov-Smirnov进行数据正态性检验,符合正态分布的应用(±s)表示,以 t检验,不符合正态分布的采用非参数检验;计数资料应用(%)表示,以Fisher精确检验。P<0.05代表差异具有统计学意义。
结果
1 病情严重程度分析
根据中华医学会呼吸病学分会睡眠呼吸障碍学组(2011年)修订的《阻塞性睡眠呼吸暂停低通气综合征诊治指南》,结合检测结果,对OSAS患者病情严重程度进行划分。轻度(AHI-总5~15次/h):33 例(29.46%);中度(AHI-总16~30 次/h):51 例(45.54%);重度(AHI-总>40次/h):28例(25.00%)。
2 不同睡眠分期OSAS患者各指标比较
根据睡眠分期不同将患者进行分组:与NREM期相关OSAS组(简称NO组,AHI-REM/AHI-NREM<2):41例(36.60%);与REM期相关OSAS组(简称RO组,AHI-REM/AHI-NREM≥2):37例(33.04%);与睡眠分期无关OSAS组(简称O组,AHI-REM和AHI-NREM接近,比值近似为1):34例(30.36%)。不同睡眠分期OSAS患者基本资料比较,三组在性别、年龄等指标方面无统计学意义(P>0.05),而 AHI-总、Sa02、最长呼吸暂停持续时间等指标比较差异有统计学意义(P<0.05)。其中,O 组患者 AHI-总、AHI-REM、AHI-NREM最高,呼吸暂停持续时间最长,提示与睡眠分期无关患者的OSAS病情最为严重。见表1。
表1 不同睡眠分期OSAS患者检测指标比较(±s)
NO组(41例) RO组(37例)性别(男:女) 34:7 30:7 O组(34例)29:5 t/χ2 P 0.2238 0.8941年龄(岁) 50±8.68 48±7.64 49±8.04 0.5854 0.5586 AHI-总(次 /h) 26±5.86 20±3.35 38±7.26 91.7248 0.0000 AHI-REM(次 /h) 10±2.46 34±6.27 46±6.28 470.6169 0.0000 AHI-NREM(次 /h) 31±6.86 14±4.20 49±8.42 243.5657 0.0000平均 Sa02(%) 62±8.53 41±7.46呼吸暂停时间(s) 19±5.38 21±7.45 38±6.60 27±8.60 113.6394 0.0000 12.2224 0.0000
3 不同睡眠分期OSAS患者睡眠结构与睡眠效率比较
三组OSAS患者的睡眠效率比较差异具有统计学意义(P<0.05),以RO组患者的睡眠效率为最佳;三组N2期睡眠所占总睡眠百分率比较差异无统计学意义(P>0.05);O组患者N1期睡眠占比最长、N3期与REM期睡眠占比最短,与NO组、RO组比较差异具有统计学意义(P<0.05),且O组血氧饱和度低于90%的持续时间也比其它两组更长。由此提示,与睡眠分期无关的OSAS患者浅睡眠者多、深睡眠者少,睡眠结构紊乱要更为严重。见表2。
表2 不同睡眠分期OSAS患者睡眠结构与睡眠效率比较(±s)
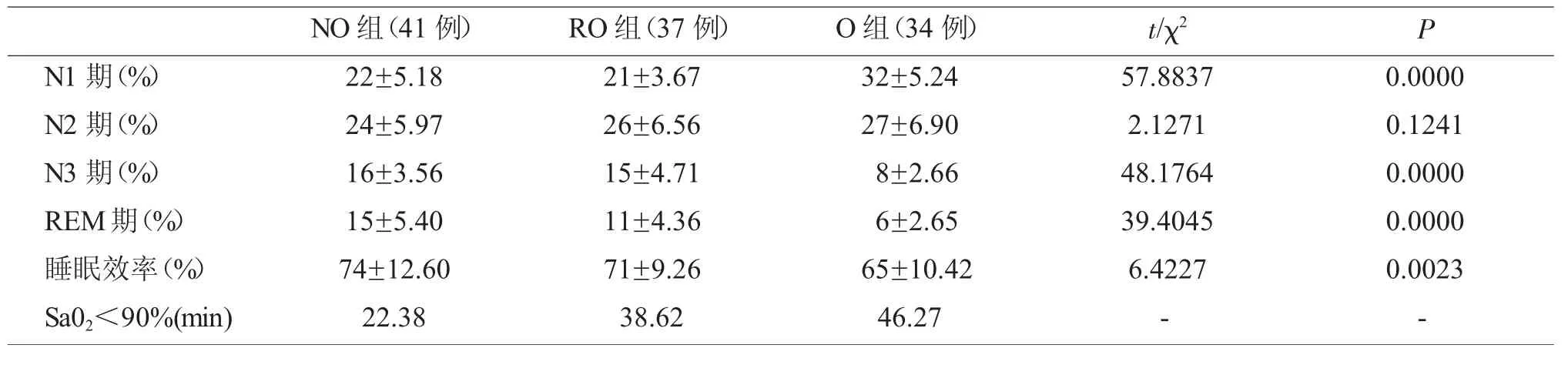
表2 不同睡眠分期OSAS患者睡眠结构与睡眠效率比较(±s)
NO组(41例) RO组(37例)N1期(%) 22±5.18 21±3.67 O组(34例)32±5.24 t/χ2 P 57.8837 0.0000 N2期(%) 24±5.97 26±6.56 27±6.90 2.1271 0.1241 N3期(%) 16±3.56 15±4.71 8±2.66 48.1764 0.0000 REM期(%) 15±5.40 11±4.36 6±2.65 39.4045 0.0000睡眠效率(%) 74±12.60 71±9.26 65±10.42 6.4227 0.0023 Sa02<90%(min) 22.38 38.6246.27--
讨论
OSAS是一种睡眠期上气道反复塌陷引起低通气与呼吸暂停的疾病,随着睡眠医学的发展,睡眠呼吸障碍性疾病也得到了临床越来越多的关注。现有研究资料认为,OSAS患者睡眠过程中发生呼吸障碍,与糖尿病、高血压、冠心病等慢性疾病有密切关系[8]。本次研究中所纳入的112例OSAS患者,均有相关合并症,因此也证明了其与睡眠呼吸暂停综合征相互作用的关系。还有研究认为,大部分OSAS患者的睡眠结构紊乱与睡眠分期有明显关系,例如OSAS患者睡眠的连续性中断多表现频繁的皮层唤醒,N1期睡眠增加,N2期、N3期与REM期睡眠减少等。因此认为,识别与睡眠分期相关的OSAS有助于判断OSAS的预后与指导治疗[9,10]。现有研究为了突出OSAS病情与睡眠分期的高度相关性,根据患者不同睡眠期的呼吸暂停低通气指数(AHI值)将与睡眠分期相关OSAS分为两种类型,即:与NREM期相关 OSAS患者(AHI-REM/AHI-NREM<2)、与 REM 期相关OSAS患者(AHI-REM/AHI-NREM≥2)。但在临床实践中发现,有一部分的OSAS患者,在NREM期与REM期的AHI值比值接近1,提示此类患者的OSAS与睡眠分期无明显关系。
我们便基于上述观点,将近期收治的112例OSAS患者分为与NREM期相关组(NO组)、与REM期相关组(RO组)、以及与睡眠分期无关组(O组)三种类型,对三组患者的睡眠结构进行更深层次的分析,以观察OSAS患者的睡眠结构紊乱程度与不同睡眠分期之间的关系。本次研究中我们发现,RO组患者每次呼吸暂停持续时间要长于NO组患者,且血氧饱和度下降更低于NO组患者。因为在REM期时,OSAS患者咽部及全身肌肉张力下降更明显,觉醒中枢抑制也更严重,由此便会增加OSAS的发生。这一观点,也表明了睡眠分期与OSAS睡眠紊乱程度的一定相关性。当然,根据以往研究是认为REM型OSAS患者病情要轻于NREM型OSAS患者,观点与本研究不符,这一点也是比较迷惑的[11]。
再与O组(与睡眠分期无关OSAS)患者比较,该组患者较前两组患者的N1期睡眠明显增多,而N3期、REM期睡眠明显减少,且呼吸暂停时间、SaO2<90%时间更长于NO组与RO组患者,由此提示与睡眠无关的OSAS患者病情最为严重。我们还根据OSAS相关诊治指南对本次研究的112例OSAS患者进行病情严重程度分组,其中重度(AHI-总>30次/h)28例,在与睡眠分期无关的34例OSAS患者中,AHI-总>30次/h的患者便有 24例,占比70.59%。提示重度OSAS大多为与睡眠分期无关者,此类患者发生呼吸暂停、低通气、缺氧等呼吸障碍事件要更为频繁,导致睡眠结构严重紊乱,浅睡眠增加,深睡眠减少。但与睡眠分期无关的OSAS患者为何病情会比与睡眠分期有关患者严重,临床尚无明确定义,目前认为其可能与更为严重的上气道狭窄与塌陷有关。
通过本次研究认为,与NREM期相关OSAS、与REM期相关OSAS、与睡眠无期无关OSAS三组OSAS患者的病情严重程度不同,病理生理学机制也有一定不同,因此在治疗时应该尽量进行区别,以便于制定更为合理、可行、科学的治疗方案,以提高治疗效果。当然本次研究也有很多不足之处,一是因为临床目前关于此方面的研究极少,无法进行参考;二是因为样本量偏少,且睡眠脑电图全由计算机分析,未做人工分析,信息可能存在一定的偏倚;三是受条件所限,缺少患者患者核磁共振、上气道解剖结构、头部测量等方面检测资料,从而影响研究结果的准确性;四是未能对不同类别患者的治疗方案、疗效及预后等情况进行分析,无法判断不同睡眠分期相关OSAS的是否对治疗真正具有指导意义。后期还需进行更深层次、更严谨的研究,才能对这些不足之处予以一一说明。
总之,与睡眠分期无关OSAS患者的睡眠结构紊乱程度要严重于与睡眠分期相关OSAS患者,临床诊治时应该予以区别对待。
1 喻小红,张临洪.脑梗死伴阻塞性睡眠呼吸暂停低通气综合征患者的睡眠结构与认知功能的关系研究[J].中国全科医学,2013,16(6):1964-1966.
2 吴少翔,周祁娜,汤宝鹏.阻塞性睡眠呼吸暂停与心房颤动相关性研究进展[J].国际心血管病杂志,2016,43(1):12-15.
3 覃君德,龚彩芬.睡眠中发作症状的脑电图特征及其与睡眠分期的关系[J].临床和实验医学杂志,2015,14(8):690-692.
4 李彦如,韩德民,叶京英,等.阻塞性睡眠呼吸暂停患者咽腔阻塞的整夜定位有影响因素分析[J].中华耳鼻咽喉头颈外科杂志,2006,41(6):437-442.
5 Gupta R,Lahan V,Sindhwani G.Sleep-stage-independent obstructive sleep apnea:an unidentified group NeurolSci,2013,34:1543-1550.
6 卢俏丽,薛蓉,董丽霞,等.脑梗死伴阻塞性睡眠呼吸暂停低通气综合征患者睡眠结构及认知功能分析[J].中华神经科杂志,2012,45(6):400-403.
7 Berry RB,Budhiraja R,Gonlieb DJ,et a1.Rules for scoring respiratory events in sleep:update of the 2007 AASM Manual for the Scoring of Sleep and Associated Events.Deliberations of the Sleep Apnea Definitions Task Force of the American Academy of SleepMedicine[J].J Clin Sleep Med,2012,8(5):597-619.
8 韦璇,刘红,雷飞,等.阻塞性睡眠呼吸暂停患者持续气道正压通气治疗中复杂性睡眠呼吸暂停的发生及其特点[J].中华医学杂志,2013,93(26):2034-2037.
9 Verginis N,Jolley D,Horne RS,et al.Sleep state distribution of obstructive events in children:is obstructive sleep apnoea really a rapid eye movement sleep-related condition J Sleep Res,2009,18:411-414.
10 Liu Y,Su C,Liu R,et al.NREM-AHI greater than REM-AHI versus REM-AHI greater than NREM-AHI in patients with obstructive sleep apnea:clinicaland polysomnographic features.Sleep Breath,2011,15:463-470.
11 柴丽萍,谢绚,曾宇慧,等.阻塞性睡眠呼吸暂停低通气综合征快动眼与非快动眼分型的多道睡眠图分析[J].中华耳鼻咽喉头颈外科杂志,2010,45(2):105-108.

