钻孔外引流治疗儿童创伤性单侧后颅窝硬膜外血肿临床观察
陈大普 韩宏杰
北大医疗集团平顶山中心医院神经外科,河南 平顶山 467000
外伤致学龄前及学龄儿童后颅窝硬膜外血肿是儿童颅脑损伤中常见的类型,多表现为单侧后颅窝硬膜外血肿,部分骑跨横窦波及到幕上枕部,多由于枕部直接受外伤所致。大部分伴有受伤部位骨折,出现原因多为颅骨骨折或硬脑膜剥离后引起,一部分为横窦或乙状窦损伤出血所致,呈急性或亚急性过程,出血后部分血肿呈液态。如何快速、创性小、安全有效治疗儿童后颅窝硬膜外血肿,目前仍有不同的理解和处理方法,甚至有争议。笔者于2007-06—2016-06采用后颅窝钻孔引流的方法治疗儿童后颅窝创伤性单侧硬膜外血肿20例,临床疗效满意,现报告如下。
1 临床资料
1.1一般资料本组均为男性儿童,年龄4~12 岁,平均7岁;直接摔伤后枕部6例,交通伤8例,高处坠落伤6例,直接着力部位均为枕部。入院时间:伤后1~72 h内入院,其中10例在伤后立即入院,8例为24 h后入院,2例为72 h入院。临床表现:20例患儿均有不同程度的头痛、头晕、恶心,12例出现呕吐,2例哭闹烦躁,表达不清晰;其中清醒8例,嗜睡6例,浅-中度昏迷6例。GCS评分7~8分6例,10~12分6例,13~15分8例。所有患儿入院时均行CT检查动态观察血肿,显示血肿均有不同程度的增加。其中5例入院时CT检查未发现后颅脑窝有血肿,后逐渐出现血肿并增多。经多田公式计算为15~25 mL,平均19 mL,其中16例为单侧,2例波及对侧,骑跨横窦血肿3例(包括天幕上下血肿≥15 mL,最大量为25 mL。8例伴有四脑室受压,引起幕上轻度脑积水,20例均有枕骨不同程度骨折。血肿为混杂密度16例,完全高密度2例,完全低密度2例。
1.2手术方法患儿入院后均行CT检查并定位血肿最厚处,手术均采用全麻后取颅窝旁正中直切口,长3~4 cm。依次切开头皮各层,分离枕骨骨膜,牵开器牵开,充分暴露枕骨范围1.5 cm×1.5 cm~1.5 cm×2.0 cm,钻孔,骨孔直径为0.8~1.5 cm。钻孔后血肿若为液态,无需扩大骨孔,用吸引器吸除血肿,并向骨边缘内侧尽量吸除血肿。吸除血肿时动作要轻柔,应缓慢吸引,等待血肿逐渐向压力低的骨窗处移动,并吸除之。若血肿机化明显,吸引困难,可以稍扩大骨窗至1.5 cm2用直角吸引器吸除大部分机化血肿。为防止横窦出血,吸除血肿时尽量远离横窦方向。吸除大部分血肿后若横窦方向突发出血,则明胶海绵填塞后悬吊硬脑膜。若出血仍凶猛有致命性或手术关闭切口后易引起继发性后颅窝大血肿,再改为开大瓣清除血肿并彻底止血。吸除血肿后放置引流管,严密缝合头皮各层。手术时间40~50 min。术后立即及24 h、48 h、72 h复查头颅CT,严密动态观察血肿变化情况。
2 结果
术后立即复查血肿,血肿清除率90%以上15例,清除80%以上5例,患者临床症状快速改善。20例患儿未出现后颅窝积液感染、脑脊液漏[1]、继发大血肿等严重并发症。术后拔管之前引流液>20 mL 10例,>15 mL 8例,2例无引流液。平均住院11 d。术后6个月复查均完全恢复正常并且颅骨缺损处100%愈合。见图1。
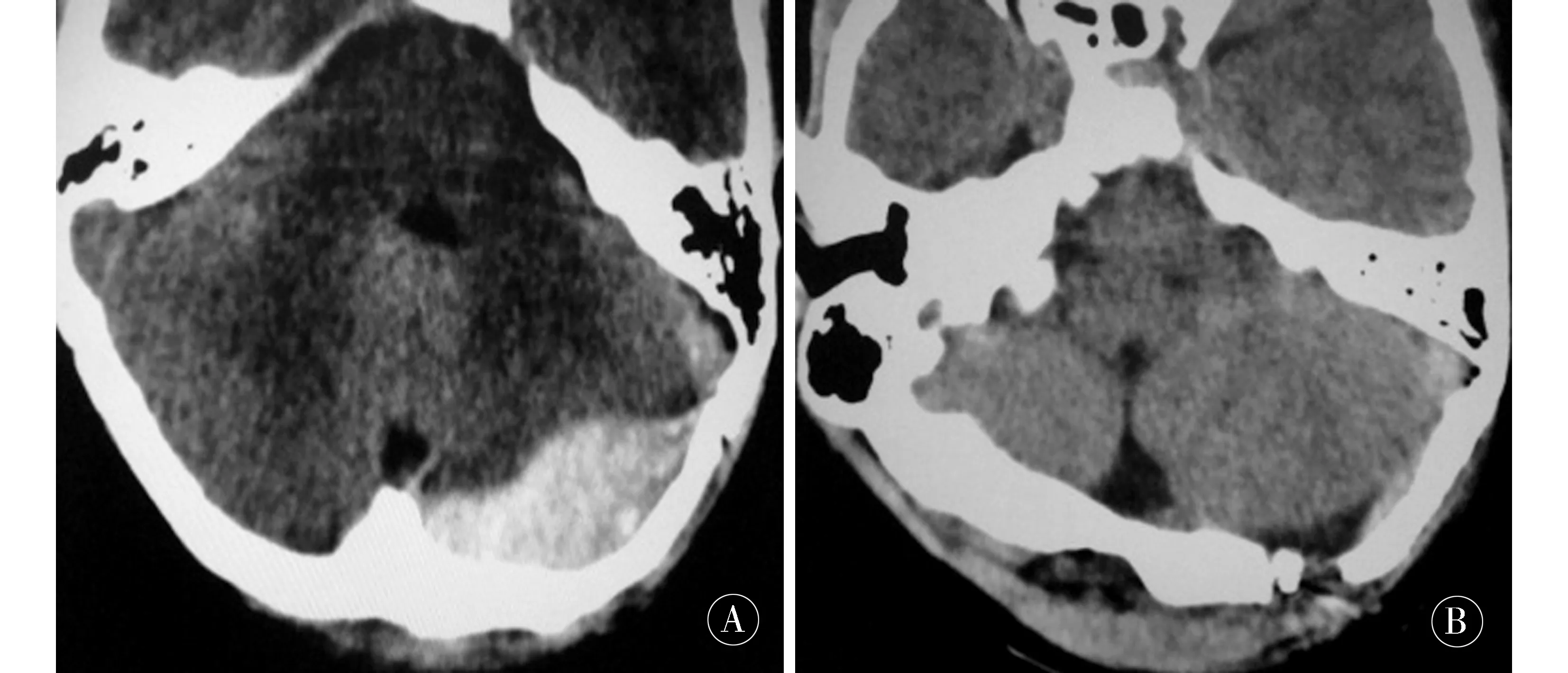
图1 A:术前复查头颅CT定位血肿最厚处;B:术后复查头颅CT定位血肿最厚处
3 讨论
传统的后颅窝开颅手术需咬除颅骨形成骨窗,术后会遗留颅骨缺损。颅骨缺损处因受到颅内压的影响可以看见头皮软组织搏动,导致患者无安全感及出现沉重的心理负担,不敢触摸颅骨缺损部位,最终形成一系列症状。同时传统后颅窝开颅手术还会出现皮下积液、脑脊液漏等严重并发症,严重时还可引起颅内感染[2]需行二次手术,这样会明显延长住院时间,增加病人痛苦和经济负担,并降低患者生活质量,且二期修补颅骨需应用钛网等材料,患者需终生携带异物,会导致一系列心理障碍。
儿童后颅窝的结构和形态不同于成年人,因其头皮、肌肉及骨质比成人薄弱,而儿童后颅窝外伤后易出现颅骨骨折。其出血原因多为颅骨骨折致板障出血和脑膜剥离,小部分为横窦损伤出血。出血多以静脉为主,故血肿多为亚急性血肿[3-4]。
由于小儿后颅窝容积小,局限缓冲代偿能力小,加上儿童表达能力差等因素影响,随着血肿量的增加有突发枕骨大孔疝的可能,或可导致脑积水出现小脑幕切迹疝,以致病情突然恶化危及生命。故儿童后颅窝血肿且有特殊的危险性,应高度警惕PFEDH的可能性[5],若出现以下情况应立即行CT检查:(1)枕部或枕顶部着力;(2)伤后头痛、呕吐或呕吐呈喷射性伴或不伴意识障碍;(3)头部X线显示颅骨骨缝增宽或颅缝分离、颅骨骨折应严密监测患儿的意识水平、瞳孔反应及生命体征;并在伤后及时多次复查头颅CT;即使临床症状控制,仍需动态复查头颅CT。根据CT结果计算血肿量及时给予处理。
患儿受伤致后颅窝出现血肿后,凝血机制起动形成血肿。部分在CT上表现为高密度影,但有时血肿周围或中间呈现低密度影,低密度区多为不凝血液或渗出血清。影像学上与成年人硬膜外血肿CT表现为完全高密度影像不同。分析液态血肿原因多为:(1)后颅窝硬膜外血肿多伴有枕骨骨折或枕部皮下血肿,骨折线渗血到颅外及颅内,从而使硬膜外血肿呈液态。(2)后颅窝硬脑膜外血肿的出血来源往往是板障静脉或脑膜静脉慢性渗血所致,而不是脑膜中动脉或大的静脉窦出血所致。而静脉出血比较缓慢,故可形成部分液态血肿。(3)硬膜外血肿大多同时伴有硬膜下血肿或蛛网膜下腔出血,有时甚至伴有硬脑膜撕裂;这样硬膜下或蛛网膜下腔的带有脑脊液的混合性血液会渗到硬膜外导致硬膜外血肿多为液态。
对于后颅窝出现的局限性、未跨横窦的血肿在基层医院全麻不具备条件下可以考虑局麻强化颅骨锥孔血肿抽吸法治疗,以缓解颅内高压为转院或进一步治疗争取时间。但颅骨锥孔应严格把握适应证:(1)血肿大部分为液态;(2)必须是单侧血肿且骨折线未骑跨横窦;(3)对于怀疑横跨出血导致的混合血肿需根据临床表现,治疗条件,手术水平,选择全麻局部锥孔针引流术。术中可根据血肿凝固情况决定是否扩大骨孔吸除更多的血肿。本组有5例扩大骨孔1.5 cm×1.5 cm吸除血肿完全。术后恢复良好,6个月复查颅骨愈合。
枕部后颅窝快速钻孔引流术是一种高效、安全、简单、易行的手术方式,尤其对于基层医院更应提倡。因其操作要求简单、快速、有效。可以治疗急性后颅窝硬膜外血肿,从而为患儿转院或进一步治疗提供了条件,争取了时间。大部分患儿经后颅窝钻孔(或颅骨锥孔[6])抽吸引流后临床症状迅速改善。笔者在临床中遇到2例儿童在基层医院给予颅骨钻孔后出血不止,急转本院,引流量>300 mL,入院后急诊在全麻下扩大切口及骨孔经明胶海绵填塞出血方向,并悬吊硬脑膜而治愈。
钻孔引流术中可见部分液态血肿自动溢出,部分凝血快在压力梯度作用下也能经吸引器吸除。术中吸除困难不可强力吸除。其血肿附着点有可能是出血点部位或与静脉窦相粘连的出血部位,强力吸除势必会导致大出血,从而得不偿失。不是有明显占位效应的血肿可以等待时间,或术后可以通过引流管注入尿激酶加速溶解[7],血肿液化后可经引流管引流,引流管可以放置时间可延长至1周左右。对于不跨横窦的血肿如果出现钻孔处血液持续溢出,可以向横窦方向填塞明胶海绵等止血材料压迫止血。若不成功可以立即扩大切口,去除骨瓣手术止血,本组2例患者经明胶海绵填塞悬吊硬脑膜而治愈,未出现此类情况。
小儿后颅脑窝血肿经钻孔外引流术有如下特点:(1)基层医院或不具备全麻医院可行颅骨钻孔快速有效为患儿转院或进一步治疗争取宝贵时间;(2)对颅骨破坏小,术后3~6个月复查,颅骨完全愈合;(3)清除血肿快速、安全、有效。患儿病程明显缩短,后造症少;(4)创伤小,出血少,对小儿血容量少更有利;(5)CT即可定位,可操作性强,技术难度要求低,易广泛开展。
结合文献及本文结果,笔者认为,儿童创伤性后颅窝血肿有其特殊性,如不合并其他类型颅脑损伤,只要早期诊断,及时钻孔引流处理就能治愈本病。
[1] TUBBS R S,LOUKAS M,SHOJA M M,et al.Surface landma-rks for the junction between the transverse and sigmoid sinuses:application of the “strategic”burr hole for suboccipital craniotomy[J].Neurosurgery,2009,65(6 Suppl):37-41.
[2] HAMASAKL T,MORIOKA M,NAKAMURA H,et al.A 3-dimensional computed tomographic procedure for planning retrosigmoid craniotomy[J].Neurosurgery 2009,64(5 suppl 2)241-245;discussion,245-246.
[3] RIBAS G C,RHOTON A L,JR,CRIZ O R,er al.Suboccipital burr holes and craniectomies[J].Neurosurg Focus,2005,19(2)E1.
[4] DA SILVAEB J R,LEAL A G,MILANO J B,et al.Image-guided surgical planning using anatomical landmarks in the retrosigmoid approach[J].Acta Neurochir (Wien),2010,152(5):905-910.
[5] BOZBUGA M,BORAN B O,SAHINOGLU K.Surface anatomy of the posterolateral cranium regarding the localization of the initial burr-hole for a ratrosigmoid approach[J].Neurosurg Rev,2006,29(1):61-63.
[6] MAGLIULO G,SEPE C.Cerebrospinal fluid leak mang-ement folowing cerebellopontine angle surgery[J].Jotolaryngol,1998,27(5):258-262.
[7] 邵俊卿,张嘉林.后颅窝术后颅内感染的临床分析[J].中国实用神经疾病杂志,2005,8(3):56-57.
[8] 徐善水,孙克华,李振球,等.跨窦骨瓣开颅术在儿童骑跨型血肿中的应用[J]中华急诊医学杂志,2001,10(2):37.
[9] 任智英.后颅窝硬膜外血肿-10例儿童与20例成人比较[J].国外医学神经病学神经外科分册,1997,24(1):44.
[10] 吴锋,徐颖洲,任洪波,等.儿童后颅窝硬膜外血肿诊治分析[J].河北医药,2014,36(10):1 457-1 477.
[11] 余永桂,黄伟,杨雷挺,等.外伤性后颅窝硬膜外血肿的诊断与治疗[J].中临床神经外科杂志,2013,18(7):436-438.
[12] GROVER K,SOOD S.Midline suboccipital burr hole for posterior fossa craniotomy[J].Childs Nerv Syst,2010,26(7):953-955.
[13] KURPAD S N,COHEN A R.Posterior fossa craniotomy:an alternative to craniectomy[J].Pediatr Neurosurg,1999,31(1):54-57.
[14] TEO M K,ELJAMEL M S.Role of craniotomy repair in reducing postoperative headaches after a retrosigmoid approach[J].Neurosurgery,2010,67(5):1 286-1 291.
[15] ANTONUCCI R,PORCELLA A,FANOS V.The infant incubator in the neonatal intensive care unit:unresolved issues and future developments[J].J Perinat Med,2009,37(6):587-598.

