比较肾病综合征和肾炎综合征两种临床表型狼疮性肾炎的临床病理差异
夏 梦,吴 昊,苏森森,许 颖,许钟镐
(吉林大学第一医院 肾病内科,吉林 长春130021)
系统性红斑狼疮(SLE)是一种临床常见的自身免疫性疾病,在中国发病率约为(30-70)/10万[1]。SLE临床表现多样,以多系统、多器官受累为特点,其中肾脏是常见受累器官,约40%-90%的SLE患者伴有狼疮性肾炎(LN)[2],LN患者可经肾活检确诊。LN常见的临床表型为肾病综合征(NS)和肾炎综合征。本文重点比较这两种不同临床表型的LN患者临床特征、实验室指标及肾脏病理特征,进一步提高对LN的认识。
1 资料与方法
1.1一般资料选择2011年6月至2016年10月就诊于吉林大学第一医院经肾活检确诊的LN患者,所有患者均符合1997年美国风湿病学学会修订的SLE分类标准[3],且有完整的病史、实验室检查及肾脏病理报告。
1.2观察指标①一般情况:性别、发病年龄。②实验室指标: 24小时尿蛋白定量、肾小球滤过率、血肌酐、胆红素、血脂、离子、dsDNA等抗体、血清补体等。③临床表现:发热、皮疹、关节炎、口腔溃疡、浆膜腔积液。④采用SLEDAI评分来评价狼疮疾病活动指数。⑤LN病理类型采用2003年ISN/RPS病理分型标准[4]。
1.3相关指标界定①肾病综合征:尿蛋白定量>3.5 g/24 h,血清白蛋白<30 g/L伴或不伴水肿和血脂异常;②极低蛋白血症:血清白蛋白≤20 g/L;③脂代谢紊乱:甘油三酯>1.8 mmol/L或胆固醇>6.0 mmol/L或低密度脂蛋白>3.1 mmol/L或高密度脂蛋白<0.76 mmol/L。④肾小球滤过率下降:肾小球滤过率<90(ml/min/1.73 m2),其采用CKD-EPI公式计算。⑤校正钙=血清钙离子(mmol/L)+0.02×[40(g/L)-血清白蛋白(g/L)]。
1.4统计学方法采用SPSS19.0软件统计处理和分析。计量资料用均数±标准差表示,计数资料用百分比表示;符合正态分布的计量资料,组间比较采用独立样本t检验;非正态分布采用秩和检验;两个分类变量间的关联分析采用卡方检验。以P<0.05表示差异具有统计学意义,P<0.01表示差异具有显著统计学意义。
2 结果
2.1LN临床表型为NS与肾炎综合征两组一般情况比较
在85例LN患者中,NS组37例,女33例(89.2%),男4例(10.8%),男女例数比值1∶8.25,平均发病年龄(28.38±11.73)岁。肾炎综合征组48例,女40例(83.3%),男8例(16.7%),男女例数比值1∶5,平均发病年龄(19.58±13.33)岁。两组男女分布上无统计学意义,但平均发病年龄具有显著统计学意义(P<0.01),见表1。
2.2LN临床表型为NS与肾炎综合征两组实验室指标比较
NS组24小时尿蛋白、胆固醇水平、低密度脂蛋白水平、血钙、SSB抗体阳性率与肾炎综合征组比较有统计学差异(P<0.01)。肾小球滤过率、高密度脂蛋白水平低于肾炎综合征组(P<0.05),总蛋白、白蛋白、总胆红素、间接胆红素、C4水平明显低于肾炎综合征组(P<0.01)。两组SLEDAI评分无统计学差异,见表1。
2.3LN临床表型为NS与肾炎综合征两组临床表现发生率情况
NS组发热(8.1% vs 50.0%,P<0.01)发生率显著低于肾炎综合征组,皮疹(24.3% vs 52.1%,P<0.05)发生率低于肾炎综合征组,见表2。
2.4LN临床表型为NS与肾炎综合征两组肾脏病理类型
NS组肾脏病理类型例数分布:Ⅰ型0例,Ⅱ型2例(5.4%),Ⅲ型3例(8.1%),Ⅳ型25例(67.6%),Ⅴ型3例(8.1%),Ⅲ+Ⅴ型2例(5.4%),Ⅳ+Ⅴ型2例(5.4%),Ⅵ型0例,其中Ⅳ型比例最高(67.6%)。肾炎综合征组肾脏病理类型例数分布:Ⅰ型0例,Ⅱ型2例(4.2%),Ⅲ型6(12.5%),Ⅳ型37例(77.1%),Ⅴ型0例,Ⅲ+Ⅴ型0例,Ⅳ+Ⅴ型3例(6.3%),Ⅵ型0例,仍以Ⅳ型比例最高(77.1%),见表3。

表1 NS与肾炎综合征临床指标
注:与NS组比较,*P<0.05;**P<0.01
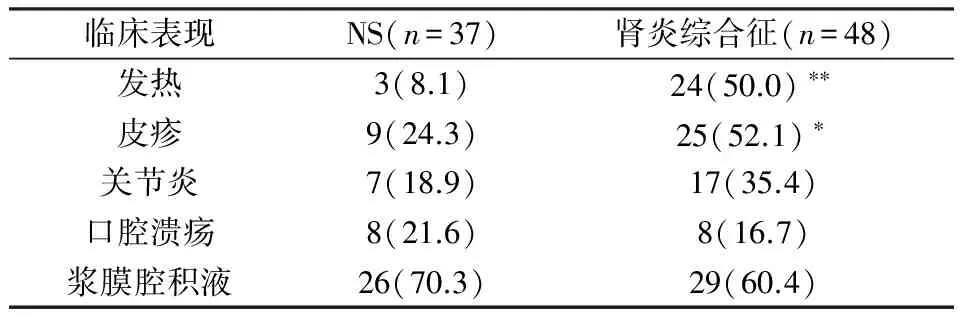
表2 NS与肾炎综合征临床表现发生率情况[例(%)]
注:与NS组比较,*P<0.05;**P<0.01
3 讨论
SLE发病以女性多见,尤其20-40岁育龄期女性发病率高,男女发病率比例1∶5-1∶10。本研究LN肾病综合征组37例患者中女性占绝大多数,男女例数比值1∶8.25,平均发病年龄(28.38±11.73)岁,肾炎综合征组也以女性多见,男女例数比值1∶5,平均发病年龄(19.58±13.33)岁,肾病综合征组患者发病年龄较肾炎综合征组晚,但两组患者与SLE整体发病的性别差异、发病年龄相符。

表3 NS与肾炎综合征病理类型分布[例(%)]
系统性红斑狼疮是累及多器官、多系统的自身免疫性疾病。本研究LN临床表型为NS组的患者发热、皮疹发病率低,与刘瑾等[5]报道一致。浆膜腔积液发生率最高,考虑主要由于血浆白蛋白过低,血浆胶体渗透压降低,液体从血管内渗入组织间隙,产生胸腔、腹腔等积液。两组SLEDAI评分无统计学差异。
本研究NS组胆红素水平下降明显,脂质代谢紊乱更重,肾小球滤过率更低。陈征等[6]报道指出胆红素水平与血脂的水平呈负相关,胆红素在脂质代谢过程中意义重大,可能在NS高脂血症的发病机制中发挥作用。Wu等[7]研究指出当胆红素水平降低时,卵磷脂酯酰转移酶减少体内的脂质代谢紊乱加重。同时李安均等[8]研究指出,慢性肾功能不全各期分组与健康对照组比较,总胆红素、间接胆红素水平均偏低。胆红素是机体一种内源性抗氧化剂,具有抗氧化活性,对血浆白蛋白具有极高的亲和力,与血浆白蛋白结合后可清除氧自由基,也可竞争性地阻止血浆白蛋白与脂肪酸结合发生氧化作用,抑制脂蛋白和脂质的氧化,降低氧化型低密度脂蛋白生成,因此胆红素水平下降,氧化型低密度脂蛋白生成增加,氧化型低密度脂蛋白具有更强的致动脉硬化作用,可促进肾小球硬化,加速肾损伤进展。
据报道有超过150种自身抗体在SLE患者的血清中被发现[9],然而只有少数与LN发展相关,Sui等[10]研究结果表明血清抗-dsDNA、抗组蛋白抗体、抗核小体抗体阳性率在LN肾病综合征组具有非常高的特异性。本研究因患者检查ANA系列差异及保证实验数据完整性,仅回顾性分析抗-SSA、抗SSB、抗-SM、抗-dsDNA自身抗体指标。在LN肾病综合征组患者中,血清SSB阳性率高于肾炎综合征组,抗-dsDNA抗体在两组阳性率均最高(86.5%vs91.7%),但无统计学意义,可能与样本量较小有关。
最后,肾病综合征组病理类型分布以Ⅳ型(弥漫性狼疮肾炎)最为多见,与文献报道相似[11],未见Ⅰ型和Ⅵ型病例,这可能与选择肾活检的对象有关,Ⅰ型病例肾组织损害较轻,早期发现率、就诊率较低,Ⅵ型病例肾组织已进入终末硬化期,不适宜行肾活检,因此两类型病理均较少见。
综上所述,NS患者胆红素水平下降,血脂质代谢紊乱,肾小球滤过功能损伤较常见。低水平的胆红素可能参与了高脂血症的发病机制,另外低水平的胆红素与肾小球滤过率功能损伤可能也存在一定的相关性,有待进一步研究。因此胆红素可能成为NS患者观察病情、并发症等又一重要指标,早期发现和积极诊治,对于控制病情及改善预后有重要的意义。
[1]袁 红.狼疮性肾炎的研究进展[J].国际检验医学杂志,2016,37(4):523.
[2]Jakes RW,Bae SC,Louthrenoo W,et al.Systematic review of the epidemiology of systemic lupus erythematosus in the Asia-Pacific region:prevalence,incidence,clinical features,and mortality[J].Arthritis Care Res (Hoboken),2012,64(2):159.
[3]Hochberg MC.Updating the American College of Rheumatology revised criteria for the classification of systemic lupus erythematosus[J].Arthritis Rheum,1997,40(9):1725.
[4]Weening JJ,D'Agati VD,Schwartz MM,et al.The classification of glomerulonephritis in systemic lupus erythematosus revisited[J].Kidney Int,2004,65(2):521.
[5]刘 瑾,陈惠萍,胡伟新,等.伴肾病综合征Ⅱ型狼疮性肾炎的临床病理特征[J].肾脏病与透析肾移植杂志,2012,21(6):513.
[6]陈 征,王 艳,宋文琪,等.肾病综合征血脂代谢紊乱与血胆红素的关系研究[J].中国误诊学杂志,2012,12(12):2815.
[7]Wu TW,Wh J,Li RK,et al.Albumin-bound bilirubins protect human ventrictlar myocytes against oxyradical damage[J].Biochem Cell Biol,1991,69(10-11):683.
[8]李安均.慢性肾功能不全分期血清胆红素水平测定的临床价值[J].中国疗养医学,2011,20(9).836.
[9]Sherer Y,Gorstein A,Fritzler MJ,et al.Autoantibody explosion in systemic lupus erythematosus:more than 100 different antibodies found in SLE patients[J].Semin Arthrtis Rheum,2004,34(2):501.
[10]Sui M,Jia X,Guo X,et al.Relationship between hypoalbuminemia,hyperlipidemia and renal severity in patients with lupus nephritis:a prospective study[J].Centr Eur J Immunol,2014,39 (2):243.
[11]Guo Q,Lu X,Miao L,et al.Analysis of clinical manifestations and pathology of lupus nephritis:a retrospective review of 82 cases[J].Clin Rheumatol,2010,29(10):1175.

