帕瑞昔布联合脐上小切口用于腹腔镜肝部分切除术后镇痛的临床疗效
彭远飞, 施杰毅, 王 征, 王晓颖, 史颖弘, 周 俭, 樊 嘉
复旦大学附属中山医院肝外科,上海 200032
近年来,腹腔镜在肝脏外科中的应用日益广泛。其中,腹腔镜肝部分切除是腹腔镜肝脏外科应用最多的手术方式(小的浅表肝脏肿瘤仍是其主要适应证)[1-2]。腹腔镜肝部分切除术常采用全身麻醉,术后一般采用以阿片类药物为基础的经静脉患者自控镇痛(PCIA)的镇痛方式,可获得满意的镇痛效果,但对术后恢复有一定影响,术后恶心、呕吐等不良反应发生率较高[3-4]。用于小肝肿瘤的腹腔镜肝部分切除通常采用较小的切口。理论上,该类手术选择合适的小切口并联合应用具有强镇痛作用的选择性环氧化酶2(COX2)抑制剂可替代PCIA取得足够的镇痛效果,并降低术后不良反应发生率。因此,本研究根据腹腔镜肝部分切除术的相关特点及前期研究结果[5],采用脐上小切口联合帕瑞昔布进行镇痛处理,取得了良好效果,现报告如下。
1 资料与方法
1.1 一般资料 选择本院诊治的2013年6月至2017年1月72例肝细胞肝癌患者作为研究对象。排除既往常服用镇痛药者、对非甾体类抗炎药过敏者、有胃十二指肠溃疡病史者、凝血功能障碍者。按照术后镇痛方法,将其分为经静脉患者自控镇痛(PCIA)组(n=36)和帕瑞昔布组(n=36)。两组患者术前肝功能Child-Pugh分级均为A级。所有患者按照肿瘤大小及部位、手术方式(规则或不规则肝切除)及手术切口长度配对入组,均行腹腔镜肝肿瘤部分切除术,手术方法步骤一致。本研究通过医院伦理委员会审核批准,所有患者均知情同意并签署知情同意书。
1.2 手术方法 采用脐孔上纵切口开放法建立气腹,气腹压15 mmHg(1 mmHg=0.133 kPa),肝实质离断使用超声刀联合单极电凝,肝断面大的管道分支(Glisson分支、肝静脉)采用Hem-o-lok血管夹夹闭后离断,必要时缝合止血。标本均取自脐孔上Trocar延长的小切口(图1)。切口为经白线的直切口,不横断肌肉。术后PCIA组采用PCIA(舒芬太尼250 μg + 0.9%氯化钠液 250 mL,背景泵入速率1 mL/h,单次剂量6 μg,锁定时间为6 min);帕瑞昔布组采用帕瑞昔布镇痛(40 mg静脉滴注,手术即刻及术后q12 h×3 d)。
1.3 观察指标 采用视觉模拟评分(visual analogue scale, VAS)法比较两组术后镇痛效果:术前1 d告知患者VAS的操作方法并嘱患者掌握,术后1、6、12、24、48、72 h随访并记录静态和动态VAS评分(由不知分组情况的医师完成)。患者术后爆发疼痛(VAS评分≥5)时予吗啡5 mg皮下注射并记录。记录两组术后排气时间、导尿管留置时间、下床活动时间及不良反应(恶心、呕吐、头晕)等。
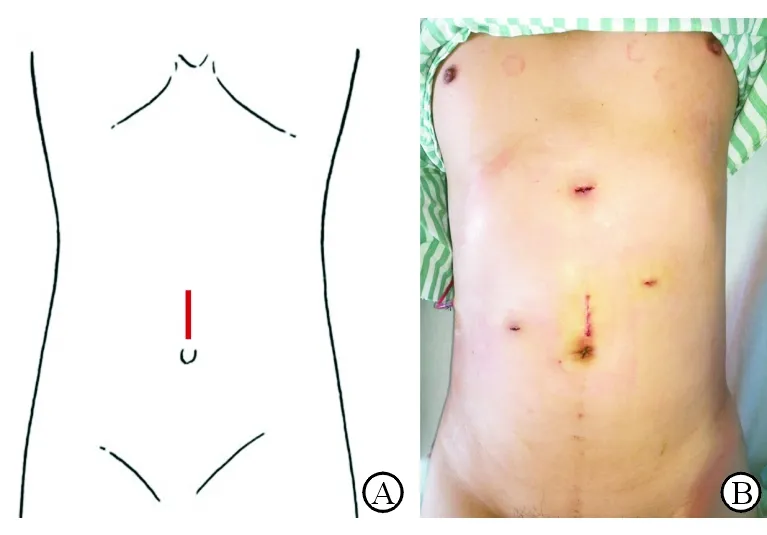
图1 腹腔镜肝部分切除术手术切口示意图(A)及术后所见(B)
2 结 果
2.1 一般情况 两组患者性别、年龄、体质量、身高等指标差异无统计学意义。两组患者手术时间、术中失血量等差异无统计学意义,术后均顺利恢复,肝功能均恢复良好,无出血、胆漏、胸腹水等并发症发生。PCIA组切口长度为(5.81±0.76)cm,帕瑞昔布组长度为(5.83±0.69)cm,差异无统计学意义(P=0.849,表1)。

表1 PCIA组和帕瑞昔布组患者一般资料的对比 N=36
2.2 术后镇痛效果对比 结果(表2、表3)表明:PCIA组与帕瑞昔布组术后1、6、12、24、48、72 h的静态VAS评分差异均无统计学意义;两组术后6、12、24、48、72 h患者动态VAS评分差异无统计学意义。两组均无爆发痛发生和吗啡追加。
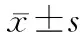
表2 PCIA组和帕瑞昔布组患者术后不同时间点切口静态VAS评分的对比 , N=36
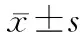
表3 PCIA组和帕瑞昔布组患者术后不同时间点切口动态VAS评分对比 , N=36
2.3 术后患者恢复情况的对比 结果(表4)表明:帕瑞昔布组患者拔除导尿管显著早于PCIA组患者,差异有统计学意义(P<0.001)。PCIA组1例患者拔除导尿管后排尿障碍,经局部热敷等保守治疗后排尿;帕瑞昔布组拔除导尿管后无排尿障碍的发生。帕瑞昔布组术后排气及下床活动早于PCIA组,差异有统计学意义(P<0.01)。
2.4 术后患者不良反应发生情况对比 结果(表5)表明:帕瑞昔布组术后不良反应少于PCIA组。PCIA组术后6例发生恶心呕吐,3例皮肤瘙痒,6例头晕,1例嗜睡,1例排尿障碍;帕瑞昔布组无上述不良反应的发生。PCIA组术后5例患者出现腹胀、便秘,发生率明显高于帕瑞昔布组(P<0.05)。
表4 PCIA组和帕瑞昔布组患者术后恢复情况的比较 , N=36
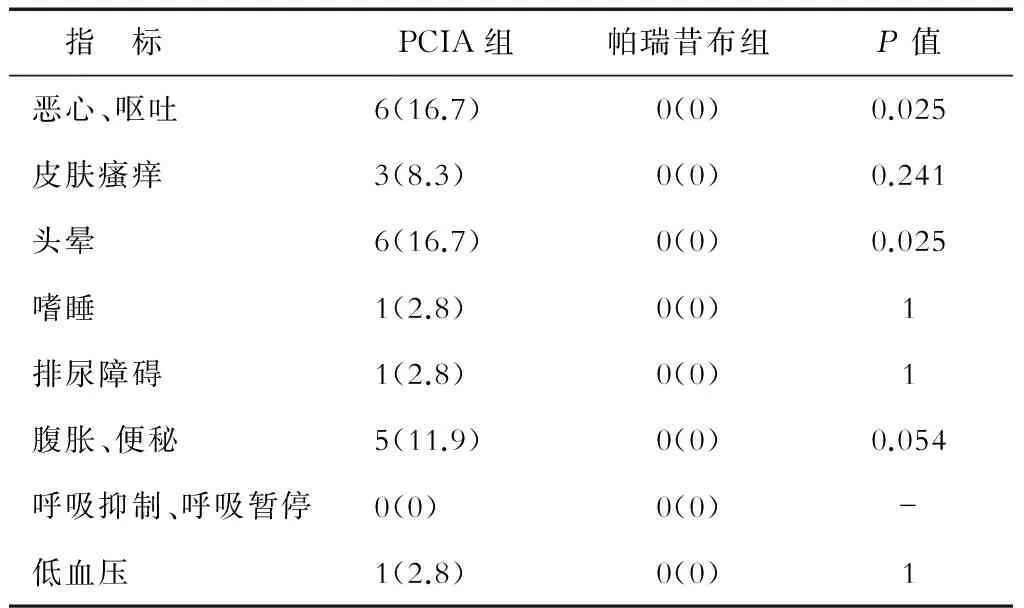
表5 PCIA组和帕瑞昔布组患者术后不良反应的比较 n(%), N=36
3 讨 论
镇痛是外科患者术后康复的重要组成部分,亦是目前加速康复外科的关键环节之一[6-9]。镇痛不佳会延迟术后活动、影响肠道功能恢复、延长住院时间,并增加静脉血栓栓塞等并发症发生率[10]。而良好的术后镇痛则可促进患者尽早恢复活动、促进胃肠功能恢复、减少并发症、缩短患者住院时间、促进机体康复[10-11]。
近年来,腹腔镜因较开腹手术创伤小、恢复快,在肝脏外科中的应用日益广泛。腹腔镜手术中,用于小的表浅的肝肿瘤切除的腹腔镜肝部分切除术目前仍是其主要手术方式。由于腹腔镜肝脏外科是开展年限相对短的学科,术后镇痛管理尚无统一的标准。其术后镇痛常取用其他腹腔镜手术的处理方式,或由相关的外科医师自行选择镇痛处理方法。以阿片类药物为基础的PCIA镇痛是目前最为常用的镇痛方式。PCIA简单有效,但相关不良反应较多,对患者术后恢复影响较大[11-13]。腹腔镜肝部分切除术的手术切口通常较小(腹部皮肤通常有很大的延展性,可取出较之表面切口更大的肿块),术后切口疼痛常不甚剧烈。本研究在临床工作中尝试应用新的镇痛方法以弥补传统镇痛方法的不足。肝脏解剖位置高,腹腔镜肝切除手术时常采用脐孔上Trocar,或为腹腔镜观察孔,或为操作孔。我们在手术时于脐孔上作直切口建立气腹,术中作为观察孔或操作孔,术毕将该Trocar延长为脐孔上小的直切口,用以取标本(可减少1个Trocar切口疼痛源)。切口不横断肌肉,局部刺激小,术后疼痛较轻,在此基础上应用强效的选择性COX2镇痛药帕瑞昔布可获得较好的镇痛效果。本研究结果显示,该方案(脐孔上小切口联合帕瑞昔布)用于腹腔镜肝部分切除术后镇痛效果确切,虽镇痛效果与PCIA差异无统计学意义,但术后并发症明显减少,消除了PCIA常见的恶心呕吐、头晕、皮肤瘙痒等不良反应,术后恢复加快,可更早拔除导尿管、更早下床活动,患者术后康复质量提高。帕瑞昔布组肠道功能恢复时间、尿管拔除时间和下床活动时间均明显早于PCIA组与帕瑞昔布镇痛对胃肠道功能、膀胱排尿功能无不良抑制作用相关。
目前腹部手术术后镇痛多主张采用多模式镇痛策略,以选择性COX2抑制剂或非选择性非甾体类消炎药等为基础用药[9-10]。本研究中PCIA镇痛方案不良反应相对多,这与其他学者[7]报道的PCIA的结果一致。腹腔镜肝切除术后,PCIA恶心呕吐、头晕等发生率高于其他腔镜腹部外科手术,这可能与腹腔镜手术中肝断面CO2气体吸收多,引起高碳酸血症,提高了患者阿片类药物的敏感性有关,但仍有待在今后的研究中阐明。目前国内外研究多推荐肝脏手术患者术后使用选择性COX2抑制剂镇痛,以降低出血风险[11]。我们的前期[5]研究和本研究均显示,帕瑞昔布镇痛效果良好;其他口服COX2抑制剂(如塞来昔布)的镇痛效果难以令人满意。但帕瑞昔布的镇痛效果弱于吗啡类药物,且需静脉注射。因此期待今后研发出镇痛效能更高且可口服的药物,以获得更佳的术后镇痛效果和患者康复质量。
综上所述,本研究提供了一种适用于腹腔镜肝部分切除术的镇痛处理方案。脐孔上小切口联合帕瑞昔布用于腹腔镜肝部分切除可达到良好的术后镇痛效果,降低不良反应,促进患者术后恢复,值得推广应用。
[ 1 ] BERARDI G, VAN CLEVEN S, FRETLAND Å A, et al. Evolution of laparoscopic liver surgery from innovation to implementation to mastery: perioperative and oncologic outcomes of 2,238 patients from 4 European Specialized Centers[J].J Am Coll Surg,2017,225(5):639-649.
[ 2 ] TRANCHART H, FUKS D, LAINAS P, et al. Laparoscopic liver surgery: towards a day-case management[J].Surg Endosc,2017,31(12):5295-5302.
[ 3 ] ALLEN S, DEROCHE A, ADAMS L, et al. Effect of epidural compared to patient-controlled intravenous analgesia on outcomes for patients undergoing liver resection for neoplastic disease[J].J Surg Oncol,2017,115(4):402-406.
[ 4 ] FAYED N A, ABO EL-WAFA H B, GAB-ALLA N M, et al. Comparison between intravenous patient controlled analgesia and patient controlled epidural analgesia in cirrhotic patients after hepatic resection[J].Middle East J Anaesthesiol,2014,22(5):467-476.
[ 5 ] 彭远飞, 陈霏雨, 王 征, 等. PCEA单独或联合帕瑞昔布用于腹腔镜肝左外叶切除术后镇痛的对比研究[J]. 中国临床医学, 2017,24(2):233-237.
[ 6 ] NI T G, YANG H T, ZHANG H, et al. Enhanced recovery after surgery programs in patients undergoing hepatectomy: a meta-analysis[J]. World J Gastroenterol, 2015,21(30):9209-9216.
[ 7 ] YANG R, TAO W, CHEN Y Y, et al. Enhanced recovery after surgery programs versus traditional perioperative care in laparoscopic hepatectomy: a meta-analysis[J]. Int J Surg, 2016,36(Pt A):274-282.
[ 8 ] 中国加速康复外科专家组. 中国加速康复外科围手术期管理专家共识(2016)[J]. 中华外科杂志, 2016,54(6):413-418.
[ 9 ] 刘连新, 陈亚进, 曹铭辉, 等. 腹腔镜肝切除术加速康复外科中国专家共识(2017版)[J]. 中国实用外科杂志, 2017,(5):517-524.
[10] 中国研究型医院学会肝胆胰外科专业委员会. 肝胆胰外科术后加速康复专家共识(2015版)[J]. 中华消化外科杂志, 2016,15(1):1-6.
[11] 冷希圣, 韦军民, 刘连新, 等. 普通外科围手术期疼痛处理专家共识[J]. 中华普通外科杂志, 2015,30(2):166-173.
[12] WALIA A. Anesthetic management for liver resection[J]. J Gastrointest Surg, 2006,10(2):168-169.
[13] TZIMAS P, PROUT J, PAPADOPOULOS G, et al. Epidural anaesthesia and analgesia for liver resection[J]. Anaesthesia, 2013,68(6):628-635.

