努力降低心肌梗死合并心源性休克患者的死亡率
颜红兵 陈韵岱 郭静萱
大约5%~10%的急性心肌梗死并发心源性休克,虽以经皮冠状动脉介入治疗(PCI)为治疗的最重要手段,但是死亡率仍然很高[1]。阜外医院7年单中心4400例急性心肌梗死患者的资料显示,虽然合并心源性休克患者的比例有所下降(图1),但是死亡率明显增加(图2)。因此,降低心肌梗死合并心源性休克患者的死亡率是目前亟待解决的难题。

图1 阜外医院7年期间急性心肌梗死合并心源性休克患者比例变化趋势
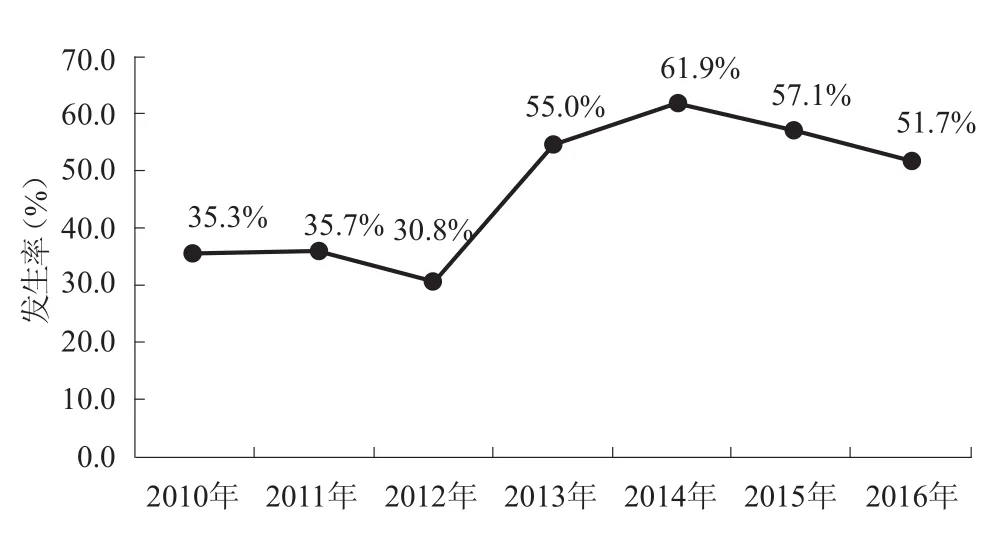
图2 阜外医院7年期间急性心肌梗死合并心源性休克患者死亡率变化趋势
心源性休克以低心输出状态并导致危及生命的终末器官低灌注和缺氧为特征[2]。其病理生理学改变复杂并且是多因素所致,但是其病理生理学机制仍未完全阐明。缺血引起的心肌功能障碍、左心室功能严重受损、肺充血、缺氧、低血压和心动过速的发展都对心源性休克的临床状态有显著影响,心源性休克时继发的炎症反应进一步导致血管扩张、低血压和低灌注[3]。导致心源性休克的触发事件是心外膜冠状动脉急性闭塞引起的急性心肌梗死,其根本问题是心脏不能向重要器官输送足够数量的血液。
心源性休克患者合并多支血管病变的比例约为80%[4]。理论上对多支血管病变实施完全血运重建可以改善心肌灌注,从而改善心肌功能、体循环系统和纠正心源性休克。然而,由于多支血管PCI策略延长手术时间、增加对比剂用量、增加血栓形成,肠道吸收抗血小板药物缓慢,可能导致支架内血栓形成率较高(可能同时发生在多支血管),结果带来损害。目前在心源性休克背景下实施完全PCI策略的欧美指南建议是基于专家意见和来自SHOCK试验的亚组分析数据[5-6]。然而,新近发表的CULPRIT-SHOCK大规模随机研究的结果不支持完全PCI策略[4],而来自韩国的研究则支持这种策略[7]。此外,评估非梗死相关动脉病变的生理学意义可能帮助制订PCI策略[8]。然而,由于急性心肌梗死时高炎症状态导致的冠状动脉痉挛,使得这种生理学评估的有效性大大受限。
提供强有力的机械循环支持,使得心脏能够向重要器官输送足量血液,是治疗心源性休克的关键[9]。因此选择适合的装置和应用时机非常重要。目前应用于临床的装置有主动脉球囊反搏装置(IABP)、左心室辅助装置(Impella和TandemHeart)和体外膜氧合装置(ECMO)。IABP的作用主要是提高冠状动脉的灌注压。左心室辅助装置和ECMO对于血流动力学的支持效果明显优于IABP。应用机械循环支持装置首先要迅速识别心源性休克患者,评估病情的严重程度和需要获得的循环支持水平。IABP能够提供的支持水平较低,对于重症患者应当考虑应用左心室辅助装置和ECMO。其次要强调早期应用循环支持装置,避免“等一等、看一看”再决定是否适用机械循环支持,导致治疗延误。监测肺动脉压和右心导管检查对于评估心源性休克患者十分必要。
总之,认识急性心肌梗死合并心源性休克的病理生理学变化,提供有效的血液动力学支持,团队制订个体化的PCI策略,才有可能明显降低这类患者的死亡率。
[ 1 ] Reyentovich A, Barghash MH, Hochman JS. Management of refractory cardiogenic shock. Nat Rev Cardiol, 2016,13(8):481-492.
[ 2 ] van Diepen S, Katz JN, Albert NM, et al. Contemporary Management of Cardiogenic Shock: A Scientif i c Statement From the American Heart Association. Circulation,2017,136(16):e232-e268.
[ 3 ] Kohsaka S, Menon V, Lowe AM, et al. Systemic inf l ammatory response syndrome after acute myocardial infarction complicated by cardiogenic shock. Arch Intern Med, 2005,165(14):1643-1650.
[ 4 ] Thiele H, Akin I, Sandri M, et al. PCI Strategies in Patients with Acute Myocardial Infarction and Cardiogenic Shock. N Engl J Med,2017,377(25):2419-2432.
[ 5 ] Mylotte D, Morice MC, Eltchaninoff H, et al. Primary percutaneous coronary intervention in patients with acute myocardial infarction, resuscitated cardiac arrest, and cardiogenic shock:the role of primary multivessel revascularization. JACC Cardiovasc Interv,2013,6(2):115-125.
[ 6 ] White HD, Assmann SF, Sanborn TA, et al. Comparison of percutaneous coronary intervention and coronary artery bypass grafting after acute myocardial infarction complicated by cardiogenic shock: results from the Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock (SHOCK) trial. Circulation,2005,112(13):1992-2001
[ 7 ] Lee JM, Rhee TM, Hahn JY, et al. Multivessel Percutaneous Coronary Intervention in Patients With STSegment Elevation Myocardial Infarction With Cardiogenic Shock. J Am Coll Cardiol,2018,71(8):844-856.
[ 8 ] Thim T, Götberg M, Fröbert O, et al. Nonculprit Stenosis Evaluation Using Instantaneous Wave-Free Ratio in Patients With ST-Segment Elevation Myocardial Infarction. JACC Cardiovasc Interv,2017 ,10(24):2528-2535.
[ 9 ] Atkinson TM, Ohman EM, O'Neill WW, et al. A Practical Approach to Mechanical Circulatory Support in Patients Undergoing Percutaneous Coronary Intervention: An Interventional Perspective. JACC Cardiovasc Interv,2016,9(9):871-883.

