全麻复合硬膜外阻滞用于老年直肠癌根治术的临床分析
贺甫
(四川省旺苍县人民医院 四川 广元 628200)
老年外科病人,机体各器官系统功能衰退,并存病多,并发症增加,加之老年直肠癌患者大多营养不良,术前长时间禁食禁饮和洗肠,脱水,内环境不稳定,给麻醉处理带来很大困难。直肠癌根治术手术时间长,切口大,术中应激反应强,合适平稳的麻醉对于老年患者显得尤为重要。直肠癌根治术的麻醉大致经历了3个过程:最先两点双管法硬膜外阻滞,此法患者清醒,牵拉反应重,大多需要静脉辅助药物,头低截石位加重了老年患者心血管以及呼吸功能的抑制,增加了术中麻醉风险。随着经济条件的改善,麻醉设备改进和全麻技术的提高,单纯静吸复合全麻日益增多,虽然全麻对于掌控患者心血管及呼吸功能,抑制患者术中的牵拉反射效果很好,但是长时间的手术麻醉,老年患者心血管调节功能差,麻醉应激水平低,麻醉深度不易调控,大多要使用血管活性药。苏醒延迟,拔管后烦躁,切口感染和裂开的机率增加。根据前两种麻醉方法的优缺点,将全麻复合硬膜外阻滞用于心血管功能较好的老年直肠癌根治术,提高了麻醉效果,保证了麻醉安全,增加了患者的舒适度。本研究将我院近几年来老年直肠癌患者应用全麻复合硬膜外阻滞的麻醉方法和单纯静吸复合全麻的对比分析,全麻复合硬膜外阻滞安全,高效,将临床价值报道如下。
1.临床资料和方法
1.1 一般临床资料
选取我院2014年1月至2017年8月择期直肠癌根治术患者40例,年龄60~75岁之间,体重45~75kg之间随机分为全麻复合硬膜外阻滞(A),单纯静吸复合全麻(B)两组,每组20例。静脉全麻药用力月西,芬太尼,丙泊酚,芬太尼,吸入药用异氟醚。硬膜外试探量用利多卡因,追加量及维持量用罗哌卡因。两组患者年龄、身高、体重的差异无统计学意义。
1.2 麻醉方法
术前都常规禁食,灌肠,静脉补液维持生理需要。术前有高血压者给予治疗至血压正常,降压药用至术晨。入室监测血压,心率,吸氧,开放上肢静滴林格氏液,静脉给予昂丹司琼,长托宁。A组在硬膜外操作前静脉滴注复方氯化钠500ml,左侧卧位,选择硬膜外穿刺置管,回抽无血液和脑脊液,固定好硬膜外导管,给予利多卡因3ml试探量,5分钟后无异常,硬膜外给予罗哌卡因,5分钟,十分钟再测试麻醉平面,保持麻醉平面在T6上下,监测患者生命体征,平稳后静脉诱导,气管插管,两小时后硬膜外追加罗哌卡因,吸入异氟醚,术后硬膜外镇痛。B组给予常规静脉药诱导,术中给予芬太尼,异氟醚,顺阿维持,术后静脉舒芬镇痛。
1.3 监测项目
患者入手术室后连续监测生命体征,根据麻醉深浅调节异氟醚的MAC,适当的液体输注。记录麻醉诱导前(T0),气管插管时(T1),切皮时(T2),探查时(T3),拔气管导管(T4)时的血压、心率、氧饱和度、呼末二氧化碳.手术结束计算术中全麻药用量。记录自主呼吸恢复时间,拔管时间,完全清醒时间,有无躁动。采用视觉模拟镇痛评分。
1.4 统计学处理
本研究所得数据全部采用SPSS 17.0统计学软件进行统计学分析。连续性计量资料,先做正态性检验,符合正态分布的用均数±标准差表示,不符合正态分布的用中位数表示,组内差异采用双因素方差分析,主间比较采用团体t检验进行分析处理,所有指标以P<0.05为差异有显著性。
2.结果
2.1 两组患者年龄,体重,手术时间,出血量等差异均无显著性。B组异氟醚吸入浓度高于A组,即异氟醚用量B组大于A组。芬太尼、顺阿用量B组明显大于A组。诱导前A组比B组补液量增加500ml,A组硬膜外注入麻醉药罗哌卡因后各项指标与基础值无显著变化。全麻诱导后两组心率,血压与基础值比较显著降低,但两组间无统计学差异。切皮时,B组较A组血压,心率增加明显,随后下降。手术结束,两组与基础值比较差异无显著性。见表1。
表1 2组病人术中情况比较(±s)
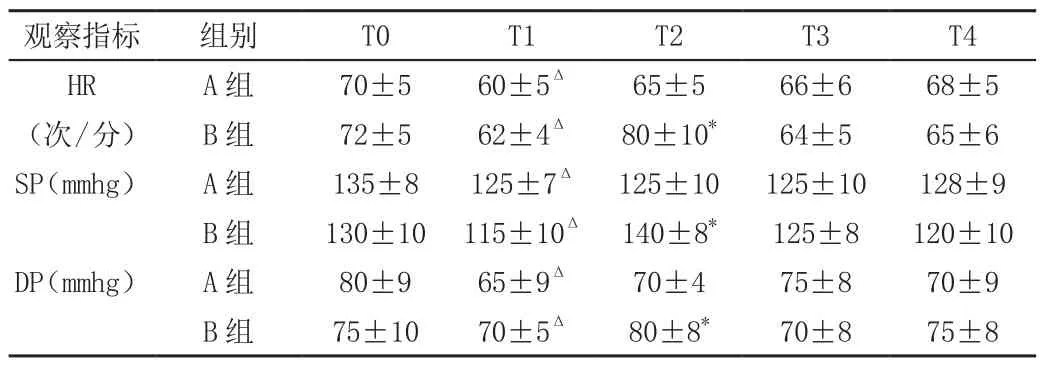
表1 2组病人术中情况比较(±s)
注:组间比较*P<0.05,组内比较ΔP<0.05
HR A组 70±5 60±5Δ 65±5 66±6 68±5(次/分) B组 72±5 62±4Δ 80±10* 64±5 65±6 SP(mmhg) A组 135±8 125±7Δ 125±10 125±10 128±9 B组 130±10 115±10Δ 140±8* 125±8 120±10 DP(mmhg) A组 80±9 65±9Δ 70±4 75±8 70±9 B组 75±10 70±5Δ 80±8* 70±8 75±8
3.讨论
全麻诱导药对心血管系统有抑制作用,两组诱导后心率,血压都低于基础值。A组在硬膜外麻醉前预先使用晶体,扩容补充了液体量,减轻了硬膜外麻醉对血压的影响,与B组比较无明显差异。切皮时B组的BP,HR升高明显。A组硬膜外阻滞,能够提供良好的镇痛和肌松,在诱导气管插管时给予芬太尼,整个手术过程不再使用芬太尼,术中基本不使用顺阿,根据麻醉深浅调节异氟醚的MAC,给予足量的液体,可在关腹前停吸异氟醚,全麻药用量明显减少,也能够达到明显的麻醉效果,术后苏醒快,较少有烦躁的情况发生[1-2]。术后患者硬膜外镇痛疗效确切,有利于机体的恢复,不担心全麻镇痛药对心脏、呼吸、神经的抑制,回病房后安静合作,配合治疗,利于切口愈合,降低了切口感染和裂开的风险,减少了住院时间[3]。而B组整个手术过程使用全麻药,麻醉深度很难把握,即使补足了液体也不能维持正常的血压,增加了使用血管活性药、补液、甚至输血的机率,同时也增加了老年患者心脏不良事件的发生,手术结束才能停吸异氟醚,术后苏醒慢,拔管时间延长,苏醒期间由于疼痛刺激,复苏烦躁的情况发生较多,全麻药用量明显增加[4-5]。
全麻复合硬膜外阻滞用于直肠癌根治术麻醉平稳,全麻药用量明显减少 ,苏醒迅速,拔管快,舒适、安全、经济、有效。
[1]周旭华,郑斌.不同麻醉方式在老年直肠癌腹腔镜手术中的应用效果研究[J].医学信息,2014,(25):496-497,498.
[2]雷威,陈会波,贾高科,等.三种不同麻醉方式在老年直肠癌腹腔镜手术中的临床价值[J].中国老年保健医学,2014,(6):17-18.
[3]李树芬,罗成文,马文会,等.全麻复合硬膜外阻滞在老年结直肠癌根治术的应用[J].医学信息,2014,(1):282-282
[4]王利先.三种麻醉方式在结直肠癌根治术中的观察[J].医学信息,2015,(z3):41-42
[5]朱洪远,刘充卫,黄波显,等.腹腔镜治疗老年人结直肠癌的麻醉处理[J].中国医药指南,2011,09(6):258.

