中青年和老年缺血性结肠炎的临床特点比较
张自妍,马建霞,童依丽,姚健凤
(复旦大学附属华东医院消化内科,上海 200040)
缺血性结肠炎(ischemic colitis, IC)是因肠道动脉供血不足或静脉回流受阻导致的结肠缺血性损伤,近年来其发病率有明显升高趋势,且在中青年人群中愈发增多。本研究对复旦大学附属华东医院消化内科2010年6月至2016年12月收治的200例IC患者做回顾性分析,比较中青年和老年缺血性肠炎患者的临床特点,探讨两者间的差异,旨在更好地指导临床工作,减少漏诊、误诊。
1 对象与方法
1.1 研究对象
入选2010年6月至2016年12月在本院消化内科诊治的IC患者200例,年龄42~94(65.2±11.2)岁,男性64例,女性136例。根据年龄分为中青年组(<60岁)78例和老年组(≥60岁)122例。所有患者的诊断均符合中华医学会老年医学分会-缺血性肠病诊治中国专家建议(2011)协作组的诊断标准[1]。
1.2 方法
收集两组患者基础疾病、临床特点、实验室指标、内镜检查结果、治疗转归等资料。其中临床特点以腹痛后便血为典型症状,其他常见症状及体征有恶心、呕吐、发热、单纯的腹痛或便血、腹部压痛等。实验室指标包括血小板(platelet, PLT)、纤维蛋白原(fibrinogen, Fg)、活化部分凝血酶原时间(activated partial prothromb time,APTT)、白细胞(white blood cell,WBC)、血红蛋白(hemoglobin, Hb)及凝血酶原时间(prothrombin time, PT)。
1.3 统计学处理
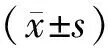
2 结 果
2.1 基线资料比较
中青年组患者年龄显著低于老年组;中青年组便秘史、腹部手术史及脂肪肝比例较老年组显著升高,高血压、冠心病比例较老年组显著降低,差异均有统计学意义(P<0.05);中青年组患者性别、高脂血症及糖尿病比例较老年组有所降低,但差异无统计学意义(P>0.05;表1)。
2.2 临床特点比较
中青年组患者恶心呕吐的比例明显低于老年组,差异有统计学意义(P<0.01),其余体征差异无统计学意义(P>0.05;表2)。

表1 两组患者基线资料比较

表2 两组患者临床特点比较
2.3 两组患者实验室指标比较
中青年组患者入院时PLT及Fg显著低于老年组,差异有统计学意义(P<0.05);中青年组患者APTT显著高于老年组,差异有统计学意义(P<0.05);入院时两组WBC、Hb及PT比较,差异均无统计学意义(P>0.05;表3)。
表3两组患者实验室指标比较


ItemYoung/middle⁃agedgroup(n=78)Elderlygroup(n=122)PvaluePLT(×109/L)191.3±51.2211.6±59.90.013Fg(g/L)3.1±0.73.8±0.90.000APTT(s)37.0±4.429.0±7.30.000WBC(×109/L)7.5±3.07.1±2.40.276Hb(g/L)131.6±12.3130.0±12.70.399PT(s)12.7±0.712.5±0.80.168
PLT: platelet; Fg: fibrinogen; APTT: activated partial thromboplastin time; WBC: white blood cell; Hb: hemoglobin; PT: prothrombin time
2.4 内镜表现
中青年组与老年组累及左半结肠比例[92.3%(72/78)vs73%(89/122)]、累及右半结肠比例[7.7%(6/78)vs27.0%(33/122)]差异均有统计学意义(P<0.01)。两组肠镜下黏膜充血水肿[47.4%(37/78)vs44.3%(54/122)]、散在糜烂溃疡出血[46.2%(36/78)vs49.2%(60/122)]、肠腔狭窄[6.4%(5/78)vs6.6%(8/122)]差异均无统计学意义(P>0.05)。
2.5 临床治疗及转归
两组患者均予丹参改善循环,合并感染者加用抗生素治疗,同时予饮食控制及补充液体支持治疗。2周后复查内镜,中青年组黏膜完全愈合96.2%(75/78),老年组黏膜完全愈合91.0%(111/122),其余为黏膜部分愈合,肠腔狭窄消失,两组黏膜完全愈合率比较差异无统计学意义(P=0.162)。
3 讨 论
缺血性结肠炎由Boley等[2]于1963年首先提出,后Marston等[3]将其命名为IC,并分为一过型、狭窄型和坏疽型。IC是最常见的肠缺血形式,欧美文献报道其发病率为(4.5~10.0)/10万[4],并随年龄的增长而升高。既往报道我国90%的IC发生在>60岁的老年人中[1]。近年来,随着生活习惯、经济条件的改变,中青年IC患者人数开始呈上升趋势。
IC患者常见的临床症状和体征有腹痛、便血、恶心呕吐、发热及腹部压痛等,腹痛后便血是IC的典型症状。但本研究表明老年组患者恶心呕吐比例高于中青年组(P<0.05),而其他体征差异无统计学意义,目前笔者无法解释造成该差异的原因,可能受限于研究病例数较少的局限性,有待于进一步扩充数据再做研究。
IC病因复杂,包括血管、肠道、药物因素等[5]。高血压、冠心病等导致血管粥样硬化、斑块脱落形成血栓,进而导致结肠血流灌注不足引起相应肠道黏膜缺血。本研究老年组患者高血压和冠心病比率明显高于中青年组,说明血管因素是老年IC患者的主要病因,这与文献报道相符合[6,7]。IC好发于左半结肠,本研究中,中青年组与老年组患者左半结肠受累率分别为92.3%和73.0%,与文献报道一致[8]。但老年患者右半结肠受累率为27.0%,显著高于中青年组(7.7%),笔者认为,中青年患者血管情况普遍好于老年患者是造成该差异的主要原因,这进一步佐证了血管因素是老年IC患者的重要病因。
肠道因素也是本病的重要病因。当肠腔内压力超过30 mmHg(1 mmHg=0.133 kPa)时,整个肠道血流减少,发生黏膜-浆膜血液分流,同时肠道血管压力增加,肠静脉回流受阻,就会进一步加重缺血的发生。加上慢性便秘时肠腔内容物增加、压力增大,造成肠黏膜血流量减少也可能加重结肠黏膜损伤。有研究表明,长期便秘可能会使IC的发病年龄提前[9],本研究结果显示,中青年组IC患者的便秘发生率显著高于老年组,与文献报道相符。另外,本研究发现中青年组IC患者腹部手术史明显多于老年组患者。肠黏连为腹部手术常见的并发症,肠黏连后肠道正常生理结构发生改变,出现异常的血管痉挛,进而导致肠道功能紊乱,发生便秘或者腹泻,肠腔内压力增高或肠蠕动增快以及肠道需氧量增加均可导致肠黏膜的缺血性损伤[10],这些都提示肠道因素可能是中青年组IC患者的重要病因。最后,本研究发现中青年组患者脂肪肝比例明显高于老年组患者。国外有研究提示皮下脂肪组织面积(OR=3.48)和内脏脂肪组织面积(OR=2.43)是IC的危险因素[11]。脂肪肝和代谢综合征关系密切,而代谢综合征的各种炎症因子可能会促进血管粥样硬化而造成肠道黏膜缺血[12]。因此,对于中青年患者,脂肪肝可能通过影响血管情况导致肠道损伤。
国内外研究提示,一些药物亦会导致结肠缺血,如化疗药物、免疫抑制剂、性激素类药物、抗凝药物、非甾体类抗炎药、抗精神病药、含青黛成分的中药等[13]。本研究由于临床资料缺陷,并未对既往用药做出统计。在今后的工作中需要临床医师更加重视患者既往用药情况。
有研究表明不同部位IC患者的预后可能存在差异,O’Neill等[14]研究显示右半结肠缺血是IC患者手术或死亡的独立风险因素。但近年来随着对IC认识的发展,绝大多数患者都能得到及时的诊断与救治,手术治疗多用于内科保守治疗无效的重症患者。本研究中所有患者均未行手术治疗,亦无死亡病例,两组IC患者预后的差异无统计学意义(P=0.162)。
血液高凝状态可能与IC的发病有一定相关性[15],而PLT和APTT是反映凝血功能的有效指标,Fg可反映血栓状态[16]。本研究结果提示,与中青年组IC患者相比,老年组PLT和Fg明显升高,APTT明显缩短,提示老年组IC患者伴有明显的血液高凝状态。目前老年IC患者的治疗多以活血化瘀改善微循环疗法为主,其中低分子肝素作为临床常用的抗凝药物对IC的治疗效果国内报道较少,在今后的临床实践中是否可应用低分子肝素改善老年IC患者的高凝状态,值得我们进一步研究考证。
综上所述,肠道因素是中青年IC患者的重要病因,对于有腹痛便血等临床表现的中青年患者,如有便秘或腹部手术史、脂肪肝史,需要高度警惕IC,应尽早完善肠镜检查,明确诊断。血管因素是老年IC患者的重要病因,对于有高血压、冠心病史的老年患者,如临床出现腹痛便血等表现,医师同样需要警惕IC。同时老年IC患者存在明显血液高凝状态,在今后临床实践中是否可应用低分子肝素改善高凝状态,缩短疗程改善预后,值得我们进一步研究。
[1] 缺血性肠病诊治中国专家建议(2011)写作组, 中华医学会老年医学分会, 《中华老年医学杂志》编辑委员会. 老年人缺血性肠病诊治中国专家建议(2011)[J]. 中华老年医学杂志, 2011, 30(1): 1-6. DOI: 10.3760/cma.j.issn.0254-9026.2011.01.001.
Writing Group of Chinese Expert Recommendations for Management of Ischemic Colitis (2011), Chinese Society of Geriatrics, Editorial Board of Chinese Journal of Geriatrics. Diagnosis and treatment of ischemic enteropathy in the elderly: Chinese experts suggestion(2011)[J]. Chin J Geriatr, 2011, 30(1): 1-6. DOI: 10.3760/cma.j.issn.0254-9026.2011.01.001.
[2] Boley SJ, Schwartz S, Lash J,etal. Reversible vascular occlusion of the colon[J]. Surg Gynecol Obstet, 1963, 116: 53-60.
[3] Marston A, Pheils MT, Thomas ML,etal. Ischaemic colitis[J]. Gut, 1966, 7(1): 1-15. DOI: 10.1136/gut.7.1.1.
[4] Deepak P, Devi R. Ischemic colitis masquerading as colonic tumor: case report with review of literature[J]. World J Gastroenterol, 2011, 17(48): 5324-5326. DOI: 10.3748/wjg.v17.i48.5324.
[5] 刘文徽, 廖亮, 石卉, 等. 缺血性结肠炎溃疡形成的危险因素及临床特点分析[J]. 中华内科杂志, 2014, 53(8): 626-630. DOI: 10.3760/cma.j.issn.0578-1426.2014.08.011.
Liu WH, Liao L, Shi H,etal. An analysis of clinical characteristics and risk factors for ulceration of ischemic colitis[J]. Chin J Intern Med, 2014, 53(8): 626-630. DOI: 10.3760/cma.j.issn.0578-1426.2014.08.011.
[6] Chang HJ, Chung CW, Ko KH,etal. Clinical characteristics of ischemic colitis according to location[J]. J Korean Soc Coloproctol, 2011, 27(6): 282-286. DOI: 10.3393/jksc.2011.27.6.282.
[7] Kimura T, Shinji A, Horiuchi A,etal. Clinical characteristics of young-onset ischemic colitis[J]. Dig Dis Sci, 2012, 57(6): 1652-1659. DOI: 10.1007/s10620-012-2088-5.
[8] Washington C, Carmichael JC. Management of ischemic colitis[J]. Clin Colon Rectal Surg, 2012, 25(4): 228-235. DOI: 10.1055/s-0032-1329534.
[9] 姚健凤, 虞阳, 张伟, 等. 伴有慢性便秘的老年缺血性结肠炎的临床特点[J]. 中华老年多器官疾病杂志, 2014, 13(3): 165-169. DOI: 10.3724/SP.J.1264.2014.00040.
Yao JF, Yu Y, Zhang W,etal. Clinical characteristics of ischemic colitis in elderly accompanied with chronic constipation[J]. Chin J Mult Organ Dis Elderly, 2014, 13(3): 165-169. DOI: 10.3724/SP.J.1264.2014.00040.
[10] 秦颖, 张旭艳, 童瑞, 等. 41例缺血性肠病的相关危险因素分析[J]. 解放军医学院学报, 2016, 37(10): 1050-1052, 1063. DOI: 10.3969/j.issn.2095-5227.2016.10.009.
Qin Y, Zhang XY, Tong R,etal. Risk factor analysis of ischemic bowel disease[J]. Acad J Chin PLA Med Sch, 2016, 37(10): 1050-1052, 1063. DOI: 10.3969/j.issn.2095-5227.2016.10.009.
[11] Aoki T, Nagata N, Sakamoto K,etal. Abdominal fat accumulation, as measured by computed tomography, increases the risk of ischemic colitis: a retrospective case-control study[J]. Dig Dis Sci, 2015, 60(7): 2104-2011. DOI: 10.1007/s10620-015-3555-6.
[12] 刘英, 孙贺, 李霞. 代谢综合征对冠心病患者颈动脉粥样硬化、血脂及血清脂联素水平的影响[J]. 中国医药导报, 2015, 12(6): 71-74.
Liu Y, Sun H, Li X. Impact of metabolic syndrome on atherosclerosis, blood fat and serum adiponectin of patients with coronary heart disease[J]. China Med Herald, 2015, 12(6): 71-74.
[13] Bielefeldt K. Ischemic colitis as a complication of medication use: an analysis of the Federal Adverse Event Reporting System[J]. Dig Dis Sci, 2016, 61(9): 2655-2665. DOI: 10.1007/s10620-016-4162-x.
[14] O’Neill S, Elder K, Harrison SJ,etal. Predictors of severity in ischaemic colitis[J]. Int J Colorectal Dis, 2012, 27(2): 187-191. DOI: 10.1007/s00384-011-1301-x.
[15] Asteria CR, Cassisa A, Troiano L,etal. Isolated ischemic colitis may mimic occluding cancer in elderly patients[J]. Tech Coloproctol, 2014, 18(5): 519-520. DOI: 10.1007/s10151-013-1035-6.
[16] Rania H, Mériam S, Rym E,etal. Ischemic colitis in five points: an update 2013[J]. Tunis Med, 2014, 92(5): 299-303.

