地佐辛或氟比洛芬酯复合丙泊酚-瑞芬太尼静脉麻醉在子宫颈癌前病变锥切术中麻醉效果的比较
吕 虎,陈万坤,赵燕君,尹 华,朱 赟
复旦大学附属肿瘤医院麻醉科,复旦大学上海医学院肿瘤学系,上海200032
子宫颈锥切术是治疗宫颈局部病变、癌前病变的常用的治疗方法,术中牵拉宫颈及切割病灶容易产生疼痛及体动反应[1],影响手术效果,增加手术风险,而临床上常用的阿片类药物虽镇痛明显,但易导致术中呼吸抑制、术后恶心呕吐等问题[2],一直是非气管插管静脉全身麻醉所担心的问题。因此,如何选择合理的麻醉方法来适度镇静、充分镇痛、避免体动尤为关键。本研究旨在比较地佐辛和氟比洛芬酯用于静脉麻醉的安全性及镇痛效果。
1 资料和方法
1.1 一般资料
选择复旦大学附属肿瘤医院妇科宫颈刮片为CIN2或CIN3,拟在门诊行子宫颈锥切术患者60例,ASA Ⅰ~Ⅱ级,年龄30~70岁,体质量45~75 kg。所有患者均在手术前检查血常规、凝血功能、心电图,无麻醉禁忌证,排除既往严重肝肾疾病史、心血管疾病史、神经肌肉疾病史、肺动脉高压病史、晕车及晕船史、乙醇滥用史、慢性疼痛史、长期及近期使用镇痛药(镇静药)或抗抑郁药病史以及药物过敏史患者。采用随机数字表法,将入组患者随机分为地佐辛组(D组)、氟比洛芬酯组(F组)和0.9%的氯化钠对照组(N组),每组20例,由试验设计者组织麻醉诱导至手术结束,另外一名麻醉医师负责完成所有患者的数据收集。
1.2 麻醉方法
所有患者术前禁食12 h,禁饮8 h,入室后建立静脉通路,面罩吸氧6 L/min,面罩内连接麻醉机CO2采集管,3组患者术中均常规监测血压(blood pressure,BP)、心电图(electrocardiogram,ECG)、心率(heart rate,HR)、呼吸频率(respiratory rate,RR)、血氧饱和度(surplus pulse O2,SPO2)和脑电双频指数(bispectral index,BIS),观察自主呼吸时胸廓起伏幅度及监护仪面罩内呼气末二氧化碳分压(end-tidal carbon dioxide pressure,PETCO2)变化。3组患者分别在开放静脉后给予氟比洛芬酯1 mg/ kg、地佐辛0.1 mg/kg和0.9%的氯化钠注射液5 mL,15 min后开始麻醉诱导,设置持续靶控输注瑞芬太尼效应室浓度为1.5 ng/mL,异丙酚血浆质量浓度为2 μg/ mL,待BIS值小于60、意识消失、睫毛反射消失后开始手术。手术结束时停药,待患者能够根据麻醉医师指令完成睁眼、咳嗽、抬高肢体等动作后转至麻醉苏醒室观察0.5 h,同时记录苏醒时间。如果术中患者肢体剧烈活动严重影响手术操作,则静脉推注丙泊酚20~30 mg,若仍然不能明显缓解,给予芬太尼0.05 mg作为补救措施。如果患者发生呼吸抑制R小于8次/min,SPO2小于90%时,采取托下颌或呼吸机面罩加压辅助通气。HR小于50 次 /min,持续时间大于30 s时,给予阿托品0.5 mg;平均动脉压(mean arterial pressure,MAP)小于60 mmHg,持续时间大于1 min时,给予麻黄碱6 mg。
1.3 观察指标
记录手术时间及麻醉诱导前(T0)、麻醉诱导完成时(T1)、宫颈锥形切除时(T2)及手术结束后(T3)各时间点HR、RR、SPO2和MAP,记录术中呼吸抑制和体动等不良反应的发生率,记录外科医师对宫颈口扩张满意度,记录手术结束至患者完成睁眼、咳嗽、抬高肢体等指令动作的苏醒时间,记录3组患者术后12 h内疼痛、恶心呕吐次数。
1.4 术者对麻醉效果满意度评估
优:宫颈松弛;良:宫颈不松弛,但不影响手术操作;差:宫颈不松弛,体动明显影响手术操作。
1.5 统计学处理
2 结 果
2.1 一般情况
3组患者年龄、体质量、身高及手术时间等基本资料相比差异均无统计学意义(P>0.05,表1)。
表 1 3组患者一般情况及手术时间的比较Tab. 1 Comparison of the basic characteristics and operation time among three groups(n=20,±s)

表 1 3组患者一般情况及手术时间的比较Tab. 1 Comparison of the basic characteristics and operation time among three groups(n=20,±s)
Group D: Dezocine group; Group F: Flurbiprofen group; Group N: 0.9%NaCl group
Item Group D Group F Group N P value Age/year 49±11 50±8 46±10 0.407 Weight m/kg 55±8 56±10 58±9 0.555 Height l/cm 159±6 160±9 157±7 0.508 Operation time t/min 15±4 16±3 15±5 0.837
2.2 3组患者呼吸循环指标比较
3组患者HR、RR、SPO2、MAP在麻醉诱导前差异均无统计学意义(P>0.05)。麻醉诱导完成后3组患者HR、RR、SPO2和MAP均下降,但组间比较差异均无统计学意义(P>0.05)。手术开始时D组和F组HR和MAP下降明显,与N组比较差异有统计学意义(P<0.05),D组和F组之间差异无统计学意义(P>0.05);RR、SPO2无明显变化,组间比较差异无统计学意义(P>0.05)。手术结束后3组患者HR、RR、SPO2、MAP逐渐恢复至术前水平,组间比较差异均无统计学意义(P>0.05,表2)。
2.3 术者对麻醉效果满意度评估
D组和F组等级为优的患者数分别为16例和10例,占各组比例的80%和50%,D组术者满意度明显高于N组和F组(P均<0.05),主要表现为对宫颈松紧满意度更高,F组和N组差异无统计学意义(P>0.05,表3)。D组、F组各有1例发生体动,追加异丙酚30 mg后体动减少,未影响手术。N组有4例发生体动,追加异丙酚30 mg后体动缓解,其中1例发生呼吸抑制,SPO2低至90%时经托下颌辅助通气1 min后缓解,N组患者术中体动发生率高于D组和F组(P均<0.05)。
表 2 3组患者不同时间点呼吸循环指标的比较Tab. 2 Comparison of HR, RR, SPO2 and MAP values at different time among three groups(n=20,±s)
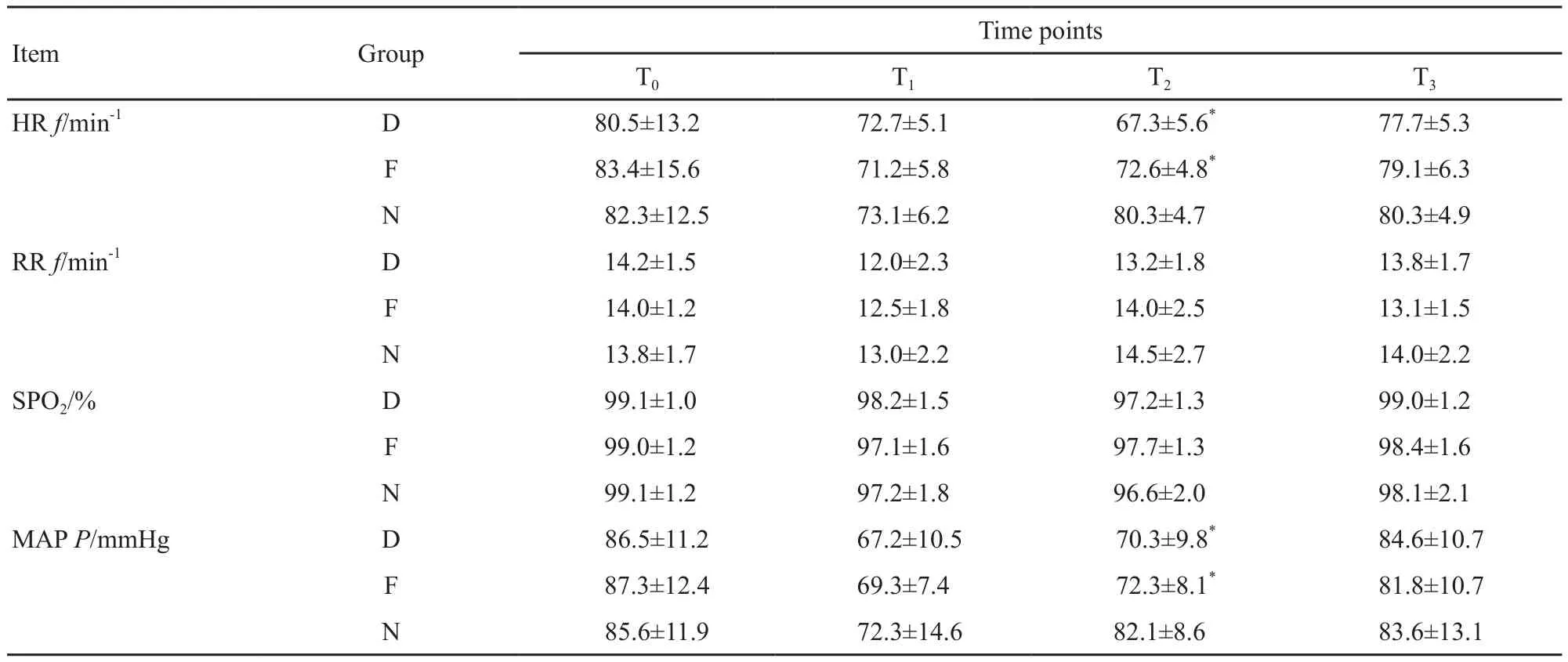
表 2 3组患者不同时间点呼吸循环指标的比较Tab. 2 Comparison of HR, RR, SPO2 and MAP values at different time among three groups(n=20,±s)
T0: Before the anesthesia induction; T1: After the anesthesia induction; T2: At the start of cervical conization; T3: At the end of operation; MAP: Mean arterial blood pressure; *: P<0.05, compared with Group N
Item Group Time points T0 T1 T2 T3 HR f/min-1 D 80.5±13.2 72.7±5.1 67.3±5.6* 77.7±5.3 F 83.4±15.6 71.2±5.8 72.6±4.8* 79.1±6.3 N 82.3±12.5 73.1±6.2 80.3±4.7 80.3±4.9 RR f/min-1 D 14.2±1.5 12.0±2.3 13.2±1.8 13.8±1.7 F 14.0±1.2 12.5±1.8 14.0±2.5 13.1±1.5 N 13.8±1.7 13.0±2.2 14.5±2.7 14.0±2.2 SPO2/% D 99.1±1.0 98.2±1.5 97.2±1.3 99.0±1.2 F 99.0±1.2 97.1±1.6 97.7±1.3 98.4±1.6 N 99.1±1.2 97.2±1.8 96.6±2.0 98.1±2.1 MAP P/mmHg D 86.5±11.2 67.2±10.5 70.3±9.8* 84.6±10.7 F 87.3±12.4 69.3±7.4 72.3±8.1* 81.8±10.7 N 85.6±11.9 72.3±14.6 82.1±8.6 83.6±13.1

表 3 术者对3组患者麻醉效果满意度的比较Tab. 3 Comparison of the satisfaction degree of the surgeons among the 3 groups(n=20)
2.4 苏醒时间及术后不良反应
记录手术结束至完成睁眼、咳嗽、抬高肢体等指令动作时间,D组、F组、N组苏醒时间分别为(2.8±0.9) min、(3.1±1.0) min和(2.5±1.0) min,3组之间比较差异无统计学意义(P>0.05)。离开苏醒室时进一步评估,D组、F组、N组VAS评分分别为1.8±0.8、2.3±0.8和3.5±1.0,D组、F组与N组比较差异均有统计学意义(P均<0.05),3组患者主观上均无明显疼痛感,所有患者在苏醒室观察期间及术后12 h内均未出现恶心、呕吐、呼吸抑制等不良反应。
3 讨 论
宫颈癌的发病率逐年升高,而且日益年轻化,占妇科生殖道恶性肿瘤首位,尽早发现并治疗宫颈癌前病变能够减少宫颈癌的发生。子宫颈锥形切除术是治疗宫颈病变的常用措施之一,手术过程中如果有镇痛不全或患者体动,会影响外科手术进程,易致手术时间延长、病变部位切除不完全、创面增大、术中出血多、术后感染等并发症[3]。因此麻醉过程中不仅需要保证有效的呼吸和循环,而且需要减少手术期间的疼痛刺激和体动。单纯应用异丙酚,因缺少镇痛作用难以控制体动的发生,剂量过大容易引起呼吸、循环抑制。瑞芬太尼通过与μ受体结合,静脉注射1 min即可达到血脑平衡浓度,可以呈剂量依赖性抑制手术刺激引起的疼痛和不适,当血浆浓度未达镇痛强度时容易出现患者体动现象,但随着剂量增加可能抑制患者呼吸和循环[4],因此临床上常采用异丙酚-瑞芬太尼两种药物复合应用达到协同作用目的从而有效地抑制刺激,但静脉麻醉个体差异大,部分患者仍然发生体动、宫颈收紧,导致手术者对手术野满意度降低,患者术后仍然有不适感[5]。
氟比洛芬酯属于非甾体类抗炎药,以脂微球为载体靶向作用于创伤部位,通过抑制前列腺素合成减轻疼痛刺激的传入,降低伤害性刺激,从而发挥镇痛作用,且无呼吸抑制作用[6]。本次研究发现与0.9%的氯化钠溶液对照组比较,氟比洛芬酯可以控制手术伤害性刺激引起的血压、心率改变,并且缓解术后伤口疼痛感,然而对于术中宫颈口松紧状态无明显改善作用。
地佐辛是人工合成的混合型阿片受体激动-拮抗剂、激动K受体产生镇痛作用,对μ受体有部分激动、部分拮抗作用,不产生μ受体依赖,可使胃肠道平滑肌松弛[7-8]。地佐辛静脉注射2~3 min后血浆浓度达到高峰,镇痛作用维持3~6 h呈剂量依赖性,能够减轻麻醉诱导时丙泊酚引起的注射痛,减少不适症状,联合应用时,麻醉和止吐作用更加明显[8-9],有研究表明静脉注射地佐辛在0.1和0.2 mg/kg不同剂量之间存在明显的镇痛作用差异[8],然而0.2 mg/kg地佐辛有类吗啡样呼吸抑制作用[10-11],因此本次研究采用地佐辛0.1 mg/kg联合应用瑞芬太尼避免呼吸抑制作用,同时抑制手术刺激引起的疼痛、宫颈口不松弛及体动等现象。
支配子宫颈的神经主要来自骶前神经丛,在宫颈旁形成骨盆神经丛,骨盆神经丛中包含有副交感神经纤维和感觉纤维。手术过程中产生疼痛的主要原因来自于对宫颈和宫体扩张、牵拉以及切割的影响,造成患者术中发生不自主体动[3]。针对术中宫颈牵拉、切割刺激,文献报道可以术前口服非甾体类抗炎药、宫颈旁注射局部麻醉药、局部麻醉药涂抹伤口以及麻醉中联合应用镇痛药物缓解术后不适感[12-13]。本研究中地佐辛组宫颈口松弛,推测可能与宫颈口交感神经受抑制、副交感神经活性增强和松弛平滑肌相关。
在本研究中,3组患者均在麻醉诱导前静脉给予地佐辛或氟比洛芬酯,以充分发挥镇痛作用。术中BIS监测值低于60,术后随访所有患者均未发生术中知晓,对手术操作无记忆。术中复合应用地佐辛或氟比洛芬酯可以减少异丙酚-瑞芬太尼复合麻醉时体动现象,弥补手术结束后镇痛不足的缺点,也可有效避免静脉麻醉过程中,高剂量瑞芬太尼引起的呼吸抑制。因手术时间短暂,且减少了阿片类止痛药总剂量,所有患者手术结束后回到病房12 h内均未发生恶心、呕吐等不良反应。
综上所述,本研究认为,在子宫颈锥切术麻醉中,与氟比洛芬酯组相比较,地佐辛联合异丙酚-瑞芬太尼靶控输注维持可以有效缓解手术过程中患者的疼痛及体动,减轻呼吸循环抑制的同时,有利于宫颈口松弛,提高术者满意度,安全性高。
[1] KIM M, ISHIOKA S, ENDO T, et al. Obstetrical prognosis of patients with cervical intraepithelial neoplasia (cin) after "coinshaped" conization[J]. Arch Gynecol Obstet, 2016, 293(3):651-657.
[2] NICHOLSON B D. Economic and clinical burden of opioidinduced nausea and vomiting[J]. Postgrad Med, 2017,129(1): 111-117.
[3] KHAN M J, SMITH-MCCUNE K K. Treatment of cervical precancers: Back to basics[J]. Obstet Gynecol, 2014, 123(6):1339-1343.
[4] CHEN K Z, YE M, HU C B, et al. Dexmedetomidine vs remifentanil intravenous anaesthesia and spontaneous ventilation for airway foreign body removal in children[J]. Br J Anaesth, 2014, 112(5): 892-897.
[5] 王尔华, 夏小萍, 周路阳, 等. 不同维持方式的瑞芬太尼复合丙泊酚麻醉在宫颈锥切术中的应用分析[J]. 现代医学,2010, 38(2): 112-115.
[6] 朱亚楼, 彭晓红, 余 海, 等. 地佐辛复合氟比洛芬酯用于骨科手术后静脉镇痛效果观察[J]. 临床麻醉学杂志, 2012,28(6): 583-584.
[7] LIU R, HUANG X P, YELISEEV A, et al. Novel molecular targets of dezocine and their clinical implications[J].Anesthesiology, 2014, 120(3): 714-723.
[8] 范智芳, 王 川. Pph麻醉中应用不同剂量地佐辛复合异丙酚的临床效果观察[J]. 吉林医学, 2015, 36(12): 2596-2596.
[9] 祁义豹, 李查兵. 地佐辛与异丙酚用于无痛人工流产的疗效观察[J]. 中国当代医药, 2011, 18(3): 60-61.
[10] 辜晓岚, 高 蓉, 王丽君,等. 地佐辛复合舒芬太尼用于腹部肿瘤手术后镇痛的效果[J]. 肿瘤基础与临床, 2012, 25(4):328-331.
[11] 蒋大明, 鲁 振, 王丽君. 地佐辛与氟比洛芬酯或曲马多联合用于肺癌胸腔镜手术术后镇痛的临床观察[J]. 肿瘤基础与临床, 2014, 27(6): 509-511.
[12] ZHENG M, GUO Y, SHAN S, et al. Dezocine for anesthesia and stress reduction in induced abortion[J]. Patient Prefer Adherence, 2015, 3(9): 369-372.
[13] ACMAZ G, BAYRAKTAR E, AKSOY H, et al. Effect of paracetamol, dexketoprofen trometamol, lidocaine spray,pethidine and diclofenac sodium application for pain relief during fractional curettage: A randomized controlled trial[J].Indian J Med Res, 2015, 142(4): 399-404.

