血小板减少症患者血小板参数变化特征的研究*
李淑华,彭 萍
(四川大学华西医院/龙泉医院检验科,成都 610100)
《第十七届中国中西南血液病学协作组学术会议》指出,血小板减少症可合并多种疾病,应深化各临床科室对血小板减少症的正确认识,会议还探讨了血小板减少症在肝病、肿瘤、妊娠的发病机制及处理方案[1]。实际工作中血小板减少症可合并更多的疾病,如无足够重视,血小板相关检测结果会受到质疑。为保证检测结果的准确性,仅依靠实验室质量控制结果显得不足。血小板减少症患者应结合临床诊断、治疗,分析其病例构成、年龄特征,以及血小板参数变化特征、血小板减少原因,为临床医学实验室检验人员更加准确地判断、解读临床实验结果,同时也为临床提供更多的辅助诊断资料。
1 资料与方法
1.1一般资料 收集该院2016年9月14日至2017年2月20日所有血小板减少患者。纳入标准:(1)2次及以上血小板计数(PLT)结果小于100×109/L(血液病、肿瘤化疗患者除外)。(2)经过住院治疗原发疾病被治愈或病情得到控制者。记录所有患者的年龄及性别;记录第1次血小板减少时血小板计数结果(PLT1)及平均血小板体积(MPV1),最后1次PLT结果(PLT2)及平均血小板体积(MPV2)。共340例患者,男161例,女179例。另随机收集该院同期健康者50例,作为健康对照组,记录其平均血小板体积(MPV)。
1.2仪器与试剂 所有研究对象全血标本均采用Midray BC5800全血细胞分析仪(均通过每日1次的室内质控和每年1次的原卫生部室间质评)进行检测,使用试剂为Midray公司生产的Midray BC5800全血细胞分析仪配套试剂。
1.3方法 对各患者组血小板减少程度进行分级,参考《美国国立癌症研究所常见毒性分级标准(NCI-CTCAE)(4.0版)》[2]:Ⅰ度(75~100)×109/L,Ⅱ度(50~<75)×109/L,Ⅲ度(25~<50)×109/L,Ⅳ度小于25×109/L。


表1 各类疾病患者的构成比和年龄分布情况
2 结 果
2.1血小板减少程度分级及MPV结果比较 (1)妊娠组为Ⅰ度,升高。(2)肝硬化组Ⅱ度,无变化。(3)胆道梗阻合并急性胆囊炎组Ⅰ度,上升。(4)泌尿系统梗阻合并急性炎性组Ⅰ度,升高。(5)循环系统疾病组Ⅱ度,升高。(6)肛肠疾病Ⅰ度,升高。(7)创伤类疾病Ⅰ度,升高。(8)多器官系统疾病组Ⅰ度,升高。(9)其他疾病组Ⅰ度,升高。各组血小板减少症患者MPV 与健康对照组比较,均明显升高,差异有统计学意义(P<0.05)。见表1、2。
2.2各组患者治疗前后MPV 和PLT结果比较 (1)妊娠组分娩后PLT升高,MPV下降(P<0.05)。(2)肝硬化组治疗后MPV 和PLT未改变(P>0.05)。(3)胆道梗阻合并急性胆囊炎组治疗后PLT未改变(P>0.05),MPV下降(P<0.05)。(4)泌尿系统梗阻合并急性炎性组治疗后PLT未改变(P>0.05),MPV下降(P<0.05)。(5)循环系统疾病组治疗后PLT升高(P<0.05),MPV下降(P<0.05)。(6)肛肠疾病治疗后MPV 和PLT未改变(P>0.05)。(7)创伤类疾病组治疗后PLT升高,MPV下降(P<0.05)。(8)多器官系统疾病组治疗后PLT升高,MPV下降(P<0.05)。(9)其他疾病组治疗后PLT未改变(P>0.05),MPV下降(P<0.05)。见表3。
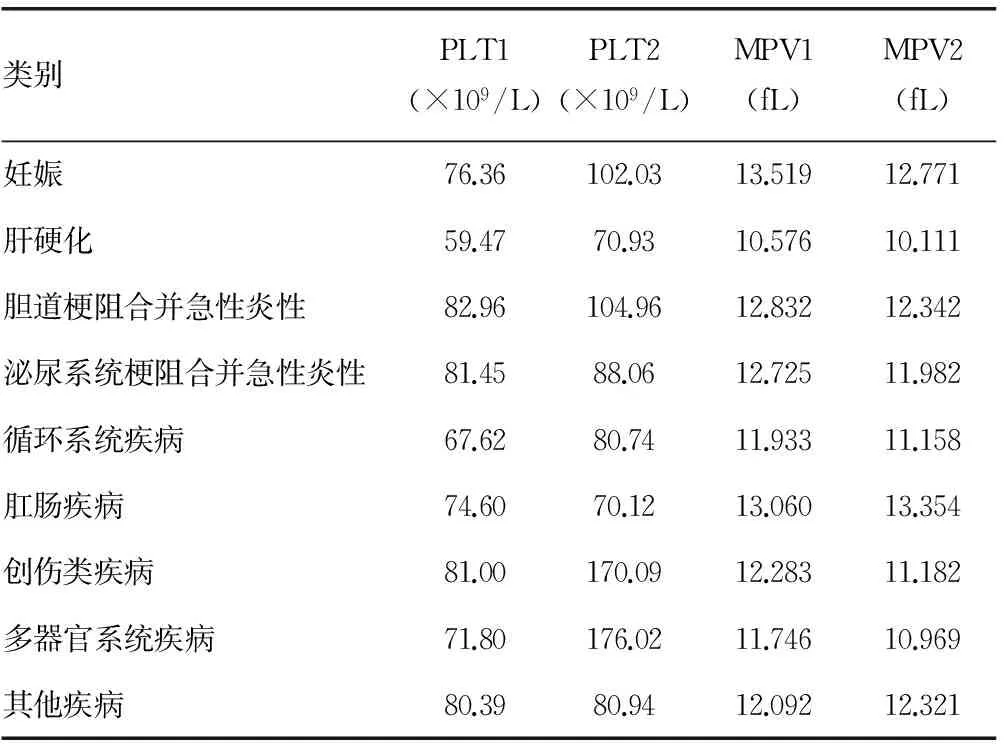
表2 各类疾病患者PLT1/PLT2和MPV1/MPV2结果比较

表3 各类疾病患者血小板减少特征的结果比较
3 讨 论
多器官系统疾病组及其他疾病组比较,前者PLT减少为多疾病的综合结果,缺乏共性,后者包含多种疾病,各病例标本较少。全血细胞分析结果中血小板参数主要有4个:PLT、MPV、血小板分布宽度(PDW)、血小板比容(PCT),前2项参数均由仪器直接检测,后2项参数依据前2项参数的结果而获得,血小板参数的根本变化在前2项参数的变化。因此,本研究对9种病例的PLT和MPV进行分析。
妊娠合并血小板减少的病因分为妊娠特异性、妊娠非特异性减少[2]。本研究结果表明,妊娠合并PLT减少患者减少程度为Ⅰ度,MPV较健康对照组升高,分娩后PLT上升,MPV下降,提示妊娠合并PLT减低的主要病因为妊娠特异性PLT减少,其减少原因分为:妊娠性PLT减少、HELLP综合征、先兆子痫、妊娠期急性脂肪肝等[3]。本研究先兆子痫1例(2.78%),其余35例(97.22%)均无并发症,提示妊娠性PLT减少为血小板减少的主要原因,可能与妊娠期女性生理性血容量增加及妊娠期高凝状态激活消耗相关[4]。
肝硬化患者PLT减少的病理机制为多种因素作用的结果,包括继发性脾脏阻滞、血小板生成素(TPO)生成降低、骨髓抑制等[5]。肝细胞破坏后TPO降低、肝炎病毒科对骨髓抑制结果均会导致PLT生成减少,另外血小板重新分布,阻滞于脾脏之中并大量破坏也是PLT减少的因素之一[6]。本研究结果表明,肝硬化患者PLT减少程度为Ⅱ度,MPV与健康对照组比较,差异无统计学意义(P>0.05),原因可能为血小板生成减少、血小板直接破坏而无激活、释放过程。有研究报道PLT、MPV与肝硬化分级相关[7]。目前对肝硬化无特效治疗方案,主要为早期诊断,针对病因给予相应处理,阻止肝硬化进一步发展,后期对并发症给予对症处理,肝硬化程度并不降低[8]。因此肝硬化患者治疗前后PLT和MPV均无变化。
本研究尿路梗阻、胆道梗阻类疾病,PLT减少程度为Ⅰ度,MPV升高,治疗后PLT无变化,MPV下降,主要原因可能为血小板活化参与炎性反应致使PLT减少,血小板活化为炎性发生及进展的关键环节[9]。胆囊及胆道结石合并急性炎性、泌尿系统梗阻合并急性炎性患者,血小板激活变形进而被消耗清除,造成PLT降低且MPV增大。治疗后炎性得到控制,MPV下降。胆囊及胆道结石合并急性炎性患者,肝细胞正常生理功能可能会受到影响,肝脏为TPO的主要生成器官,TPO生成下降,其结果可直接导致血小板生成减少,PLT下降。结石引起的尿路梗阻、胆道梗阻进行手术治疗或体外冲击波碎石技术治疗时,也可能引起PLT减少[10]。
本研究收集循环系统疾病共96例,其中并发糖尿病33例(34.38%),慢性呼吸系统疾病急发49例(51.04%)。患者治疗前PLT减少程度为Ⅱ度,MPV上升。治疗后PLT上升,MPV下降。有研究报道冠心病的发生、发展与血小板活化密切相关,动脉粥样硬化血管破损直接激活血小板,脑梗死中血小板粘附聚集形成血栓,均会造成PLT减少。有研究认为冠心病及NSTEACS、STEMI患者MPV显著升高,且冠状动脉病变积分与MPV升高密切相关。糖尿病并发周围血管病变,引起血管损伤可成为血小板激活的一个原因,血小板激活消耗致使PLT下降,MPV上升。当病情得到控制时血小板消耗减少,PLT上升,MPV下降。此外,药源性PLT减少也可能为原因之一。本组患者中位年龄为71.53岁,常合并慢性呼吸系统疾病、糖尿病,并多合并严重并发症,病情较重,用药品种多、时间长,随年龄增长对药物的耐受性降低,更易发生PLT减少等不良反应。病情得到控制后,相关药物用量会相应减少或停止,血小板数量和结构均会有所恢复[11]。
创伤类疾病患者PLT减少程度为Ⅰ度,MPV上升,治疗后PLT上升,MPV下降。该类患者在创伤后局部炎性反应阶段立即发生,常可持续3~5 d,此阶段主要有血液凝固、纤维蛋白溶解等过程,血小板激活消耗增加,因此PLT下降,MPV上升。
综上所述,PLT减少可在多种疾病中出现,不同疾病血小板相关参数变化有其相应的特征,这种特征可作为临床诊断的辅助依据;不同疾病在治疗前后血小板参数变化有其相应特征,也可为治疗效果提供检测指标。临床实验室工作必须掌握这种特征,结合临床诊断更好地判断、解读实验室结果;并将相关信息反馈于临床,使血小板相关参数指标更好地运用于疾病诊疗。
[1]胡豫,郭涛,褚章波.第十七届中国中西南血液病学协作组学术会议——多学科共话血小板减少症研讨会纪要[J].临床血液学杂志,2017,21(1):15-16.
[2]杨仁池.妊娠合并血小板减少的有关问题[J].临床血液学杂志,2015,19(1):5-6.
[3]GERNSHEIMER T,JAMES A H,STASI R.How treat thrombocytopenia in pregnancy[J].Blood,2013,121(1):38-47.
[4]MYERS B.Diagnosis and management of maternal thrombocytopenia in pregnancy[J].Br J Haematol,2012,158(1):3-15.
[5]赵西平.慢性肝病患者血小板减少发生机制及治疗[J].临床血液学杂志,2016,20(1):11-15.
[6]李展君.肝硬化患者血小板4项参数的检测及其临床意义[J].广东医学院学报,2006,24(4):384-385.
[7]谢晓民,陈晶.血小板活化与相关疾病的研究进展[J].河北医药,2012,34(3):437-439.
[8]季明德.血小板活化的研究进展[J].国际检验医学杂志,2011,32(2):218-220.
[9]SOEJIMA H,KISHIKAWA H,OGAWA H.Inflammatory biomarker for diagnosis of coronary diseases[J].Nihon Rinsho,2011,69(1):74-78.
[10]许文亮,武越,惠波,等.冠心病患者血小板平均体积的变化及相关因素研究[J].中国循环杂志,2012,27(4):262-265.
[11]都丽萍,梅丹.药源性血小板减少症的发病机制和临床表现及防治[J].药物不良反应杂志,2007,9(6):414-419.

