地塞米松鼓室注射对分泌性中耳炎患者T细胞亚群及听力的影响分析
鞠新翠
分泌性中耳炎是一种非化脓性疾病,近年来,随着人们生活方式和生活习惯的改变,分泌性中耳炎发病率越来越高,分泌性中耳炎患者会存在明显的听力下降以及耳积液疾病。以往针对分泌性中耳炎患者采取药物治疗方式,很难实现对中耳积液的彻底消除,现阶段临床上以鼓室穿刺引流治疗方式为主,能够实现对患者鼓室内积液的有效清除[1]。但采取鼓室穿刺治疗方式很难实现对患者积液的根治性消除,病情易反复,多次穿刺会增大感染风险。激素治疗方式,向鼓室内注射激素,能够实现对鼓室内分泌的有效控制,减轻炎症风险[2]。本文选择2016年7月—2017年7月本院收治的分泌性中耳炎患者60例展开研究,分析地塞米松鼓室注射对分泌性中耳炎患者T细胞亚群、听力的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2016年7月—2017年7月本院收治的分泌性中耳炎患者60例,所有患者均符合《实用耳鼻咽喉科学》中分泌性中耳炎诊断标准,患者存在有不同程度听力下降,部分患者可见明显积液,其中男性患者与女性患者分别34例、26例,最小年龄23岁,最大年龄65岁,平均年龄(42.8±4.2)岁,排除中耳占位性病变等因素干扰,与患者签订知情同意书,将患者随机分为两组,对照组与观察组患者分别30例,各组男性患者17例、女性患者13例,两组患者在年龄、性别等一般资料对比,差异无统计学意义,P>0.05,有可比性。
1.2 方法
所有患者均行故事穿刺抽液引流术,吸净积液。患者治疗期间口服阿莫西林,采取咽鼓管吹张治疗等,持续治疗1个月。
对照组患者不注射激素治疗。观察组患者鼓室内注射激素治疗,选择地塞米松(国药准字:H34023615,生产单位:蚌埠丰原涂山制药有限公司)5 mg注入鼓室,患者头部对侧倾斜45°,维持30 min,2次/周。
1.3 观察指标
对比两组患者治疗效果,显效:患者临床症状消失,纯音听阀恢复不超过25分贝;有效:患者临床症状消失[3],听力提高在10~15分贝;无效:患者临床症状未明显改善。治疗前后取5 ml患者空腹静脉血,测定T细胞亚群水平。选择纯音测听仪测定患者中耳共振频率及听阀。
1.4 统计学方法
本次研究中所有试验数据均运用SPSS 20.0数据统计软件进行处理,计量资料用(均数±标准差)表示,采用t检验,计数资料采用χ2检验,P<0.05,差异有统计学意义。
2 结果
2.1 两组患者治疗效果
对照组与观察组患者治疗有效数分别为24例、28例,有效率分别为80.0%、93.3%,观察组患者治疗效果更好(χ2=12.834,P=0.000),见表1。
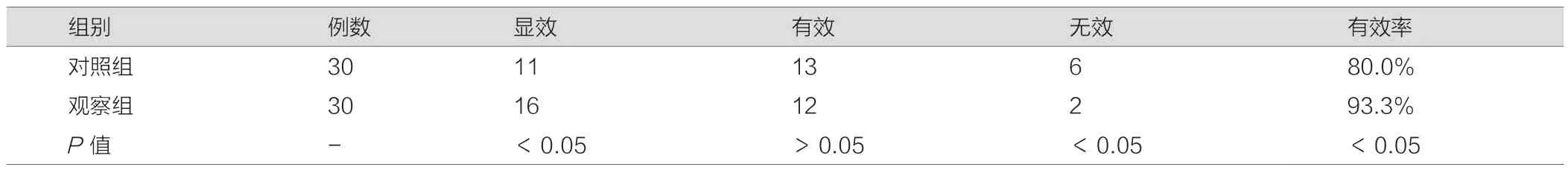
表1 两组患者治疗效果对比
2.2 两组患者T细胞亚群水平
治疗前,两组患者T细胞亚群水平对比,差异无统计学意义(P>0.05),治疗后,两组患者T细胞亚群水平上升,其中观察组四项指标(CD3+、CD4+、CD8+、CD4+、CD8+)数值分别为:(56.4±3.2)%、(41.8±2.6)%、(25.7±2.3)%、(1.7±0.5)%;对照组为:(52.7±3.4)%、(39.1±2.7)%、(28.9±2.0)%、(1.4±0.1)%。CD8+指标显示为下降,其余三项指标均为增长,观察组指标改善幅度明显更大(P<0.05)。
2.3 两组患者中耳共振频率及听阀
治疗前,两组患者中耳共振频率及听阀对比,差异无统计学意义(P>0.05),治疗后,对照组与观察组患者中耳共振频率明显上升,分别为分别为(629.7±63.4)Hz、(801.5±82.8)Hz,阀值明显降低,分别为(10.3±1.2)dB、(5.8±0.7)dB,观察组患者各项指标改善幅度更为明显(P<0.05)。
3 讨论
分泌性中耳炎在临床上较为常见,其发病机制复杂,与患者局部感染、免疫功能下降等都存在一定的联系。研究表明,咽鼓管功能障碍会产生中耳鼓室积液、中耳负压,患者听力严重下降。另外,机体处于感染状态下,鼓室浆液黏度增大,咽鼓管黏膜纤毛传输功能受到影响,增大纤毛功能损伤,加重患者病情[4]。
针对分泌性中耳炎患者,临床上在治疗时以鼓室内分泌物引流方式为主,恢复纤毛运动功能。鼓室穿刺引流术在临床上较为常用,抽吸鼓室内积液,使患者听力得到短暂性恢复[5]。但研究表明,鼓室穿刺术很难实现对患者鼓室渗出液黏稠、纤毛运动障碍等情况的改善,患者反复穿刺感染率增大[6]。因此,单纯性鼓室穿刺治疗方式在实际治疗过程中有较大局限性。当前糖皮质激素在分泌性中耳炎患者的治疗中应用越来越频繁,地塞米松是较为常见的糖皮质激素,能够实现对患者水肿、血管渗出等情况的有效改善,实现对肉芽组织形成的有效抑制,抗炎效果显著,是患者恢复的关键。中耳共振频率已经逐渐成为临床上检测患者中耳功能的常规指标[7],耳内存在积液时,中耳共振频率逐渐降低。分泌性中耳炎患者一项主要免疫系统为细胞免疫,患者局部受到病原体刺激后,淋巴组织增生,进而抑制B淋巴细胞等,通过这些治疗,能够实现对患者治疗效果的有效评价[8]。本次研究表明,在治疗效果方面,观察组患者治疗效果更好(P<0.05);在T细胞亚群水平方面,两组患者T细胞亚群水平上升,观察组指标改善幅度更大(P<0.05);在中耳共振频率及听阀方面,两组患者中耳共振频率上升,阀值降低,观察组患者各项指标改善幅度更为明显(P<0.05)。
综上所述,针对分泌性中耳炎患者,鼓室内注射激素治疗方法能够显著改善患者细胞免疫功能,提高患者听力水平。
[1] 朱珠,郑国玺,李琦,等. 鼓膜置管或鼓膜穿刺对腺样体切除治疗儿童分泌性中耳炎的影响[J]. 重庆医学,2017,46(15):2041-2044.
[2] 裴秋萍,李声岳,张燕平. 鼻内镜下咽鼓管球囊扩张术治疗老年慢性分泌性中耳炎患者的疗效[J]. 中国老年学杂志,2017,37(17): 4364-4365.
[3] 李大鹏,黄辉,何苗,等. 分泌性中耳炎的临床诊治进展[J].中华耳科学杂志,2017,15(1): 105-109.
[4] 杨琛,尹中普. 地塞米松不同给药方式治疗慢性分泌性中耳炎的疗效和安全性比较[J]. 中国药房,2017,28(21): 2919-2922.
[5] 李妮,李国义. 氨溴索鼓室内注射对中耳炎患者免疫功能及听力的影响 [J]. 西南国防医药,2015,9(6): 602-605.
[6] 游绍雄,何婧,卢荣明. 鼓膜穿刺加地塞米松冲洗治疗分泌性中耳炎的疗效分析[J]. 贵阳中医学院学报,2015,37(3):55-57.
[7] 胡文良,孙学威,李玲香. 腺样体切除联合鼓膜穿刺术治疗儿童分泌性中耳炎[J]. 中国耳鼻咽喉头颈外科,2015,22(3):147-148.
[8] 刘莉,李晖.鼓膜穿刺联合声频共振治疗分泌性中耳炎62例疗效观察[J].临床医药实践,2014,23(1):19-21.

