他汀类药物对社区获得性肺炎治疗作用及患病风险的Meta分析
汪劭婷,孙雪峰
中国医学科学院 北京协和医学院 北京协和医院呼吸内科,北京 100730
社区获得性肺炎(community-acquired pneumonia,CAP)是呼吸系统常见的感染性疾病。尽管伴随广谱抗生素的使用及机械通气技术的发展,CAP的预后已经较前有了明显的改善,但我国肺炎死亡率平均仍高达17.46/10万人口[1]。由于CAP常发,且随着经济发展和人口老龄化,在CAP上的医疗费用也逐渐增加,因此CAP已经成为一个亟待解决的重要问题。除了抗感染治疗,其他治疗措施也被尝试用以改善预后。在感染早期,侵袭微生物引起的炎症因子的大量释放可加重急性肺损伤、血管损害和凝血异常,这些因素均与CAP的不良预后相关。研究表明,过度的炎症反应与升高的炎性细胞因子水平预示着继发于脓毒血症、肺损伤或急性呼吸窘迫综合征的肺炎预后不佳[2]。不仅如此,由于炎性细胞因子水平增加,肺炎患者心血管事件也较正常人群增加。而他汀类药物有助于降低此类患者的心血管事件,且该效应并不依赖于他汀类药物的降脂作用,而是源于其抗炎作用。他汀类降脂药物是3- 羟基- 3-甲基-戊二酸单酰辅酶A(3-hydroxy- 3-methylglutaryl-coenzyme A,HMG-CoA)还原酶抑制剂,可减少G 蛋白活化,抑制蛋白激酶和核转录因子kappa B(nuclear factor kappa-light-chain-enhancer of activated B cells,NF-κB)激活,进而减轻氧化应激损伤及机体炎症反应。目前已有多项研究评估了他汀类药物在治疗和预防CAP方面的作用,但结果不一致。即使是之前发表的数个Meta分析,所得结论也不一致。近年来又有新的相关研究发表,本研究纳入了这些新发表的数据,系统评价了他汀类药物对CAP预后及患病风险的影响,以期为今后的临床应用提供参考。
资料和方法
检索策略计算机检索PubMed、EMbase、中国知网(包含期刊全文数据库、中国博士学位论文全文数据库、中国优秀硕士学位论文全文数据库、国内外重要会议论文全文数据库)和万方医学网,检索时间限定为自建库至2016年10月。中文检索式为:(他汀OR 3-羟基- 3-甲基戊二酸单酰辅酶A还原酶抑制剂OR羟甲基戊二酰辅酶A还原酶抑制剂)AND(肺炎OR肺部感染)。英文检索式为((statins)OR(hydroxyl methylglutaryl coenzyme-A reductase inhibitor)OR (simvastatin) OR(lovastatin) OR (pravastatin) OR (fluvastatin) OR (atorvastatin) OR (cerivastatin) OR (rosuvastatin) OR (pitavastatin))AND ((pulmonary infection)OR(pneumonia)OR(lung inflammation))。
纳入与排除标准
纳入标准:(1)研究设计为随机对照研究(randomized controlled trial,RCT)、队列研究或病例对照研究;(2)研究对象符合CAP诊断标准;(3)研究限于应用他汀类药物治疗组和未应用他汀类药物治疗组;(4)研究的观察指标为肺炎的发生风险或患病后死亡率。
排除标准:(1)数据不完整,无法利用的文献;(2)重复发表的文献,如有对同一人群或亚群进行的多次研究则选择质量较高的最近发表的文献;(3)动物实验;(4)个案报告、综述、会议等未涉及随机分组,缺乏对照组的文献;(5)医院获得性肺炎、呼吸机相关性肺炎。
干预措施:试验组为他汀类药物使用组,对照组为无他汀类药物使用组。
结局测量指标:肺炎病死率、入住ICU比例、机械通气率、肺炎发病率。
质量评价及提取资料RCT参照Cochrane系统评价手册5.0的质量评价标准评价纳入研究的质量,评价内容包括随机分配方法、分配方案隐藏、盲法及是否存在缺失数据所致偏倚、选择性报道所致偏倚及其他类型的偏倚。队列或病例对照研究参照NOS文献质量评价量表的质量评价标准评价纳入研究的质量,评价内容包括选择、可比性、暴露或结局。由两位研究者根据质量标准对于纳入研究文献独立评估,如意见不一致,讨论解决。提取资料信息包括作者姓名、发表日期、文献设计类型、平均年龄、样本量、干预措施、观察指标。
统计学处理纳入资料具有足够的相似性时,采用RevMan5.3软件(Nordic Cochrane Center,Copenhagen,Denmark)对数据进行Meta统计分析,否则采用描述性分析。计数资料采用OR和95%CI,计量资料采用加权均数差(weighted recall difference,WMD)及95%CI。对于各纳入研究的异质性进行检验,当研究间无统计学异质性(P>0.1,I2<50%),采用固定效应模型进行合并分析;若存在异质性(P<0.1,I2>50%),则应考察异质性来源,若仍存在,采用随机效应模型进行分析。通过逐一去除纳入研究的任一篇研究,评价Meta分析结果的稳定性。通过漏斗图评价纳入研究有无明显发表性偏倚,并使用Stata/SE 13.0软件(StataCorp,College Station,Tex)进行Egger及Begg检验。
结 果
文献检索结果初次检索相关文献共710篇,阅读文章题目及摘要排除665篇文献,共收集文献45篇,最后通读全文进行进一步筛选,共纳入文献21篇 (图1)。

CAP:社区获得性肺炎
CAP:community acquired pneumonia
图1纳入研究文献的筛选流程图
Fig1Flowchart of search selection
纳入文献的质量评价及基本信息共纳入21篇文献,包含1篇RCT研究,7篇病例对照研究,14篇队列研究,其中队列或病例对照研究的NOS评分在5~9分间,RCT评分为4分(表1)。

表 1 文献的基本信息及质量评价Table 1 General characteristics and quality of included studies

续表1
CC:病例对照;PC:前瞻性队列研究;RC:回顾性队列研究;RCT:随机对照研究;DM:糖尿病;N/A:未提供;*:RCT研究参照Cochrane系统评价手册标准评价研究质量
CC:case control;PC:prospective cohort;RC:retrospective cohort;RCT:random control study;DM:diabetes mellitus;N/A:not available;*: the quality of RCT study was assessed according to the recommendations of the Cochrane Statistical Methods Group
发病前后使用他汀类药物对CAP病死率的影响共有12篇文献对比了CAP发病前后使用他汀类药物与发病前后均未使用他汀类药物的肺炎病死率,文献间异质性较大,采用随机效应模型分析结果显示,他汀类药物的使用能显著降低CAP患者的病死率(OR=0.70,95%CI:0.60~0.81)(图2)。而漏斗图则提示所纳入的文献样本量较大,精度高,分布基本对称,无明显发表性偏倚(图3)。行Egger检验示P=0.502,而Begg检验中Pr>|z|指标为0.020,因纳入研究数目较少,Egger检验敏感性更好,故Egger较Begg检验更有意义。
12篇中有11篇为队列研究,考虑到队列研究与病例对照研究的证据级别不同,将该11篇的数据采用随机效应模型分析,结果仍显示他汀类药物的使用能显著降低CAP患者的病死率(OR=0.67,95%CI:0.57~0.79)(图4)。行Egger检验P=0.481,而Begg检验中Pr>|z|指标为0.049,提示若统一研究类型进行分析,可一定程度上减低其发表偏倚。
将文献按患者人群分为美洲和欧洲进行亚组分析,其中来源于美洲的文献共6篇,文献间异质性较小,采用固定效应模型分析(P=0.63,I2=0%);来源于欧洲的文献共6篇,文献间异质性较大,采用随机效应模型分析(P<0.00001,I2=85%);两个亚组分析结果均显示使用他汀类药物能显著降低CAP患者的病死率(OR=0.66,95%CI:0.62~0.67;OR=0.71,95%CI:0.55~0.92)。若逐一去除12篇中的任一篇研究,结果亦不受此影响,表明该结果较稳定。
另有2篇文献对比了CAP发病前均未使用他汀类药物,而发病后使用他汀类药物或不使用他汀类药物的CAP病死率,其中Chung等[24]研究表明患CAP后开始使用他汀类药物能降低住院死亡率及减少急性呼吸衰竭的发生,而Viasus等[25]的RCT研究则显示患CAP后开始使用他汀类药物并不能改变疾病稳定时间、氧合指数及炎症指标,故该结论是否成立仍需进一步研究确定。由于涉及文献篇数少,未行Meta分析。

图2发病前后使用他汀类药物对CAP病死率影响的Meta分析森林图
Fig2Forest plot for the effect of statin use on CAP mortality
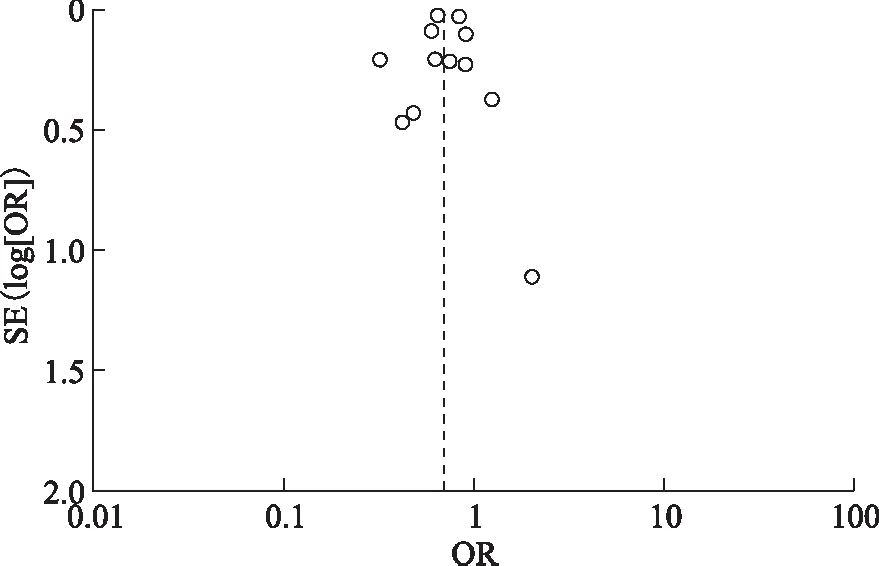
图3发病前后使用他汀类药物对CAP病死率影响的Meta分析漏斗图
Fig3Funnel plot for the effect of statin use on CAP mortality
发病前后使用他汀类药物对CAP机械通气率的影响共纳入3篇文献,对比发病前后使用与不使用他汀类药物的病死率,文献间异质性较小,采用固定效应模型分析结果显示,发病前后使用他汀类药物能显著降低CAP患者的机械通气率(OR=0.74,95%CI:0.70~0.78)(图5)。
发病前后使用他汀类药物对CAP的ICU入住率影响共纳入4篇文献,对比发病前后使用与不使用他汀类药物的病死率,文献间异质性较小,采用固定效应模型分析结果显示,发病前使用他汀类药物能显著降低CAP患者的ICU入住率(OR=0.85,95%CI:0.82~0.88)(图6)。

图4发病前后使用他汀类药物对CAP病死率影响的Meta分析森林图(仅纳入队列研究)
Fig4Forest plot for the effect of statin use on CAP mortality (cohort studies only)

图5发病前后使用他汀类药物对CAP机械通气率影响的Meta分析森林图
Fig5Forest plot for the effect of statin use on requirement for mechanical ventilation among CAP patients

图6发病前后使用他汀类药物对CAP的ICU入住率影响的Meta分析森林图
Fig6Forest plot for the effect of statin use on requirement for ICU admission among CAP patients
使用他汀类药物对CAP患病风险的影响共纳入11篇文献,对比了长期使用他汀类药物与不使用他汀类药物人群患CAP的风险,文献间异质性较大,采用随机效应模型分析结果显示,使用他汀类药物可降低CAP的患病风险,但差异无统计学意义(OR=0.85,95%CI:0.68~1.07)(图7)。漏斗图直观显示无明显发表性偏倚(图8)。行Egger检验P=0.435,Begg检验中Pr>|z|指标为0.276,两者均提示无明显发表性偏倚。
11篇中有7篇为病例对照研究,3篇为队列研究,考虑到两者的证据级别不同,分别将上述研究进行亚组分析,均采用随机效应模型分析。病例对照研究结果显示,使用他汀类药物可显著增加CAP的患病风险(OR=1.12,95%CI:1.03~1.21)(图9);行Egger检验P=0.506,Begg检验中Pr>|z|指标为0.548,两者均提示无明显发表性偏倚。队列研究结果显示,使用他汀类药物可显著降低CAP的患病风险(OR=0.46,95%CI:0.44~0.49)(图10);行Egger检验P=0.936,Begg检验中Pr>|z|指标为1.000,两者均提示无明显发表性偏倚。

图7使用他汀类药物对CAP患病风险影响的Meta分析森林图
Fig7Forest plot for the effect of statin use on the risk of CAP

图8使用他汀类药物对CAP患病风险影响的Meta分析漏斗图
Fig8Funnel plot for the effect of statin use on the risk of CAP

图9使用他汀类药物对CAP患病风险影响的Meta分析森林图(仅纳入病例对照研究)
Fig9Forest plot for the effect of statin use on the risk of CAP (case-control studies only)

图10使用他汀类药物对CAP患病风险影响Meta分析森林图(仅纳入队列研究)
Fig10Forest plot for the effect of statin use on the risk of CAP (cohort studies only)
讨 论
CAP患者常存在一定程度的炎症反应,而过度的炎症反应被认为可引发急性呼吸窘迫综合征等CAP严重并发症,甚至导致死亡。他汀类药物则被越来越多的证据证实其独立于降脂作用外,还存在抗炎、抗氧化、免疫调节、改善血管内皮功能及抗微生物作用等。他汀类药物改善肺炎预后的机制包括他汀类药物的抗炎和抗氧化作用、免疫调节作用、对内皮功能的影响及抗微生物作用等。研究发现,在对脂多糖诱导的败血症小鼠模型的研究中,西立伐他汀可减少肿瘤坏死因子和白细胞介素(interleukin,IL)- 1β的水平[26],Novack等[27]研究则显示辛伐他汀可显著降低细菌感染患者体内肿瘤坏死因子(tumor necrosis factor,TNF)-α及IL- 6的水平,瑞舒伐他汀可通过诱导血红素氧化酶的表达而发挥抗炎作用[28],而使用辛伐他汀14 d后CRP水平有明显降低[29]。
本研究结果显示,CAP发病前后使用他汀类药物可显著降低患者病死率(OR=0.70,95%CI0.60~0.81),但纳入的文献异质性较大,若仅将来源于美洲的文献共6篇进行亚组分析,则异质性明显降低,提示人种或地域差异可能引入一定的临床异质性。Viasus等[18]研究得出的校正OR值偏离其他文献,考虑该纳入的是H1N1病毒感染伴发肺炎的患者,由于病毒可抑制单核巨噬细胞的趋化作用和杀伤功能,并抑制中性粒细胞迁移、吞噬及杀菌功能,和细菌感染相比,其自然杀伤细胞数目可较低,IL- 6水平较高,而TNF-α上升不明显[30],故考虑其体内的炎症状态与常见细菌等所致CAP并不相同,纳入该文献可能引入分析时的偏倚。同时,Meta分析纳入的12篇文献中仅有7篇提供了30 d病死率的结局指标,其余则提供了住院病死率、90 d病死率等结局指标,考虑到不同观察时间的病死率不尽相同,故可能引入分析时的偏倚。但Thomsen等[17]研究显示,其30 d和90 d的校正死亡率比值仅从0.69升至0.75,故采用不同的随访时间对结论的影响相对不大。Majumdar等[15]在研究中发现他汀组较对照组更年轻、健康状况更好、教育程度更高且社会福利更好,故其肺炎严重程度更轻,而Thomsen等[17]的研究则排除了社会经济因素,并对伴随疾病、肺炎严重程度等进行了校正,仍得到了发病前后使用他汀类药物可降低CAP病死率的结论。故我们认为,发病前后他汀类药物的使用可有效改善CAP患者的预后,若CAP患者在发病前使用他汀类药物,建议仍继续使用而非停用。
本研究发现,发病前后使用他汀类药物可显著降低CAP患者的机械通气率及ICU入住率。但值得一提的是,临床中是否使用机械通气除受患者病情决定外,一定程度上还受到医生对于病情的认识及患者家属的治疗需求等影响,故上述情况可能在分析中掺入混杂因素。
此外,本研究结果还显示,使用他汀类药物虽在一定程度上降低了之后患CAP的风险,但差异并未达到统计学意义。同时发现,纳入文献异质性较大,若将纳入的文献按病例对照研究及队列研究进行亚组分析,则病例对照研究的结果显示使用他汀类药物可显著增加CAP的患病风险,而队列研究的结果则显示使用他汀类药物可显著降低CAP的患病风险,提示不同研究的设计方法会对结果带来偏倚,由于涉及他汀类药物与肺炎的研究多为队列研究或病例对照研究,缺少如RCT等高质量的研究,故基于现有研究的Meta分析,掺入的选择偏倚和混杂偏倚不容忽略,临床上仍需要更多的高质量研究做出更客观的评价。
总之,尽管长期使用他汀类药物可一定程度上改善CAP的预后,但在临床中使用他汀类药物,尤其是对于老年人使用较大剂量他汀类药物仍存在肝脏损害及肌酶异常等风险,结合卫生经济学的考虑,对于我国易患CAP的人群是否推荐使用他汀类药物,仍需要进一步探讨。
[1] 国家卫生和计划生育委员会统计信息中心.中国卫生和计划生育年鉴[EB/OL].(2014- 04- 26)[2015- 11- 6].http://www.nhfpc.gov.cn/htmlfiles/zwgkzt/ptjnj/year2013/index2013.html.
[2] Kellum JA,Kong L,Fink MP,et al. Understanding the inflammatory cytokine response in pneumonia and sepsis:results of the Genetic and Inflammatory Markers of Sepsis (GenIMS) study[J].Arch Intern Med,2007,167(15):1655- 1663. DOI:10. 1016/j.jemermed.2007.10.008.
[3] van de Garde EM,Hak E,Souverein PC,et al. Statin treatment and reduced risk of pneumonia in patients with diabetes[J]. Thorax,2006,61(11):957- 961. DOI:10.1136/thx.2006.062885.
[4] Schlienger RG,Fedson DS,Jick SS,et al. Statins and the risk of pneumonia:a population-based,nested case-control study[J]. Pharmacotherapy,2007,27(3):325- 332. DOI:10.1592/phco.27.3.325.
[5] Smeeth L,Douglas I,Hall AJ,et al. Effect of statins on a wide range of health outcomes:a cohort study validated by comparison with randomized trials[J]. Br J Clin Pharmacol,2009,67(1):99- 109. DOI:10.1111/j.1365- 2125.2008.03308.x.
[6] Dublin S,Jackson ML,Nelson JC,et al. Statin use and risk of community acquired pneumonia in older people:population based case-control study[J]. BMJ,2009,338(7709):1486. DOI:10.1136/bmj.b2137.
[7] Fleming DM,Verlander NQ,Elliot AJ,et al. An assessment of the effect of statin use on the incidence of acute respiratory infections in England during winters 1998- 1999 to 2005- 2006[J]. Epidemiol Infect,2010,138(9):1281- 1288. DOI:10.1017/S0950268810000105.
[8] Vinogradova Y,Coupland C,Hippisley-Cox J. Risk of pneumonia in patients taking statins:population-based nested case-control study[J]. Br J Gen Pract,2011,61(592):e742- e748. DOI:10.3399/bjgp11X606654.
[9] Scheitz JF,Endres M,Heuschmann PU,et al. Reduced risk of poststroke pneumonia in thrombolyzed stroke patients with continued statin treatment[J]. Int J Stroke,2015,10(1):61- 66. DOI:10.1111/j.1747- 4949.2012.00864.x.
[10] Nielsen AG,Nielsen RB,Riis AH,et al. The impact of statin use on pneumonia risk and outcome:a combined population-based case-control and cohort study[J]. Crit Care,2012,16(4):R122. DOI:10.1186/cc11418.
[11] Novack V,MacFadyen J,Malhotra A,et al. The effect of rosuvastatin on incident pneumonia:results from the JUPITER trial[J]. CMAJ,2012,184(7):E367-E372. DOI:10.1503/cmaj.111017.
[12] Hamilton EJ,Martin N,Makepeace A,et al. Incidence and predictors of hospitalization for bacterial infection in community-based patients with type 2 diabetes:the fremantle diabetes study[J]. PLoS One,2013,8(3):e60502. DOI:10.1371/journal.pone.0060502.
[13] de Groot MC,Klungel OH,Leufkens HG,et al. Sources of heterogeneity in case-control studies on associations between statins,ACE-inhibitors,and proton pump inhibitors and risk of pneumonia[J]. Eur J Epidemiol,2014,29(10):767- 775. DOI:10.1007/s10654- 014- 9941- 0.
[14] Mortensen EM,Restrepo MI,Anzueto A,et al. The effect of prior statin use on 30-day mortality for patients hospitalized with community-acquired pneumonia[J]. Respir Res,2005,6:82. DOI:10.1186/1465- 9921- 6- 82.
[15] Majumdar SR,McAlister FA,Eurich DT,et al. Statins and outcomes in patients admitted to hospital with community acquired pneumonia:population based prospective cohort study[J]. BMJ,2006,333(7576):999- 1001. DOI:10.1136/bmj.38992.565972.7C.
[16] Frost FJ,Petersen H,Tollestrup K,et al. Influenza and COPD mortality protection as pleiotropic,dose-dependent effects of statins[J]. Chest,2007,131(4):1006- 1012. DOI:10.1378/chest.06- 1997.
[17] Thomsen RW,Riis A,Kornum JB,et al. Preadmission use of statins and outcomes after hospitalization with pneumonia:population-based cohort study of 29,900 patients[J]. Arch Intern Med,2008,168(19):2081- 2087. DOI:10.1001/archinte. 168.19.2081.
[18] Viasus D,Pano-Pardo JR,Cordero E,et al. Effect of immunomodulatory therapies in patients with pandemic influenza A (H1N1) 2009 complicated by pneumonia[J]. J Infect,2011,62(3):193- 199. DOI:10.1016/j.jinf.2011.01.014.
[19] Douglas I,Evans S,Smeeth L. Effect of statin treatment on short term mortality after pneumonia episode:cohort study[J]. BMJ,2011,342(7801):810.DOI:10.1136/bmj.d1642.
[20] Yende S,Milbrandt EB,Kellum JA,et al. Understanding the potential role of statins in pneumonia and sepsis[J]. Crit Care Med,2011,39(8):1871- 1878. DOI:10.1097/CCM.0b013e31821b8290.
[21] Rothberg MB,Bigelow C,Pekow PS,et al. Association between statins given in hospital and mortality in pneumonia patients[J]. J Gen Intern Med,2012,27(3):280- 286. DOI:10.1007/s11606- 011- 1826- 2.
[22] Di Yacovo S,Garcia-Vidal C,Viasus D,et al. Clinical features,etiology,and outcomes of community-acquired pneumonia in patients with diabetes mellitus[J]. Medicine (Baltimore),2013,92(1):42- 50. DOI:10.1097/MD. 0b013e31827f602a.
[23] Doshi SM,Kulkarni PA,Liao JM,et al. The impact of statin and macrolide use on early survival in patients with pneumococcal pneumonia[J]. Am J Med Sci,2013,345(3):173- 177. DOI:10.1097/MAJ.0b013e3182639c26.
[24] Chung SD,Tsai MC,Lin HC,et al. Statin use and clinical outcomes among pneumonia patients[J]. Clin Microbiol Infect,2014,20(9):879- 885. DOI:10.1111/1469- 0691. 12544.
[25] Viasus D,Garcia-Vidal C,Simonetti AF,et al. The effect of simvastatin on inflammatory cytokines in community-acquired pneumonia:a randomised,double-blind,placebo-controlled trial[J]. BMJ Open,2015,5(1):e006251. DOI:10.1136/bmjopen- 2014- 006251.
[26] Ando H,Takamura T,Ota T,et al. Cerivastatin improves survival of mice with lipopolysaccharide-induced sepsis[J]. J Pharmacol Exp Ther,2000,294(3):1043- 1046.
[27] Novack V,Eisinger M,Frenkel A,et al. The effects of statin therapy on inflammatory cytokines in patients with bacterial infections:a randomized double-blind placebo controlled clinical trial[J]. Intensive Care Med,2009,35(7):1255- 1260. DOI:10.1007/s00134- 009- 1429- 0.
[28] Grosser N,Erdmann K,Hemmerle A,et al. Rosuvastatin upregulates the antioxidant defense protein heme oxygenase-1[J]. Biochem Biophys Res Commun,2004,325(3):871-876. DOI:10.1016/j.bbrc.2004.10.123.
[29] Plenge JK,Hernandez TL,Weil KM,et al. Simvastatin lowers C-reactive protein within 14 days:an effect independent of low-density lipoprotein cholesterol reduction[J]. Circulation,2002,106(12):1447- 1452. DOI:10.1161/1. IR.0000029743. 68247.31.
[30] Raza MW,Blackwell CC,Elton RA,et al. Bactericidal activity of a monocytic cell line (THP- 1) against common respiratory tract bacterial pathogens is depressed after infection with respiratory syncytial virus[J]. J Med Microbiol,2000,49(3):227- 233. DOI:10.1099/0022- 1317- 49- 3- 227.

