中性粒细胞明胶酶相关脂质运载蛋白对脓毒症合并急性肾损伤患者连续性肾脏替代治疗的预测价值
张莉芬 奚希相 顼志兵 张丽葳

[摘要] 目的 探讨中性粒细胞明胶酶相关脂质运载蛋白(NGAL)对脓毒症合并急性肾损伤(AKI)患者选择连续性肾脏替代治疗(CRRT)的临床预测价值。 方法 选择 2014年1月~2017年12月上海中医药大学附属第七人民医院急诊重症监护室收治的68例脓毒症且并发AKI的患者。确诊后24 h内收集患者血清NGAL(sNGAL)、尿NGAL(uNGAL)标本,采用酶联免疫吸附测定(ELISA)法进行检测;同时检测血清肌酐(Scr)水平,并进行急性生理与慢性健康评价(APACHEⅡ)评分。根据患者是否需CRRT治疗,分为脓毒症CRRT组(32例)及脓毒症非CRRT组(36例),比较两组sNGAL、uNGAL、Scr水平及APACHEⅡ评分。通过绘制ROC曲线,分别评价sNGAL、uNGAL及两者联合在脓毒症合并AKI早期患者进行CRRT治疗的预测价值。 结果 两组年龄、性别、发病原因及诊断脓毒症合并AKI当天的Scr水平差异均无统计学意义(P > 0.05)。但脓毒症CRRT组的sNGAL、uNGAL 以及APACHEⅡ评分高于脓毒症非CRRT组(P < 0.05)。ROC曲线分析显示,sNGAL、uNGAL 以及APACHEⅡ评分在预测脓毒症合并AKI患者需CRRT治疗的95%可信区间(95%CI)曲线下面积(AUC)分别为0.863、0.899及0.679。sNGAL联合uNGAL预测价值最高,AUC为0.932。 结论 在脓毒症合并AKI早期,sNGAL及uNGAL均可作为患者是否需要开展CRRT治疗的预测指标,两者联合的预测价值更高。
[关键词] 中性粒细胞明胶酶相关脂质运载蛋白;脓毒症;急性肾损伤;连续性肾脏替代治疗
[中图分类号] R631 [文献标识码] A [文章编号] 1673-7210(2018)12(a)-0085-04
脓毒症合并急性肾损伤(acute kidney injury ,AKI)因其高死亡率近年来已逐渐受到越来越多的研究和关注,脓毒症患者一旦并发AKI,其病死率较脓毒症非AKI患者明显升高[1-3]。传统的肾功能监测指标,如血肌酐(Scr)及尿量,往往因其滞后性而不能敏感的对脓毒症合并AKI患者进行早期诊断和及时治疗[4]。中性粒细胞明胶酶相关脂质运载蛋白(neutrophil gelatinase-associated lipocalin ,NGAL)是近年发现的较为理想的AKI生物标志物,病理早期即可由肾脏大量表达,并被释放到血(sNGAL)和尿液(uNGAL)中,具有早期、快速同时敏感性、特异性更高等优点[5-6]。有研究表明,NGAL不仅可较Scr提前24~48 h诊断AKI,还可早期预测AKI患者病情的严重程度和预后情况[7]。由于脓毒症患者体内大量释放的细胞因子和炎症介质可导致机体脏器功能紊乱、失衡[8-9],连续性肾脏替代治疗(CRRT)不仅可以清除炎症介质和代谢废物,而且对脓毒症合并AKI患者血液动力学影响小,可较为显著地改善预后及降低病死率[10-11];但是CRRT治疗往往因开展时机、开展条件等因素限制其使用效果。本研究通过检测脓毒症合并AKI早期血清及尿中的NGAL水平,探讨NGAL水平在此类患者早期是否需要进行 CRRT 治疗的预测及评估价值。
1 资料与方法
1.1一般资料
选择2014年1月~2017年12月上海中医药大学附属第七人民医院(以下简称“我院”)急诊重症监护室(EICU)收治的脓毒症合并AKI患者共68例,其中男37例,女31例;年龄24~85岁,平均(61.6±15.5)岁;肺部感染35例,腹腔感染18例,尿路感染8例,其他7例。根据患者在住院期间是否需要接受CRRT治疗,分为脓毒症CRRT组(32例)和脓毒症非CRRT组(36例)。纳入标准:①所有患者均符合2012年国际脓毒症及脓毒症休克诊疗标准[12];②根据2012年KDIGO AKI诊断标准[13],符合以下任何一项者即诊断为AKI:48 h内Scr升高≥26.5 moL/L,或Scr升高超过基础值的1.5倍,或尿量减少< 0.5 mL/(kg·h)同时持续时间>6 h。③CRRT适应证:血钾≥6.5 mmol/L;急性肺水肿;Scr≥442 mol/L或Scr每日升高≥176.8 mol/L;严重代谢性酸中毒,pH<7.20或二氧化碳结合力 <12 mmoL/L。排除标准:无尿患者;入院前已出现AKI患者;造影剂等因素致肾损伤患者;泌尿道梗阻性肾病患者;入院24 h内死亡患者。本研究经医院伦理委员会批准并符合医学伦理学标准。
1.2 sNGAL、uNGAL检测
通过对入院的脓毒症患者密切监测Scr及尿量,来确定合并AKI诊断。于诊断脓毒症合并AKI当天(24 h内)采集患者血液及尿液标本;收集方法:静脉血5 mL,乙二胺四乙酸二钠抗凝2 h,4℃,1000 r/min(r = 7 cm)離心10 min,取上清液再次4℃,1800 r/min(r = 7 cm)离心10 min,去除血小板,取上清液存于 -80℃冰箱保存;清洁中段尿5 mL,4000 r/min(r = 7 cm)离心5 min,取上清液置于-20℃冰箱中保存。采用美国R&D;公司的人NGAL ELISA试剂盒,分别检测sNGAL及uNGAL水平,试剂盒由我院中心实验室提供。
1.3 SCr检测及APACHEⅡ评分
收集入选患者的年龄、性别、症状、体征等一般资料及相关辅助检查结果,采集诊断脓毒症合并AKI当天(24 h内)的Scr水平同时对患者进行APACHEⅡ评分。
1.4 统计学方法
实验数据采用 SPSS 19.0统计分析软件处理。计数资料采用χ2检验,计量资料以均数±标准差(x±s)表示,组间比较采用t检验,绘制ROC曲线,曲线下面积(AUC)越大,预测价值越高。以P < 0.05为差异有统计学意义。
2 结果
2.1 两组患者一般情况及检测评估结果比较
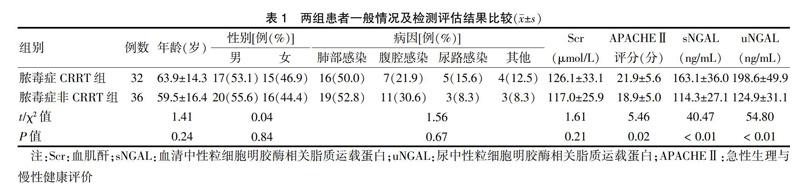
两组年龄、性别、发病原因及脓毒症诊断合并AKI当天的Scr水平比较差异均无统计学意义(P > 0.05)。两组sNGAL、uNGAL以及APACHEⅡ评分比较差异有统计学意义(P < 0.05)。见表1。
2.2 NGAL及APACHEⅡ评分对脓毒症合并AKI患者CRRT治疗的预测价值
根据受试者工作特征曲线(ROC曲线),分别评估sNGAL、uNGAL及APACHEII评分在脓毒症合并AKI患者进行CRRT治疗中的预测价值。图1结果显示,sNGAL、uNGAL曲线下面积(AUC)分别为0.863和0.899,明显高于APACHEⅡ评分的0.679。sNGAL联合uNGAL的预测价值最高,其AUC达到0.932。
3 讨论
NGAL常用于AKI的早期诊断。近年来发现NGAL较Scr的优势不仅仅在于早期诊断,而且可对患者的预后进行评价。Koyner等[14]研究中发现,在患者AKI早期,Scr值尚处于正常范围时,NGAL值显著升高者较NGAL轻度升高者预后更差。Hur等[15]在340例脓毒症合并AKI患者的研究中发现,NGAL水平与脓毒症患者肾损伤的严重程度呈正相关,同时可预测此类患者的住院死亡率,研究认为Scr仅在患者发生脓毒性休克时才会有临床指导意义。本研究中两组间的uNGAL与sNGAL有明显差异(P < 0.01),而同时检测的Scr水平却无统计学意义(P = 0.21),显示NGAL对脓毒症合并AKI早期对病情的判断较Scr更敏感。
NGAL可在肾脏损伤3 h后分泌入尿液及血液。一些相关的研究对uNGAL与sNGAL进行了比较。国外一项大样本队列研究发现,在AKI诊断、评估方面,uNGAL表现更优于sNGAL,在预测危重症患者AKI发生的所有指标中uNGAL最为灵敏[16]。通过建立AKI动物模型,Lee等[17]发现,在AKI诊断的特异度和敏感度方面,uNGAL均高于sNGAL。还有研究发现uNGAL与其他AKI标志物比较也存在优势,如在一项针对急诊出现肾损害患者相关尿液标本检测的多中心前瞻性队列研究中发现,各种尿液生物标志物中,uNGAL是最有用的生物标志物[18]。在针对AKI患者28 d病死率的研究中,Nisula等[19]认为uNGAL水平可作为独立的预测因子。国内学者徐建国等[20]在对脓毒症合并AKI患者的研究中发现,在预测CRRT治疗方面uNGAL优于尿KIM-1(ROC曲线AUC分别为0.819、0.783)。胡明磊等[21]在类似的研究中同样发现,血清Cys C、uNGAL及IL-18三种AKI标志物中,uNGAL具有最高的预测价值。本研究通过绘制ROC曲线发现,uNGAL在对脓毒症合并AKI患者CRRT治疗的预测价值方面略优于sNGAL(AUC分别为0.899、0.863)。
虽然很多研究表明uNGAL较sNGAL的评估预测价值更优,但对于肾功能严重损坏的无尿患者则无法检测uNGAL,而且sNGAL还具有不易被血液净化治疗技术所清除的特点。有研究发现,CRRT过程中的sNGAL的血浆清除率非常低,仅5 mL/min[22]。另有一项研究显示,通过绘制预测AKI发生的ROC曲线,入院时sNGAL水平与血液透析后的曲线下面积分别为0.80和0.78,并无明显变化[23]。因此sNGAL这种不受血液净化治疗技术影响的特点,可以更直观地反映肾脏损伤程度。本研究结合了sNGAL和uNGAL两指标的优点与经典的危重病APACHEⅡ评分系统,在脓毒症合并AKI早期的患者,通过绘制ROC曲线比较发现,sNGAL、uNGAL的AUC明显大于APACHEⅡ评分,sNGAL、uNGAL两者联合预测的AUC最大(0.932),显示NGAL对此类患者是否需要早期开展CRRT治疗具有良好的预测价值。
综上所述,作为新型的AKI的诊断标志物,在脓毒症合并AKI早期,NGAL可以比Scr更早出现变化,sNGAL及uNGAL均可作为患者是否需要开展CRRT治疗的预测指标。两者联合的预测和评估价值更高。由于样本量有限,后续仍需进一步的大样本多中心研究证实。
[参考文献]
[1] Parmar A,Langenberg C,Wan L,et al. Epidemiology of septic acute kidney injury [J]. Curr Drug Targets,2009,10(12):1169-1178.
[2] M?覽rtensson J,Bellomo R. Sepsis-Induced Acute Kidney Injury [J]. Crit Care Clin,2015,31(4):649-660.
[3] Ishag S,Thakar CV. Stratification and Risk Reduction of Perioperative Acute Kidney Injury [J]. Anesthesiol Clin,2016,34(1):89-99.
[4] 梅長林,刘森炎.急性肾损伤诊治进展[J].解放军医学杂志,2013,38(5):342-346.
[5] Krawczeski CD,Goldstein SL,Woo JG,et al. Temporal relationship and predictive value of urinary acute kidney injury biomarkers after pediatric cardiopulmonary bypass [J]. J Am Coll Cardiol,2011,58(22):2301-2309.
[6] Vanmassenhove J,Glorieux G,Lameire N,et al. Influence of severity of illness on neutrophil gelatinase-associated lipocalin performance as a marker of acute kidney injury:a prospective cohort study of patients with sepsis [J]. BMC Nephrol,2015,16(1):1-10.
[7] Cruz DN,Bagshaw SM,Maisel A,et al. Use of biomarkers to assess prognosis and guide management of patients with acute kidney injury [J]. Contrib Nephrol,2013,182:45-64.
[8] 马帅,丁峰.连续性肾脏替代治疗的过去、现在与未来[J].上海医药,2018,39(9):3-11.
[9] 黄健平.连续性肾替代治疗在脓毒症相关性急性肾损伤中的应用[J].中国当代医药,2016,23(1):74-76.
[10] Namas RA,Namas R,Lagoa C,et al. Hemoadsorption reprograms inflammation in experimental gram-negative septic peritonitis:insights from in vivo and in silico studies [J]. Mol Med,2012,18(1):1366.
[11] 李敏雄,黃永鹏,叶燕红,等.连续性肾脏替代治疗重症感染引起急性肾损伤患者的临床效果[J].中国医药导报,2016,13(34):81-84.
[12] Green JP,Adams J,Panacek EA,et al. The 2012 Surviving Sepsis Campaign:Management of Severe Sepsis and Septic Shock—An Update on the Guidelines for Initial Therapy [J]. Current Emergency & Hospital Medicine Reports,2013,1(3):154-171.
[13] Khwaja A. KDIGO Clinical Practice Guidelines for Acute Kidney Injury [J]. Nephron Clin Pract,2012,120(4):179-184.
[14] Koyner JL,Bennett MR,Worcester EM,et al. Urinary cystatin C as an early biomarker of acute kidney injury following adult cardiothoracic surgery [J]. Kidney Int,2008, 74(8):1059-1069.
[15] Hur M,Kim H,Lee S,et al. Diagnostic and prognostic utilities of multimarkers approach using procalcitonin,B-type natriuretic peptide,and neutrophil gelatinase-associated lipocalin in critically ill patients with suspected sepsis [J]. BMC Infect Dis,2014,14(1):1-8.
[16] de Geus HR,Woo JG,Wang Y,et al. Urinary Neutrophil Gelatinase-Associated Lipocalin Measured on Admission to the Intensive Care Unit Accurately Discriminates between Sustained and Transient Acute Kidney Injury in Adult Critically Ill Patients [J]. Nephron Extra,2011,1(1):9-23.
[17] Lee YJ,Hu YY,Lin YS,et al. Urine neutrophil gelatinase-associated lipocalin(NGAL)as a biomarker for acute canine kidney injury [J]. BMC Vet Res,2012,8(1):236-248.
[18] Nickolas TL,Kai SO,Canetta P,et al. Diagnostic and Prognostic Stratification in the Emergency Department Using Urinary Biomarkers of Nephron Damage:A Multicenter Prospective Cohort Study [J]. J Am Coll Cardiol,2012,59(3):246-255.
[19] Nisula S,Yang R,Kaukonen KM,et al. The urine protein NGAL predicts renal replacement therapy,but not acute kidney injury or 90-day mortality in critically ill adult patients [J]. Anesth Analg,2014,119(1):95-102.
[20] 徐建国,金献冠,李钰.尿肾损伤分子1和中性粒细胞明胶酶相关脂质运载蛋白对脓毒症合并急性肾损伤患者早期连续性肾脏替代治疗的预测价值[J].中华危重症医学杂志:电子版,2016,9(4):250-255.
[21] 胡明磊,金献冠,李钰,等.脓毒症AKI生物学标志物在CRRT中的临床价值[J].医学研究杂志,2017(9):100-103.
[22] de Geus HR,Betjes MG,Bakker J. Neutrophil gelatinase-associated lipocalin clearance during veno-venous continuous renal replacement therapy in critically ill patients [J]. Intensive Care Med,2010,36(12):2156-2157.
[23] Haase M,Bellomo R,Devarajan P,et al. Accuracy of Neutrophil Gelatinase-Associated Lipocalin(NGAL)in Diagnosis and Prognosis in Acute Kidney Injury:A Systematic Review and Meta-analysis [J]. Am J Kidney Dis,2009, 54(6):1012-1024.
(收稿日期:2018-06-06 本文编辑:封 华)

