盆腔结核致原发性闭经超声表现一例
张琴 周一敏⋆
作者单位:310000 浙江大学医学院附属妇产科医院
1 临床资料
患者,女,18岁,有性生活史,月经未来潮。以原发性闭经,周期性腹痛4年就诊。4年前无明显诱因周期性下腹痛,周期为1个月左右,盆腔影像学检查未发现明显异常。查体:第二性征发育,外阴、宫颈发育可,子宫后位,略小。实验室检查性激素水平正常。
超声检查:子宫大小3.5cm×3.4cm×3.3cm,内膜厚约0.26cm(双层),近内口处宫腔与宫颈管连续性似中断;宫壁近宫腔处见多枚针尖样强光斑(见图1),右后壁及右侧壁肌层内各见一不整形暗区,液稠,其周边均见多枚散在强光斑,右后壁处暗区似与宫腔相通(见图2、3);双卵巢回声无殊;紧贴左卵巢旁及一囊性回声,壁厚,内液稠,囊内见强回声,囊壁及强回声未见明显血流(见图4);右卵巢旁及一囊性回声,壁薄,内液清亮(见图5);盆腔见大量游离液体,较深处3.7cm。超声提示:内膜菲薄伴宫壁内暗区(宫腔形态异常);双卵巢旁包块;盆腔积液;盆腔结核考虑。
盆腔MRI增强检查:宫颈管自外口向上约3.5cm处呈盲端改变,约内口处,宫腔显示左右各一,大小分别约1.8cm(右)、1.0cm(左),提示子宫畸形考虑(见图6);右侧宫腔内积血;双侧卵巢及输卵管积血考虑。临床进一步检查:结核菌素实验(PPD)呈阳性,血结核抗体呈阴性,结核杆菌斑点实验(TSPOT)呈阳性。
临床考虑盆腔结核,遂行宫腹腔镜手术,术后临床诊断:子宫内膜结核,双输卵管结核,左输卵管积水,宫腔粘连,宫颈内口闭锁,宫壁干酪样坏死病灶。
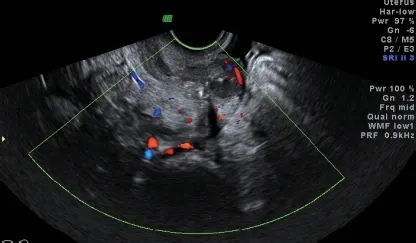
图1 阴道超声示宫壁近宫腔处多个针尖样强光斑(箭头示)
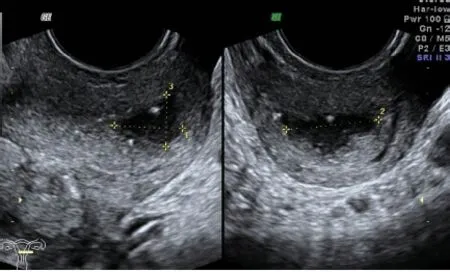
图2 右后壁肌层内一不整形暗区,内液稠,其周边见多枚散在强光斑,似与宫腔相通
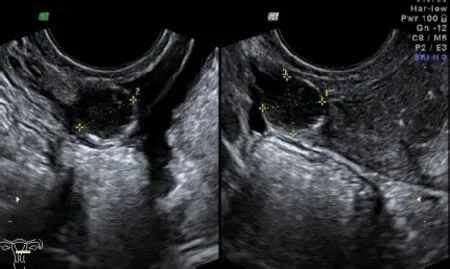
图3 右侧壁肌层内一不整形暗区,内液稠,其周边均见多枚散在强光斑
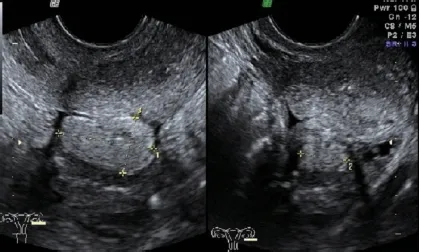
图4 紧贴左卵巢旁囊性回声,壁厚,内液稠,囊内见强回声,囊壁及强回声未见明显血流
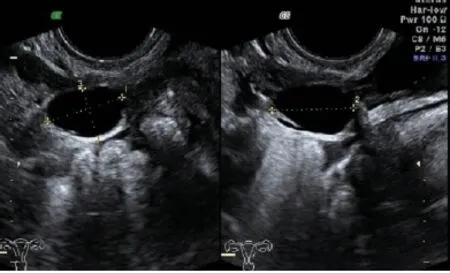
图5 右卵巢旁囊性回声,内液清亮
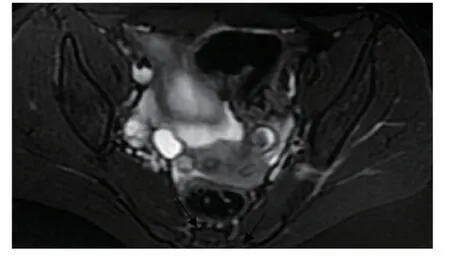
图6 盆腔MRI增强宫腔显示左右各一(箭头示)
2 讨论
原发性闭经的病因根据病变部位,可以分为下丘脑性、垂体性、卵巢性、子宫性以及下生殖道性闭经[1-2]。本病例患者第二性征发育、外阴及宫颈无殊,可排除下丘脑性、垂体性、下生殖道性闭经;双卵巢未见异常、性激素正常可排除卵巢性闭经;而子宫宫腔异常及双卵巢旁包块提示为子宫性闭经。
子宫性原发性闭经主要原因有苗勒管发育不全综合征(MRKH)和雄激素不敏感综合征,而田秦杰等[2]在原发性闭经专题讨论中提到,如在初潮前患子宫内膜结核可发生原发性闭经。但是国内文献罕见报道主诉有原发闭经。盆腔结核是指由结核分支杆菌引起的女性生殖器炎症。以输卵管结核最为常见,其次为子宫内膜结核。临床症状主要有不孕、月经失调、下腹坠痛、全身症状等。本病例患者全身症状不明显,以原发性闭经及周期性腹痛为主要症状,故早期检查未考虑结核。
结核病理改变主要有渗出、增殖粘连、干酪样坏死,病理演变过程复杂多样,导致盆腔结核二维超声图像表现的不典型性及多样性变化。内膜病变早期子宫内膜充血,超声表现为不规则增厚,伴回声增强不均;晚期内膜破坏严重,疤痕形成,表现为内膜菲薄,宫腔形态改变;常伴有多发钙化[3-4]。宫壁病变依据病理类型不同回声表现多样性,可实性、囊性、混合性,同时伴发多枚或片状强回声[5]。输卵管病变表现为输卵管回声增粗、形态不规则、管壁增厚、毛糙、内部回声异常[4]。
本例患者原发性闭经及周期性腹痛病史4年,但4年前影像学检查无明显阳性发现,分析与子宫内膜破坏不明显有关。此次入院MRI仅考虑子宫畸形,分析MRI显现对于宫腔及宫壁钙化的敏感性较低,故诊断未考虑结核。而超声检查除显示内膜非薄,宫壁及附件区囊性回声包块外,在多处病灶内均可见考虑为钙化的强回声光斑,结合患者主诉、体征,超声初步诊断为盆腔结核。
青春期妇女结核发病率相对较低,临床表现缺乏特异性,但病变破坏子宫内膜,可导致原发闭经及不孕等,影响患者身心健康。对于原发闭经同时超声检查内膜回声有改变的患者,需考虑结核诊断,以减少误诊,及早治疗。

