糖尿病前期及糖尿病与特发性肺纤维化患者肺功能的关系研究
赵莹,李英姿,丁惠卿,吕克,张贺,孔悦
特发性肺纤维化(idiopathic pulmonary fibrosis,IPF)是一种慢性进展性间质性肺疾病,目前其病因及发病机制尚未完全明确。研究表明,初次诊断为IPF患者中位生存期为3~5年,而呼吸衰竭是其最常见的死亡原因[1]。目前,IPF的主要治疗方法包括肺康复、氧疗、肺移植等,有效治疗药物较少,而研究IPF的发病原因对寻找有效治疗药物至关重要。既往研究表明,吸入颗粒、胃食管反流、吸烟、遗传易感性等均可能导致IPF发生[2]。近年来有研究发现,高血糖可能通过介导炎性递质释放及微血管内皮损伤而参与IPF的发病过程[3]。本研究旨在探讨糖尿病前期及糖尿病与IPF患者肺功能的关系,现报道如下。
1 资料与方法
1.1 一般资料 查阅徐州市中医院2016年1月—2018年7月住院病历资料并选取70例IPF患者作为IPF组,均符合2015年美国胸科学会、欧洲呼吸学会、日本呼吸学会及拉丁美洲胸科协会联合发布的《特发性肺纤维化的治疗指南》[4]中IPF的诊断标准,并经病史、实验室检查、肺功能测试(PFT)及高分辨率计算机断层扫描技术(HRCT)确诊。所有患者中无糖尿病43例,糖尿病前期7例,糖尿病20例。按照年龄、性别1:1匹配原则选取2018年4—7月徐州市中医院体检中心健康体检者70例作为对照组。两组受试者中男性例数均为39例、女性均为31例,平均年龄均为(72.0±9.1)岁。本研究经徐州市中医院医学伦理委员会审核批准,对照组受试者均签署知情同意书。
1.2 排除标准 IPF组排除标准:(1)合并慢性阻塞性肺疾病、支气管哮喘等其他类型肺部疾病者;(2)结缔组织疾病、抗中性粒细胞胞浆抗体(ANCA)相关性血管炎导致的间质性肺疾病者;(3)药物或医源性治疗引起的IPF者;(4)有职业环境接触史者。对照组排除标准:(1)合并IPF、慢性阻塞性肺疾病、支气管哮喘等肺部疾病者;(2)合并结缔组织疾病者。
1.3 糖尿病前期及糖尿病诊断标准 参照《中国2型糖尿病防治指南(2017年版)》[5]中糖尿病前期及糖尿病的诊断标准:(1)糖尿病前期包括空腹血糖受损(6.1 mmol/L≤空腹血糖<7.0 mmol/L,糖负荷后2 h血糖<7.8 mmol/L)、糖耐量异常(空腹血糖<7.0 mmol/L,7.8 mmol/L≤糖负荷后2 h血糖<11.1 mmol/L)。(2)糖尿病诊断标准:既往明确糖尿病诊断正在降糖治疗者,或空腹血糖≥7.0 mmol/L和/或糖负荷后2 h血糖≥11.1 mmol/L或糖化血红蛋白>6.3%。
1.4 观察指标 收集两组受试者肺通气功能指标〔包括第1秒用力呼气容积占预计值百分比(FEV1%pred)、用力肺活量占预计值百分比(FVC%pred)〕、肺弥散功能指标〔包括一氧化碳弥散量占预计值百分比(DLCO%pred)、脉搏氧饱和度(SpO2)〕、糖尿病前期或糖尿病者所占比例,并比较有无糖尿病的IPF患者肺通气功能指标、肺弥散功能指标及糖皮质激素使用率。采用CHESTAC-33(8800)型专业肺功能仪(日本CHEST公司生产)检测FEV1%pred、FVC%pred、DLCO%pred;采用GE-OHMEDA Tuffsat指脉氧监测仪(芬兰General Electric公司生产)检测SpO2。
1.5 统计学方法 应用SPSS 22.0统计学软件进行数据处理,计量资料以(x± s)表示,多组间比较采用单因素方差分析,组间两两比较采用q检验,两组间比较采用两独立样本t检验;计数资料分析采用χ2检验;血糖与IPF患者DLCO%pred、SpO2的相关性分析采用Spearman秩相关分析。以P<0.05为差异有统计学意义。
2 结果
2.1 两组受试者肺通气功能指标、肺弥散功能指标及糖尿病前期或糖尿病者所占比例比较 IPF组患者FEV1%pred、FVC%pred、DLCO%pred及SpO2低于对照组,糖尿病前期或糖尿病者所占比例高于对照组,差异有统计学意义(P<0.05,见表1)。

表1 两组受试者肺通气功能指标、肺弥散功能指标及糖尿病前期或糖尿病者所占比例比较Table 1 Comparison of index of pulmonary ventilation function and pulmonary diffusion function,proportion of patients with pre-diabetes or diabetes between the two groups
2.2 有无糖尿病IPF患者肺通气功能指标、肺弥散功能指标及糖皮质激素使用率比较 无糖尿病、糖尿病前期及糖尿病者FEV1%pred、FVC%pred及糖皮质激素使用率比较,差异无统计学意义(P>0.05);无糖尿病、糖尿病前期及糖尿病者DLCO%pred及SpO2比较,差异有统计学意义(P<0.05);糖尿病前期、糖尿病者DLCO%pred及SpO2低于无糖尿病者,差异有统计学意义(P<0.05);糖尿病前期与糖尿病者DLCO%pred及SpO2比较,差异无统计学意义(P>0.05,见表2)。
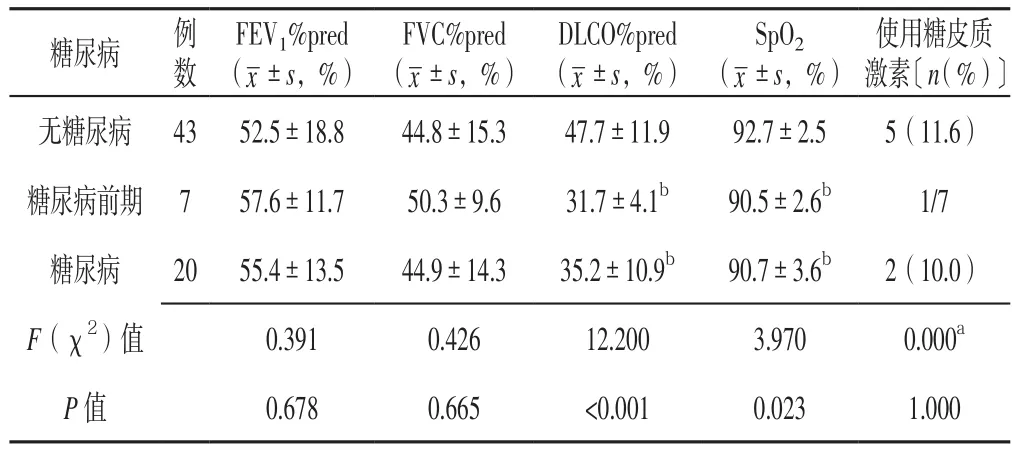
表2 有无糖尿病IPF患者肺通气功能指标、肺弥散功能指标及糖皮质激素使用率比较Table 2 Comparison of index of pulmonary ventilation function and pulmonary diffusion function,and utilization rate of glucocorticoids in IPF patients without diabetes,with pre-diabetes or diabetes
2.3 相关性分析 Spearman秩相关分析结果显示,血糖 与 IPF患 者 DLCO%pred(rs=-0.509,P<0.001)、SpO2(rs=-0.287,P=0.016)呈负相关(见图1)。
3 讨论
IPF是呼吸系统疑难疾病,被称为“慢性肺癌”[5]。美国2006年流行病学调查资料显示,>75岁人群IPF发病率约为227.2/10万[1],我国尚无IPF的流行病学调查资料。IPF好发于老年人,主要临床表现为进行性加重的呼吸功能衰竭及持续进展的低氧血症,发病原因不明,治疗效果不佳,80%患者于发病后3~5年死于呼吸衰竭[1]。
糖尿病是临床常见的老年疾病,随着我国老龄化和城镇化速度加快,其发病率逐年升高[6]。2013年流行病学调查数据显示,我国>60岁老年人糖尿病发病率超过20%[7]。GRIBBIN等[8]通过分析英国健康改善网络(THIN)初级保健数据库的就医信息发现,IPF患者胰岛素使用率较高,排除使用泼尼松者后仍支持上述结论,提示IPF与糖尿病有关,与患者是否应用糖皮质激素无关。HU等[9]研究表明,1型糖尿病可能是IPF的独立危险因素。KLEIN等[10]通过分析303例2型糖尿病患者肺功能发现,2型糖尿病患者肺弥散功能较差。KOPF等[11]研究指出,糖尿病前期及糖尿病患者中间质性肺疾病、限制性通气功能障碍者所占比例较高,提示糖尿病与间质性肺疾病有关。目前国内有关糖尿病与IPF关系的研究报道较少。本研究结果显示,IPF组患者 FEV1%pred、FVC%pred、DLCO%pred及 SpO2低 于对照组,糖尿病前期或糖尿病者所占比例高于对照组,提示IPF患者糖尿病前期或糖尿病者所占比例较高。
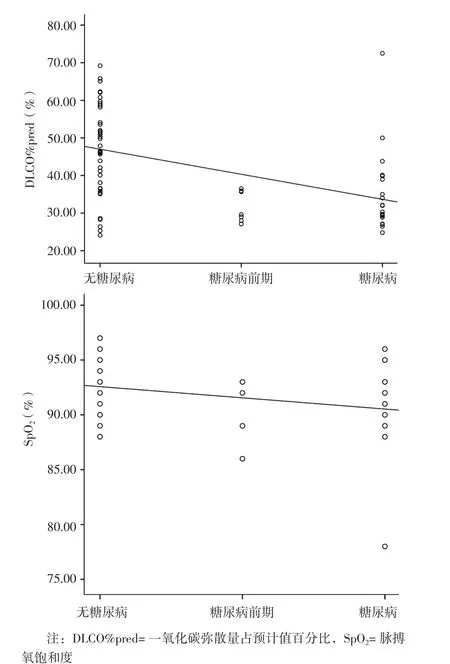
图1 血糖与IPF患者DLCO%pred、SpO2相关性的散点图Figure 1 Scatter plots for correlations of blood glucose with DLCO%pred and SpO2 in patients with IPF
甄月巧等[12]比较了糖尿病患者与健康对照者肺功能及微血管发现,糖尿病患者肺通气功能和换气功能均存在损伤,推测可能与糖尿病患者微血管病变严重程度有关。JAGADAPILLAI等[13]通过分析糖尿病患者和糖尿病动物模型微血管病变发现,高血糖诱导血小板-内皮相互作用,导致血小板活化及内皮损伤,进而发生微血管炎症和氧化损伤,这可能是IPF的潜在发病原因之一。此外,Janus激酶/信号转导和转录激活因子(JAK/STAT)途径介导胰岛损伤[14],而JAK/STAT途径对糖尿病大鼠肺纤维化过程具有调节作用[15],推测JAK/STAT信号转导途径失衡可能是发生IPF和糖尿病的共同原因。本研究结果显示,糖尿病前期及糖尿病者DLCO%pred及SpO2低于无糖尿病者,糖尿病前期与糖尿病者DLCO%pred及SpO2间无差异;进一步行Spearman秩相关分析结果显示,血糖与IPF患者DLCO%pred、SpO2呈负相关,提示IPF并糖尿病前期或糖尿病患者肺弥散功能下降,而血糖与肺弥散功能有关,分析其原因可能与高血糖介导的一系列肺微血管病变有关。既往研究表明,糖皮质激素可能对血糖产生影响[16]。本研究结果显示,无糖尿病、糖尿病前期及糖尿病者糖皮质激素使用率间无差异,因此可排除糖皮质激素对本研究中血糖的影响。
综上所述,IPF并糖尿病前期或糖尿病患者肺弥散功能下降,且血糖与IPF患者肺弥散功能有关;但本研究为回顾性研究,存在一定选择偏倚及混杂偏倚,糖尿病前期及糖尿病对IPF患者肺功能的具体影响及相关机制等仍需大样本量、前瞻性研究进一行证实。
作者贡献:赵莹进行文章的构思与设计,结果分析与解释,负责撰写论文;赵莹、李英姿进行研究的实施与可行性分析,负责文章的质量控制及审校,对文章整体负责,监督管理;赵莹、丁惠卿、吕克、张贺、孔悦进行数据收集、整理、分析。
本文无利益冲突

