早期肠内营养与肠外营养对高血压脑出血患者影响的对比研究
朱晓艳,李加龙,周曙俊
高血压脑出血是临床上常见的严重疾病,致残率、致死率均较高[1]。高血压脑出血患者普遍处于高代谢的应激状态,尤其是出血量较大者,因其伴有意识障碍、营养不良及吞咽困难等表现,易出现代谢紊乱,导致免疫功能低下,从而阻碍脑部和机体功能的恢复[2]。有研究指出,继发性脑损伤是导致高血压脑出血患者病情加重的原因之一,而患者机体炎性反应程度在继发性脑损伤的发生发展中起关键性作用[3]。早期肠内营养具有增强患者胃肠道蠕动、促进肠黏膜修复、改善肠道吸收和减少感染发生等优点[4-5]。本研究旨在比较早期肠内营养与肠外营养对高血压脑出血患者的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2015—2017年安徽中医药大学附属滁州中西医结合医院收治的高血压脑出血患者122例,均符合《中国脑出血诊治指南(2014)》[6]中高血压脑出血的诊断标准,并经颅脑CT检查确诊。纳入标准:(1)首次发病;(2)发病至入院时间≤6 h,临床资料完整;(3)年龄18~80岁;(4)格拉斯哥昏迷量表(GCS)评分<12分;(5)伴有昏迷或意识障碍,不能从消化道正常进食或进食困难及失去咀嚼能力需行营养支持者,其中肠内营养适应证为胃肠道功能正常,肠外营养适应证为胃肠道功能异常或不能耐受肠内营养。排除标准:(1)合并其他组织器官感染者;(2)合并脑血管畸形者;(3)有脑创伤、脑梗死病史者;(4)合并肝、肾功能障碍者;(5)合并肿瘤者;(6)住院时间<24 h者。根据不同营养方法将所有患者分为对照组64例和观察组58例。两组患者性别、年龄、高血压病程、出血部位、出血量、GCS评分比较,差异无统计学意义(P>0.05,见表1),具有可比性。本研究经安徽中医药大学附属滁州中西医结合医院医学伦理委员会审核批准,患者及家属均签署知情同意书。
1.2 治疗方法 两组患者均给予常规治疗,包括绝对卧床休息,采取侧卧位以免患者因呕吐物引发窒息,给予20%甘露醇(河北神威药业有限公司生产,国药准字H13021467)125 ml静脉滴注,2次/d,以控制脑水肿、降低颅内压,维持血压 150~160/90~100 mm Hg(1 mm Hg=0.133 kPa),同时给予清除氧自由基等对症治疗。
1.2.1 对照组 对照组患者于发病72 h内给予肠外营养:经锁骨下深静脉置管输入混合营养液,包括7%氨基酸注射液(江苏迪赛诺制药有限公司生产,国药准字H32023718)、脂肪乳注射液(C14~24)(西安力邦制药有限公司生产,国药准字H20033852),能量供应为105~126 kJ·kg-1·d-1,氮量为0.15~0.20 g·kg-1· d-1,非蛋白质热量与氮量之比为420~630:1 ,糖与非蛋白质热量之比为3:1,脂肪与非蛋白质热量之比为1:1,并根据患者具体情况适当调整,持续治疗2周;治疗期间根据患者每日所需给予维生素、微量元素及钠离子、钾离子等。

表1 两组患者一般资料比较Table 1 Comparison of general information between the two groups
1.2.2 观察组 观察组患者于发病72 h内给予肠内营养:发病24~48 h内先经口或鼻胃管给予500~1 000 ml温水以确定患者耐受程度,能耐受后给予肠内营养乳剂〔纽迪希亚制药(无锡)有限公司生产,国药准字H20030011〕,全量为105~126 kJ·kg-1·d-1,第1天给予全量的1/4,初始速度为20~30 ml/h;第2天给予全量的1/2,速度为40~50 ml/h;第3天给予全量,速度为50 ml/h,持续治疗2周。治疗期间密切观察患者病情变化,一旦发生呕吐、腹胀等症状则应立即停止,待患者病情稳定后再进行肠内营养。
1.3 观察指标 (1)比较两组患者入院时及治疗2周后免疫球蛋白水平;采用免疫比浊法检测免疫球蛋白G(IgG)、免疫球蛋白A(IgA)、免疫球蛋白M(IgM);(2)比较两组患者入院时及治疗2周后营养指标:采用BCG法检测清蛋白(Alb),采用双缩脲法检测总蛋白(TP),采用免疫散射比浊法检测前清蛋白(PA);(3)比较两组患者入院时及治疗2周后氧化应激指标:采用化学发光法检测一氧化氮(NO),采用黄嘌呤氧化酶法检测超氧化物歧化酶(SOD),采用硫代巴比妥酸法检测丙二醛(MDA);(4)比较两组患者入院时及治疗2周后炎性因子:采用酶联免疫吸附试验检测超敏C反应蛋白(hs-CRP)、白介素6(IL-6)、肿瘤坏死因子α(TNF-α);(5)观察两组患者治疗期间不良反应发生情况。
1.4 统计学方法 采用SPSS 17.0统计软件进行数据处理,计数资料分析采用χ2检验;计量资料以(x ±s)表示,组间比较采用两独立样本t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 免疫球蛋白 入院时两组患者IgG、IgA、IgM水平比较,差异无统计学意义(P>0.05);治疗2周后观察组患者IgG、IgA、IgM水平高于对照组,差异有统计学意义(P<0.05,见表2)。
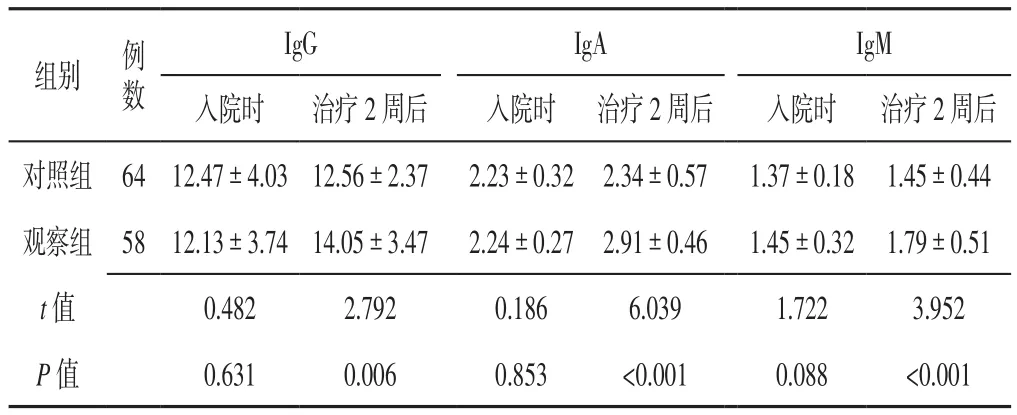
表2 两组患者入院时及治疗2周后免疫球蛋白水平比较(x± s,mg/L)Table 2 Comparison of immune globulins between the two groups at admission and 2 weeks after treatment
2.2 营养指标 入院时两组患者Alb、TP、PA水平比较,差异无统计学意义(P>0.05);治疗2周后观察组患者Alb、TP、PA水平高于对照组,差异有统计学意义(P<0.05,见表3)。
2.3 氧化应激指标 入院时两组患者NO、SOD、MDA水平比较,差异无统计学意义(P>0.05);治疗2周后观察组患者NO、MDA水平低于对照组,SOD水平高于对照组,差异有统计学意义(P<0.05,见表4)。
2.4 炎性因子 入院时两组患者hs-CRP、IL-6、TNF-α水平比较,差异无统计学意义(P>0.05);治疗2周后观察组患者hs-CRP、IL-6、TNF-α水平低于对照组,差异有统计学意义(P<0.05,见表5)。
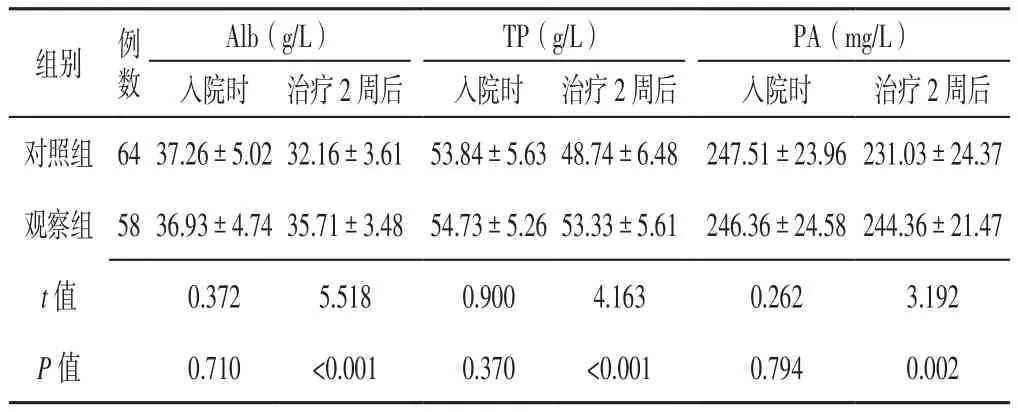
表3 两组患者入院时及治疗2周后营养指标比较(x±s)Table 3 Comparison of nutritional indicators between the two groups at admission and 2 weeks after treatment
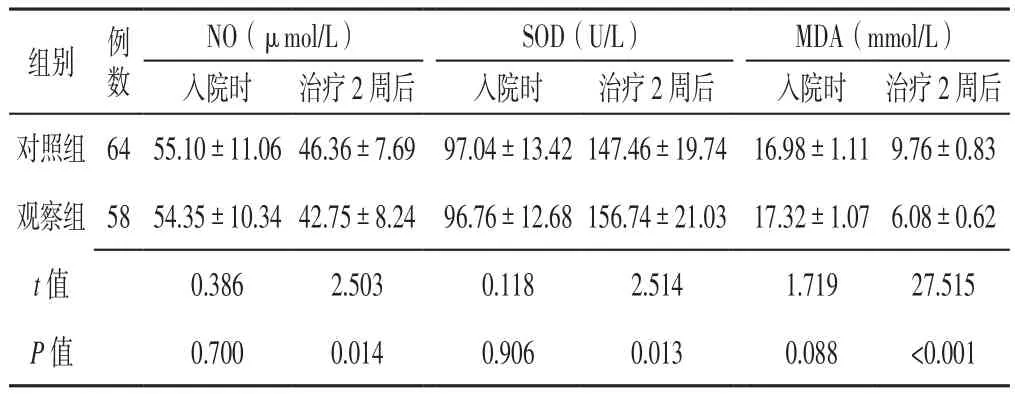
表4 两组患者入院时及治疗2周后氧化应激指标比较(x±s)Table 4 Comparison of index of oxidative stress between the two groups at admission and 2 weeks after treatment
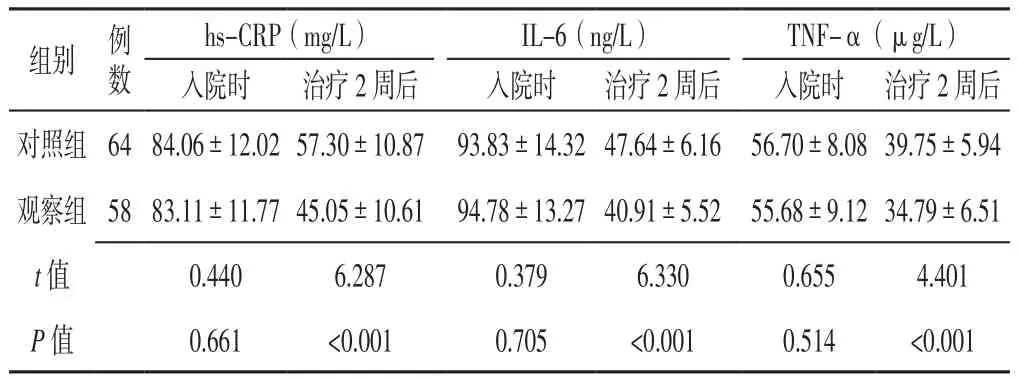
表5 两组患者入院时及治疗2周后炎性因子比较(x±s)Table 5 Comparison of inflammatory cytokines between the two groups at admission and 2 weeks after treatment
2.5 不良反应 治疗期间,对照组患者发生肺部感染15例(23.4%),恶心呕吐、腹泻等胃肠道反应28例(43.7%);观察组患者发生肺部感染9例(15.5%),恶心呕吐、腹泻等胃肠道反应20例(34.5%)。两组患者治疗期间肺部感染、胃肠道反应发生率比较,差异无统计学意义(χ2值分别为1.208、1.095,P值分别为0.272、0.295)。
3 讨论
高血压脑出血患者因机体处于氧化应激状态而造成葡萄糖等物质分解代谢加速,加之禁食等原因,患者易出现营养不良,进而造成患者自身免疫功能降低,增加感染、出血、溃疡等并发症发生风险,威胁患者生命安全。有研究表明,营养状态与免疫功能对脑出血患者转归具有直接影响[7-8]。因此,及时给予高血压脑出血患者营养支持有利于提高免疫功能、降低感染等并发症发生风险。肠内营养不仅能中和胃内过多胃酸,还能促进胃肠蠕动及胃肠黏膜生长,进而增加肠道对营养的吸收及改善患者免疫功能。
IgG、IgA、IgM均是构成人体体液免疫的重要物质;Alb、TP及PA为临床重要的营养学指标,可反映患者营养状态[9]。本研究结果显示,治疗2周后观察组患者IgG、IgA、IgM及Alb、TP、PA水平高于对照组,提示与早期肠外营养相比,早期肠内营养可更有效地改善高血压脑出血患者免疫功能和营养状况;分析其原因可能是早期肠内营养刺激消化道激素分泌及胃肠蠕动,促进胃肠道功能恢复及营养吸收,减少蛋白质消耗,阻止胃肠黏膜萎缩,改善肠黏膜缺氧缺血状态,进而提高患者免疫功能,与彭信贤等[1]研究结果相一致。
NO是调节机体器官血流的重要因子之一,可反映患者内皮功能变化,而高血压患者常伴有内皮细胞功能损伤[10];SOD为机体重要抗氧化酶,可清除氧自由基及减轻氧化应激反应;MDA是机体典型氧化代谢产物,其血清水平升高与氧化应激反应程度有关。既往研究表明,炎性因子与高血压脑出血发生发展密切相关[11-12]。hs-CRP为急性期反应蛋白,与急性感染、损伤和其他炎性刺激有关[13];此外,其还与高血压脑出血患者病情严重程度存在一定相关性,可作为评估患者病情严重程度的临床指标之一[14];IL-6、TNF-α是典型的炎性递质,可诱导单核/巨噬细胞、中性粒细胞聚集,并刺激其他炎性因子分泌[13]。高元凤[13]研究结果显示,与接受早期肠外营养的49例高血压脑出血患者相比,接受早期肠内营养的49例患者全身氧化应激反应和炎性反应较轻微。本研究结果显示,治疗2周后观察组患者NO、MDA、hs-CRP、IL-6及TNF-α水平低于对照组,SOD水平高于对照组;提示与早期肠外营养相比,早期肠内营养可减少高血压脑出血患者炎性反应及氧化应激反应,分析其原因可能与早期肠内营养能有效改善患者免疫功能及营养状态有关。
综上所述,与早期肠外营养相比,早期肠内营养可更有效地改善高血压脑出血患者营养状况及免疫功能,减轻氧化应激反应及炎性反应,且未增加不良反应发生风险,应用价值较高;但本研究样本量较小且未对患者出院后情况进行随访,故结果结论还需扩大样本量、延长随访时间进一步证实。

