超重或肥胖对男性生育力的影响
杨雪梅,李俊,刘芳,王新雪,谭宇哲
(河北医科大学第一医院,石家庄050031)
随着生活水平的提高和生活方式的改变,超重或肥胖者越来越多,由此导致的高血压、糖尿病等疾病亦逐渐增多。精液质量是评估男性生育力的重要指标。临床研究发现,肥胖或超重者生育力明显降低,故认为肥胖或超重可能导致精液质量降低。体质量指数(BMI)、腰围(WC)和腰臀比(WHR)是衡量超重或肥胖的常用指标。BMI主要反映全身性超重或肥胖。WC和WHR是判定中心性肥胖的主要指标,主要反映腹部脂肪总量和脂肪分布情况。目前BMI与精液质量的关系报道较多,但结论各异,而WC和WHR与精液质量的关系报道较少。本研究观察了BMI、WC、WHR与精液质量的关系,旨在探讨超重或肥胖对男性生育力的影响。
1 资料与方法
1.1 临床资料 选择2017年10月~2018年5月在河北医科大学第一医院行育前查体的男性209例。纳入标准:①年龄20~45岁;②性生活正常,无避孕措施,1年未育;③女方无明确引起不孕的基础疾病。排除标准:①无精症、极度少精症者(精子浓度<5×106/mL);②勃起功能障碍或射精障碍者;③精索精脉曲张、睾丸发育不良者;④染色体异常者;⑤泌尿系统感染或先天畸形者。按照《中国成人超重和肥胖症预防和控制指南》[1]将研究对象分为BMI≥18.5~<24 kg/m2者76例、BMI≥24~<28 kg/m2者84例、BMI≥28~<32 kg/m2者32例、BMI≥32 kg/m2者17例,年龄分别为(29.51±4.82)、(30.07±4.42)、(29.69±3.99)、(29.65±2.29)岁;按照国际糖尿病联盟制定的男性中心性肥胖标准[2]将研究对象分为WC<90 cm者88例、WC≥90 cm者121例,年龄分别为(29.26±4.84)、(30.15±3.96)岁;按照WHO制定的男性中心性肥胖标准[3]将研究对象分为WHR<0.9者101例、WHR≥0.9者108例,年龄分别为(29.51±4.49)、(30.03±4.24)岁。不同BMI、WC、WHR者年龄具有可比性。本研究经河北医科大学第一医院医学伦理委员会批准,所有研究对象知情同意。
1.2 精液质量检测 按照《世界卫生组织人类精液检查与处理实验室手册》[4]要求,禁欲2~7天,采用手淫法留取精液,立即送至实验室检查。利用伟力彩色精液分析仪检测精液常规参数,包括精子总数、浓度、活力,称重法测量精液体积;采用精子染色试剂盒(Diff-Quik快速染色法)进行精子涂片染色,油镜下至少观察200条精子,计算正常形态精子率;采用精子DNA碎片检测试剂盒(染色质扩散法)检测精子DNA完整性,高倍镜下观察至少200条精子,以晕环宽度>精子头直径1/4的精子为DNA结构完整精子,计算DNA结构完整精子率;采用精液白细胞检测试剂盒(过氧化物酶染色法)检测精液白细胞浓度。
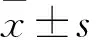
2 结果
2.1 BMI与精液质量的关系 不同BMI者精液质量相关参数比较见表1。Pearson相关分析显示,BMI与精液体积呈负相关关系(r=-0.329,P<0.05),与精液白细胞浓度呈正相关关系(r=0.262,P<0.05),与精子总数、精子浓度、精子活力及正常形态精子率、DNA结构完整精子率均无明显相关性(r分别为-0.132、0.011、0.025、-0.109、-0.124,P均>0.05)。
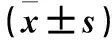
表1 不同BMI者精液质量相关参数比较
注:与BMI≥18.5~<24 kg/m2者比较,*P<0.05;与BMI≥24~<28 kg/m2者比较,#P<0.05;与BMI≥28~<32 kg/m2者比较,△P<0.05。
2.2 WC与精液质量的关系 不同WC者精液质量相关参数比较见表2。Pearson相关分析显示,WC与精液体积呈负相关关系(r=-0.298,P<0.05),与精液白细胞浓度呈正相关关系(r=0.287,P<0.05),与精子总数、精子浓度、精子活力及正常形态精子率、DNA结构完整精子率均无明显相关性(r分别为-0.144、-0.011、-0.029、-0.097、-0.132,P均>0.05)。
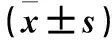
表2 不同WC者精液质量相关参数比较
注:与WC<90 cm者比较,*P<0.05。
2.3 WHR与精液质量的关系 不同WHR者精液质量相关参数比较见表3。Pearson相关分析显示,WC与精液体积呈负相关关系(r=-0.189,P<0.05),与精液白细胞浓度呈正相关关系(r=0.233,P<0.05),与精子总数、精子浓度、精子活力及正常形态精子率、DNA结构完整精子率均无明显相关性(r分别为0.002、0.047、-0.031、-0.098、-0.141,P均>0.05)。
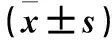
表3 不同WHR者精液质量相关参数比较
注:与WHR<0.9者比较,*P<0.05。
3 讨论
男性不育症是指夫妻同居且有正常性生活,未避孕超过1年,由男方因素致使女方未能受孕。目前,约15%育龄夫妇存在不孕不育问题,男性因素约占30%[5]。引起男性不育的原因有很多,如遗传因素、生活方式、生殖系统炎症等。
肥胖是指人体脂肪组织过量储存,表现为脂肪细胞增多和(或)体积增大,即全身脂肪组织块增大,与其他组织失去正常比例的一种状态。众所周知,肥胖是多种疾病的危险因素,如糖尿病、高血压等。精液是一种黏稠的液体混合物,由精子和精浆组成。精子在睾丸曲细精管中产生,精浆则是由前列腺液、精囊液、睾丸液、附睾液、输精管液、尿道球腺等附属性腺的分泌液混合而成,在精浆总体积中前列腺液占20%~30%、精囊腺分泌液占60%~70%。国内外研究表明,超重或肥胖与慢性炎症反应密切相关,超重或肥胖者体内炎症因子水平明显高于体重正常者[6~8]。刘世学等[9]研究发现,肥胖大鼠前列腺液IL-6、IL-8水平明显高于体重正常大鼠,表明肥胖介导的慢性炎症在慢性前列腺炎的发生、发展中具有重要作用。尽管肥胖能影响女性卵细胞发育已成共识,但其对男性生育力的影响尚无定论,有些结论甚至互相矛盾。有研究发现,超重或肥胖人群精液体积、精子浓度和精子总数均明显降低[10~12];Chavarro等[13]研究发现,随着体重增加,精液体积明显降低,但超重或肥胖与精子浓度、精子活力及精子形态无明显相关性。目前,对肥胖与精子生成的关系尚不明确。有研究表明,肥胖可使下丘脑-垂体-促性腺轴分泌功能发生改变,导致促性腺激素释放激素水平降低[14]。此外,超重或肥胖者脂肪组织明显增多,睾丸Leydig细胞合成的睾酮被释放后,在脂肪组织内被芳香化酶迅速转化为雌二醇,使体内睾酮水平降低、雌二醇水平升高,从而导致睾丸内激素生成环境受到损伤,影响精子生成,继而导致精子浓度降低[3]。精子DNA是遗传信息的载体,精子DNA结构完整是衡量精子质量的重要参数,在精子成熟过程中,其头部的组蛋白会被鱼精蛋白取代,形成环形染色质结构,这一过程降低了精子本身对内外环境变化的修复能力。当肥胖达到一定程度可引起睾丸内环境改变,导致精子染色体组装异常,引起DNA结构完整精子率降低,精子头部形态异常,继而导致男性生育力降低。
本研究按BMI细化分组发现,随着BMI升高,尤其当BMI≥32 kg/m2时,精液体积、精子总数、正常形态精子率、DNA结构完整精子率均明显降低;按WC细化分组发现,WC≥90 cm者较WC<90 cm者精液体积明显减少,DNA结构完整精子率明显降低;按WHR细化分组发现,WHR≥0.9者较WHR<0.9者精液体积明显下降。这三个指标与精液体积均呈负相关关系,与精子浓度、精子活力、精子总数、正常形态精子率、DNA结构完整精子率均无明显相关性。BMI、WC、WHR与精液质量关系的结论不一,可能与肥胖分类标准不够细化有关,如虽然BMI与精液质量中精子浓度、精子活力、精子总数、正常形态精子率、DNA结构完整精子率无明显相关性,但经过细化分组发现,当BMI达到一定程度后,精液体积、精子总数、正常形态精子率、DNA结构完整精子率均明显降低,与以往文献[15]报道一致。本研究还发现,精液白细胞浓度随着肥胖程度增加明显升高。慢性前列腺炎会出现纤维化性改变,腺体变硬、缩小,腺小管梗阻,前列腺液引流不畅,前列腺液体积减少。同时,由于长期慢性炎症刺激,腺泡分泌腺液的功能减退,使前列腺液体积明显减少,导致精液体积减少。由于精囊在解剖位置上的特殊性,大多数学者认为精囊炎与前列腺炎关系密切,往往相继或同时发生炎症反应,造成精囊液生成减少和引流不畅,导致精液体积明显减少。
综上所述,超重或肥胖可引起精液体积下降、精液白细胞浓度升高,当达到重度肥胖时,可导致男性生育力下降。

