呼唤式护理联合肠内营养支持对重型颅脑损伤致昏迷的研究
王丽洁
(河南省洛阳市第一人民医院 洛阳471000)
颅脑损伤是暴力作用于头部引起的损伤,后果严重且预后不佳,严重者可危及生命。重型颅脑损伤患者死亡率较高,由于持续昏迷无法经口进食,易出现负氮平衡、低血糖等继发表现,影响康复[1]。因此营养支持对于患者来说非常重要,临床常用的营养支持方式主要包括肠内营养与肠外营养,同时良好的护理干预也有助于提高临床疗效[2]。本文旨在探讨呼唤式护理干预联合肠内营养支持应用于重型颅脑损伤致昏迷患者的效果。现报道如下:
1 资料和方法
1.1 一般资料 选取2014年12月~2017年1月洛阳市第一人民医院收治的重型颅脑损伤致昏迷患者128例,随机分为对照组和研究组各64例。对照组男38例,女26例;年龄36~69岁,平均年龄(48.5±8.4)岁;损伤类型:开放性损伤8例,闭合性损伤56例;受伤原因:车祸31例,高空坠落20例,刀砍13例;硬膜外血肿30例,硬膜内血肿24例,脑内血肿10例;受伤至入院时间2~6 h,平均时间(4.1±0.6)h。研究组男42例,女22例;年龄34~68岁,平均年龄(48.7±8.2)岁;损伤类型:开放性损伤10例,闭合性损伤54例;受伤原因:车祸29例,高空坠落23例,刀砍12例;硬膜外血肿27例,硬膜内血肿26例,脑内血肿11例;受伤至入院时间2~5 h,平均时间(4.0±0.5)h。两组患者一般资料比较无显著性差异,P>0.05,具有可比性。所有患者均有明确的头部伤;格拉斯哥昏迷(GCS)评分≤8分;排除心肝肾等重要器官损伤者,受伤前有重要器官器质性病变、听觉器官及传导受损严重者。
1.2 护理方法
1.2.1 对照组 两组患者在急性期合理摆放体位,并定时变换。对照组给予肠外营养支持联合常规护理干预。(1)肠外营养:以146.3 kJ/kg为标准并建立静脉通道,能量由葡萄糖和脂肪乳组成,比例为1.2∶1,蛋白质通过8.5%复方氨基酸(国药准字H20057839)补充,并给予适量维生素、微量元素,剂量为0.25 g/(kg·d),将营养物质配置成全营养液,装入3 L聚乙烯袋中进行静脉滴注。(2)常规护理:密切监测患者生命体征,定时翻身,促进排痰,保持呼吸道通畅。
1.2.2 研究组 给予肠内营养支持联合呼唤式护理干预。(1)肠内营养:受伤后24 h插入胃管,将患者头部抬高30°,无明显胃潴留后给予小剂量流质饮食,48 h后给予肠内营养。将肠内营养混悬液(国药准字H20010284)以输入泵50 ml/h的速度缓慢输注,起始剂量为300~500 ml/d,以250 ml/d的剂量递增,第7天左右进行全剂量输入。(2)呼唤式护理干预如下,姓名呼唤:护士进行护理操作时,呼唤患者姓名,并告知其护理的目的及意义,像对待清醒患者一样,如翻身拍背时,告诉患者是为促进排痰、减少呼吸系统感染等;亲情呼唤:指导患者家属进行亲情呼唤,让患者最亲密、最喜欢的亲人轻唤患者昵称,向患者讲述开心的事情,鼓励患者,告诉患者家人的支持,2次/d;音乐呼唤:播放患者受伤前喜欢的音乐,音量适中,避免声音过大影响患者身心健康,30 min/次,4 次 /d。
1.3 观察指标 (1)比较两组患者入院及出院时GCS评分变化,分值越高表明患者状态越好;(2)比较两组血清白蛋白、总蛋白及血红蛋白的含量;(3)比较两组并发症情况;(4)比较两组护理满意度情况,采用洛阳市第一人民医院自制护理满意度调查表,总分100分,>70分为满意。
1.4 统计学分析 使用SPSS21.0统计学软件分析处理数据,计量资料以(±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组入院及出院时GCS评分比较 入院时,两组GCS评分比较无明显差异,P>0.05;出院时,两组GCS评分均有所提高,且研究组明显高于对照组,P<0.05。见表 1。
表1 两组入院及出院时GCS评分变化(分,±s)
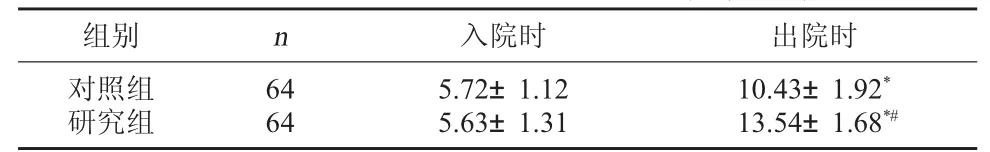
表1 两组入院及出院时GCS评分变化(分,±s)
注:与入院时比较,*P<0.05;出院时,与对照组出院时比较,#P<0.05。
组别 n 入院时 出院时对照组研究组6 4 6 4 5.7 2±1.1 2 5.6 3±1.3 1 1 0.4 3±1.9 2*1 3.5 4±1.6 8*#
2.2 两组入院及出院时血清白蛋白、总蛋白及血红蛋白含量比较 入院时,两组血清白蛋白、总蛋白及血红蛋白含量比较无显著性差异,P>0.05;出院时,两组血清白蛋白、总蛋白及血红蛋白含量均有所改善,且研究组明显优于对照组,P<0.05。见表2。
表2 两组血清白蛋白、总蛋白及血红蛋白含量比较(g/L,±s)

表2 两组血清白蛋白、总蛋白及血红蛋白含量比较(g/L,±s)
注:与入院时比较,*P<0.05;出院时,与对照组比较,#P<0.05。
组别 n 时间 白蛋白 总蛋白 血红蛋白对照组研究组6 4 6 4入院时出院时入院时出院时2 8.8 9±2.9 3 3 0.2 5±3.7 5*2 8.1 2±2.5 4 3 4.9 8±3.8 8*#5 3.8 7±3.3 2 5 8.8 5±4.2 3*5 3.9 4±3.7 4 6 2.8 7±4.4 1*#1 0 3.8 2±1 0.7 2 1 0 8.2 4±1 1.6 5*1 0 3.4 5±9.8 7 1 2 1.6 5±1 2.1 2*#
2.3 两组并发症发生率比较 对照组患者出现应激性溃疡10例,便秘8例,上消化道出血7例,并发症发生率为36.06%(25/64);研究组患者出现应激性溃疡8例,并发症发生率为12.50%(8/64)。研究组并发症发生率明显低于对照组,P<0.05。
2.4 两组护理满意度比较 研究组有61例患者对护理服务满意,护理满意度为95.31%(61/64);对照组有54例患者对护理服务满意,护理满意度为84.38%(54/64)。研究组护理满意度明显高于对照组,P<0.05。
3 讨论
重型颅脑损伤患者病情变化快、致死率高,治疗和护理是研究的重点方向。由于患者长期处于昏迷状态,神经内分泌和免疫功能易出现障碍,导致较高的代谢状态,且应激反应可导致体内大量蛋白质分解,从而出现代谢紊乱、营养不良等多种并发症[2]。重型颅脑损伤患者无法自主进食,因此给予早期营养支持具有重要意义。临床上关于营养支持有多种方式,一般主要给予肠外营养,但随着经验的积累及医学技术的进步,肠内营养的应用逐渐广泛。
肠内营养是通过鼻胃管、鼻肠管及胃肠造瘘等方式向患者输入营养物质,可有效改善胃部血液循环,刺激胃黏膜分泌激素,保护胃肠黏膜结构完整,有助于胃肠功能快速恢复,进而改善患者营养状况,降低肠外营养引起的并发症几率[3]。此外,常规护理只是针对疾病进行的基础护理,而呼唤式护理是通过语言、音乐等刺激患者神经,促进患者康复的一种新型护理模式[4]。重型颅脑损伤患者虽处于昏迷状态中,但可感应到外界的各种刺激,中枢神经细胞有较大的可塑性,护士和家属与患者不断进行交流,可调动细胞的兴奋性,重建神经功能网络,刺激患者苏醒。
本研究结果显示,出院时,研究组GCS评分及血清白蛋白、总蛋白、血红蛋白含量均高于对照组,并发症发生率明显低于对照组,护理满意度明显高于对照组(P<0.05)。说明呼唤式护理干预联合肠内营养支持治疗重型颅脑损伤致昏迷效果显著,有利于疾病的转归和预后。综上所述,呼唤式护理干预联合肠内营养支持应用于重型颅脑损伤致昏迷患者可有效改善其昏迷状态及营养状况,降低并发症发生率,提高护理满意度,减轻家属焦虑情绪,减少住院费用,有利于患者康复,值得临床推广应用。
[1]包改辉,许健健.住院开放性颅脑损伤患者的患病状况调查及预后因素[J].中国老年学杂志,2016,36(7):1665-1667
[2]过群,高伟,张家留,等.不同营养支持方式对重型颅脑损伤病人预后的影响[J].肠外与肠内营养,2014,21(4):226-227,232
[3]董发达,郝解贺,万大海,等.早期肠内营养支持对重度颅脑损伤患者胃肠道作用的研究[J].中国医药指南,2011,9(5):136-137
[4]周芬.呼唤式护理干预对颅脑损伤致昏迷患者的影响研究[J].中国社区医师,2017,33(1):118-119

