关节镜下极高位入路与切开内固定治疗PCL撕脱骨折
王新民,刘飞,赵海霞,王巍
(秦皇岛市第一医院骨科二病区,河北 秦皇岛 066000)
后交叉韧带(posterior cruciate ligament,PCL)胫骨止点撕脱骨折治疗较为棘手,其中35%为移位性骨折,需及时手术复位治疗[1],否则将会导致创伤性关节炎及膝关节早期退变的发生[2]。对于其手术指证目前已无太多争议,后交叉韧带止点撕脱骨折手术治疗的目的依然是对骨折进行解剖复位,恢复后交叉韧带张力,维持膝关节的稳定性[3-5]。一般常采用膝后内侧入路切开复位空心螺钉内固定的方法治疗[6-7],手术较为简单,被临床医师广泛使用。近年由于关节镜技术的进展,在关节镜下进行骨折的复位固定已经实现[8-10],关节镜下治疗后交叉韧带胫骨止点撕脱骨折虽然有一定的难度,但因其创伤小、监控直接,适用于不同大小骨块的撕脱骨折,故有利于膝关节功能的快速恢复[11-16]。
关节镜下常规采用后内或后外侧入路置钉治疗后交叉韧带胫骨止点撕脱骨折,缺陷是置钉时与骨折线有较大角度,影响固定加压方向,往往会导致骨块劈裂,根据以上经验,自2014年开始,我们改良设计极后高位入路置钉,直接进行骨折复位固定,其入点较常规后内入路更靠近、更偏前,目的是可以对骨块直接进行垂直加压,使骨折块所受压力均匀分布在愈合线上,手术操作快捷、方便且固定牢固。
本文回顾性分析2014年3月至2017年3月我院采用关节镜下极后高位入路与小切口切开复位内固定手术治疗且获得随访的68例PCL胫骨止点撕脱骨折患者资料,旨在比较这两种手术方法的临床疗效。
1 资料与方法
1.1 纳入及排除标准 纳入标准:a)受伤至手术时间≤3周的新鲜PCL胫骨止点撕脱骨折;b)骨折根据Meyers & Mckeever分型为Ⅱ型和Ⅲ型,膝关节侧位X线片上见PCL胫骨止点撕脱骨折移位程度大于5 mm或在膝关节CT片上见骨折移位大于10 mm,且骨块横径大于10 mm的撕脱骨折;c)合并ACL胫骨附着撕脱骨折、内侧副韧带I度损伤或半月板损伤者,排除合并ACL损伤需要进行韧带重建者。
排除标准:a)PCL胫骨止点周围复合性撕脱骨折,累及周围胫骨平台者;b)年龄大于50岁合并重度膝关节骨关节炎者;c)合并后外复合体损伤者;d)合并Ⅱ度以上内侧副韧带损伤者。
1.2 一般资料 根据纳入及排除标准,本研究共纳入68例,根据不同时期手术方式不同分为两组:2011年3月至2014年3月35例行膝关节后内入路微创小切口切开复位内固定(切开复位组),2014年3月至2017年3月33例行关节镜下极后高位入路空心钉内固定(关节镜组)。两组患者的年龄、损伤侧别、致伤原因、骨折分型、合并伤情况及受伤至手术时间等比较差异均无统计学意义(P>0.05),具有可比性(见表1)。手术时间为伤后3~21 d,术前所有患者均常规行X线、CT检查、MRI检查,根据Meyers & Mckeever分型方法正确诊断骨折类型,MRI检查明确韧带实质部是否存在损伤及是否合并半月板损伤等。所有患者签署知情同意书,研究设计经医院伦理委员会批准,所有手术均由同一主刀医生完成。
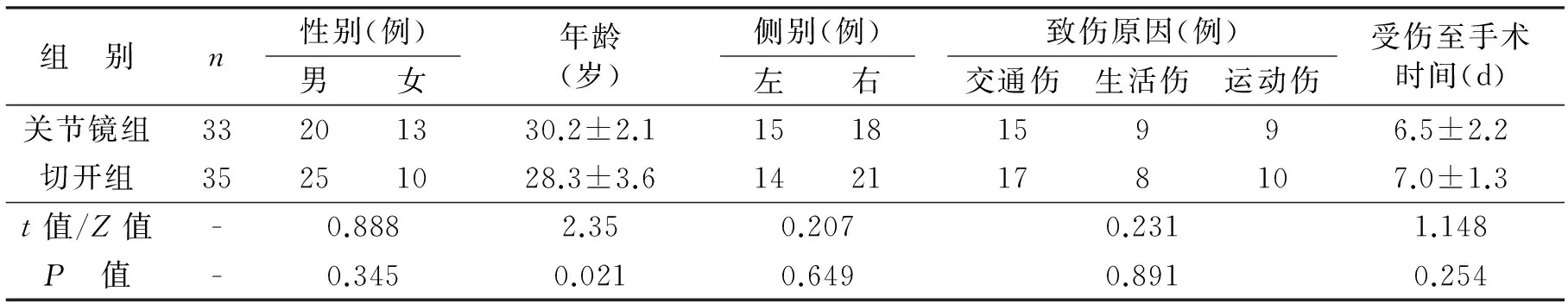
表1 两组患者术前一般资料比较
1.3 手术方式
1.3.1 小切口切开复位内固定组 俯卧位屈膝15°~20°,采用膝关节后内入路微创小切口[6](见图1),自腘窝中部偏内、腓肠肌内侧头外内缘弧形切开约6~8 cm,显露腓肠肌内侧头与半膜肌的间隙,并向上、向下及向外钝性分离达后关节囊,拉钩将腓肠肌内侧头连同腘神经血管束一并牵向外侧,显露半膜肌(内侧)、腘斜韧带、腘肌和后关节囊,沿关节间隙中心“Z”字切开关节囊,显露PCL、撕脱骨折块断端,清理骨床后,膝关节屈曲约30°辅助复位。采用直径1.0 mm导针定位固定,C型臂透视骨折对位、对线良好后,用1~2枚直径为4.0 mm、长为40~50 mm的空心钉加压固定,如骨折块粉碎,可改用3.5 mm空心钉并加用垫片。

图1 膝关节后内入路微创小切口示意图
1.3.2 关节镜组 采用我们自行改良设计的极后高位入路置钉手术技术,首先常规处理关节内各种合并伤,制备后内标准入路进入刨刀清理髁间后棘撕脱骨折周缘(见图2)。试行复位,复位固定前,将关节置于屈膝90°位,并在小腿后上部垫一块软垫,减小后交叉韧带张力,有利于复位固定。如复位困难,无法镜下微创完成可以扩大后内入路,至2~3 cm,将手指自入口伸入辅助复位,可以完成基本所有骨折复位。建立极后高位入路(见图3),入路位于相对后内常规入路的前上方,沿内收肌群与股直肌间隙近端6~8 cm,向前3~4 cm,此点位于腹股沟韧带中点与髌骨内缘中点连线上,首先应用直径1.2 mm导针刺入,注意避开肌腱组织,进入关节内(不超过后纵膈)试行到达拟行内固定位置,如困难,继续调整入路。位置合适后尖刀开口,直钳分离组织进入,经骨折块中内1/3向胫骨前外下钻入并穿透胫骨前外侧皮质打入导针(见图3)。C型臂监视骨折复位固定良好,在导板保护下打入1枚直径为4.0 mm、长为40~50 mm的空心钉加压固定(见图4),透视位置满意后置入第2枚导针并拧入空心钉固定,再次透视位置满意后拔除2枚空心钉导针(见图5)。
1.4 术后处理及康复 术前指导患者进行股四头肌及踝泵运动训练,术后将患肢用弹力绷带包扎2 d,手术当日应用抗菌药物。前2周用支具固定,进行股四头肌等长收缩和直腿抬高训练。术后第3周开始进行渐进的膝关节活动度训练和本体感受器训练。术后6周内用可调节支具将患膝锁定在完全伸直位下地逐渐负重,在休息时强调用支具在伸膝位固定。术后8周去除支具完全负重行走。
1.5 疗效评价指标
1.5.1 一般情况 比较两组患者的手术时间及术后伤口愈合情况,有无关节肿胀及渗液,有无神经血管损伤,观察下肢感觉、运动变化情况。术后即刻摄X线片及CT,了解骨折复位固定与愈合情况。

图2 通过后内入路清理撕脱骨折断端 图3 建立极后高位入路进行复位并导针固定
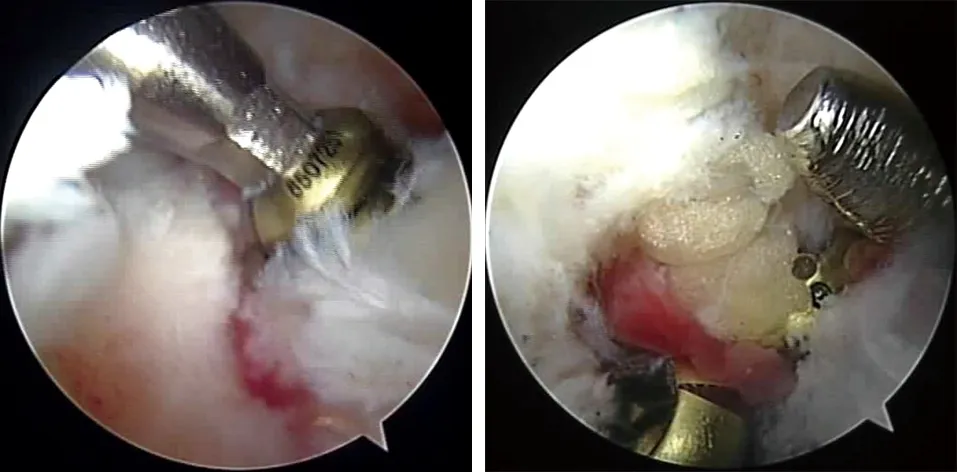
图4 入路复位满意后导针固定并拧入空心钉 图5 术中透视满意后拧入2枚空心钉
1.5.2 客观指标 a)KT-2000值:患肢及健侧屈膝90°时134N后向拉力情况下胫骨后移度的KT-2000值:比较每组患者患膝末次随访时与健侧关节后向松弛度差异及两组患者患膝末次随访时关节后向松弛度差异(屈膝90°,134N后向拉力)[17];b)屈膝90°后抽屉试验(posterior drawer test,PDT)测定:PDT检查是根据胫骨平台在股骨髁上向后移动的距离将膝关节后向不稳分为三度,I度:胫骨平台在股骨髁上后移小于5 mm,股骨内髁与胫骨平台前方的台阶仍存在;Ⅱ度:胫骨平台在股骨髁上后移5~10 mm,股骨内髁前缘与胫骨外侧平台前方齐平,台阶消失;Ⅲ度:胫骨平台在股骨髁上后移大于10 mm,胫骨平台沉至股骨内髁后方;c)膝关节活动度:伸膝时患、健侧差别≤3°为正常,3°~5°为轻度异常,6°~10°为中度异常,大于10°为重度异常。屈膝≤5°为正常,6°~10°为轻度异常,11°~25°为中度异常,>25°为重度异常。
1.5.3 主观指标 a)国际膝关节文献委员会膝关节评估表(the international knee documentation committee knee uation form,IKDC)[16],主要包括体育活动、功能、症状三个部分,得分越高说明膝关节功能越好,满分100分。≥85分的患者为优;70~84分为良;60~69分为一般;小于60分为差。其中A级为优,B级为良,C级为一般,D级为差。b)Lysholm评分表,跛行总分5分、支持总分5分、绞锁总分15分、不稳定总分25分、肿胀总分10分、上楼总分10分、下蹲总分5分、疼痛总分25分,均按照该量表评分分级标准进行评分,满分为100分,分值越大,表示功能恢复越好。
2 结 果
2.1 术后一般情况比较 所有患者术程顺利,关节镜组平均手术时间(65.51±4.83)min,小切口切开复位内固定组手术时间(45.36±3.29)min,两组比较差异有统计学意义。两组68例患者均获得随访,随访12~18个月。关节镜组33例患者中5例复位欠佳,切开复位组35例患者中4例复位欠佳。术后3个月X线片显示所有患者骨折均一期愈合,无移位。小切口切开复位内固定组患者出现1例腓总神经损伤,术后2周完全恢复,考虑术中拉钩牵拉损伤,两组患者术后均未出现切口感染、皮肤坏死、深静脉血栓及螺钉松动等并发症。
2.2 物理学检查及功能评分 末次随访时两组患者PDT试验结果、Lysholm评分、IKDC评分及分级结果比较差异均无统计学意义(P>0.05,见表2),关节镜组膝关节活动度正常者30例;膝关节活动度受限者3例:1例合并外侧半月板损伤,术中给予半月板缝合,伸膝正常,屈膝较健侧差15°;1例合并内侧副韧带损伤,术后给予伸直位支具固定8周,屈膝较健侧差10°;另1例伸膝活动受限,伸直差5°,屈膝正常,考虑患者为年轻女性,可能与疼痛比较敏感有关。切开手术组膝关节活动度正常者28例,伸膝活动受限5例,伸直差5°~10°,屈膝活动受限2例,均小于5°。KT-2000测量患膝末次随访时与健侧胫骨后向松弛度差异:关节镜组末次随访屈膝90°时为(2.87±1.02)mm,健侧为(2.05±0.92)mm,患膝与健膝之间比较差异无统计学意义;切开复位内固定组末次随访屈膝90°时为(2.53±0.82)mm,健侧为(2.64±0.73)mm,患膝与健膝之间比较差异无统计学意义;KT-2000结果显示两组患者末次随访时患膝之间比较差异无统计学意义(见表3)。

表2 两组治疗后交叉韧带胫骨止点撕脱骨折末次随访时IKDC和Lysholm评分比较

表3 两组治疗后交叉韧带胫骨止点撕脱骨折末次随访时PDT试验和KT-2000比较
3 讨 论
3.1 PCL胫骨止点撕脱骨折的治疗原则及手术入路的选择 目前后交叉韧带胫骨止点撕脱骨折多按Meyers & Mckeever的分型,I型骨折可选择保守治疗,Ⅱ~Ⅳ型骨折应采取手术治疗,以期较好地恢复后交叉韧带的功能[16,18],可根据骨折具体情况、医疗技术水平选择合适的手术方式和内固定材料。目前内固定材料常采用螺钉、锚钉、钢丝及缝线固定,根据撕脱骨折块的大小、多少,选择内固定物的种类[19]。如撕脱的骨折块小于10 mm或分为多个小块者,钢丝及缝线固定比较有优势[13,20],但通常在手术操作上对术者的要求比较高,且术后后交叉韧带的张力难以恢复。锚钉适合于开放性手术,主要根据[21]手术者的技术、患者的骨折和经济情况选择,其优点为不用再次手术取出,抗拉力强并能有效固定。如撕脱骨折块直径大于等于10 mm,适合空心螺钉固定,利用空心螺钉可产生三维固定效果,将撕脱骨块解剖复位并进行有效加压,保持膝关节后侧完整的静力稳定结构及载荷传导。
我们采用的是腘窝内侧小切口入路[22-23],长约5~6 cm,沿腓肠肌内侧头与半膜肌之间进入,神经血管束被腓肠肌内侧头保护一并拉向外侧,上缘是弓形复合体结构,下缘是斜向走形的腘肌,显露后内侧关节囊,手指触摸骨折断端处,“Z”字切开后关节囊,充分显露骨折断端,进行复位内固定,然后“Z”字缝合修复后内侧关节囊。此切口安全且显露容易,不会损伤神经血管束,不破坏关节内的结构。有时骨折波及范围较大时,需要剥离部分后内侧关节囊胫骨止点,注意保护半月板胫骨韧带。
3.2 关节镜手术与小切口切开复位内固定的比较 传统的切开复位主要优点在于手术简单、暴露清晰、复位方便,可以采用任何类型的内固定,且固定可靠。但其需要分离保护肌肉深层的腘血管、神经等重要结构,分离非常耗时且很容易受到损伤,而且损伤部分后内侧关节囊,有些患者诉后内侧疼痛并有不同程度的伸直受限,我们对后关节囊切口行“Z”字成形术,可以不同程度减少后关节囊的挛缩。关节镜手术可以及时、准确发现关节内的合并损伤,克服了传统手术对关节内合并损伤难以有效诊治的缺点,术中没有打开关节腔,组织黏连较轻,术后瘢痕小,感染、切口延迟愈合等并发症较小[24-25]。但同时也存在无法回避的问题,如:手术操作空间小,视野没有切开直观,复位困难,难以达到解剖复位,内固定要求一次成功,否则极容易将撕脱骨块拧碎,而且学习曲线比较长,且存在往后退钉困难并伤及重要组织的风险,容易造成PCL功能不全导致膝关节后向不稳。
3.3 关节镜下极后高位入路置钉治疗后交叉韧带胫骨止点撕脱骨折的关键环节 我们设计关节镜下极后高位入路置钉技术治疗PCL胫骨止点撕脱性骨折的理念:最大限度恢复PCL的完整性及张力,不刻意追求撕脱骨块的解剖复位。本手术方法适应于Meyers和Mckeever分类Ⅱ型和Ⅲ型的患者,对于Ⅳ型骨折也可采用金属空心螺钉加垫片固定,但对骨块移位大且伴发翻转而镜下不能或极难整复者、骨折块小于10 mm、陈旧性骨折或关节镜技术和设备条件尚未达到相当的水平,应予以开放手术。手术禁忌证:a)PCL股骨止点处断裂;b)PCL与胫骨骨结合处撕裂(不伴有撕脱骨折);c)PCL体部完全断裂。其优势在于可以直接进行垂直固定,骨折块所受压力均匀分布在愈合线上,避免骨块劈裂。笔者经验:极后高位入路位于相对后内常规入路近端的前上方,沿内收肌群与股直肌间隙近端6~8 cm,向前3~4 cm,此点位于腹股沟韧带中点与髌骨内缘中点连线上,为避免后方神经、血管的损伤,膝关节应尽量屈曲。当膝关节屈曲90°时,腘血管神经均向后离开关节囊,较容易推动,相对安全,所以必须在屈曲90°时进行该手术。刨削滑膜时,注意保护后交叉韧带残留纤维和板股韧带,防止韧带止点愈合不良引起的后向残余松弛[16]。清理骨床时不应轻易除掉与交叉韧带相连的小细骨块,尽可能多地恢复交叉韧带的止点,术中可根据骨折的大小选择相应直径的加压螺钉,固定时应当将垫片压住韧带根部。螺钉长度尽量通过对侧皮质,保证固定的强度;固定螺钉可以稍微偏前,避免膝关节屈曲时引起骨块前侧上翘。
3.4 手术时机及术后康复 PCL胫骨止点撕脱骨折最佳的手术时机是在伤后2周,超过3周,骨折断端容易和周围组织黏连,导致韧带挛缩和骨折面变形,不仅不适于关节镜下手术,即使是开放手术,也会给复位和固定造成一定困难。术后提倡膝关节早期冰敷,减轻出血,并有助于止痛,在术后2周拆线后开始膝关节屈曲锻炼,初期需在康复师指导下进行,对骨折块固定牢固、组织损伤轻的患者可以较早进行股四头肌舒缩功能锻炼[6],对减缓关节软骨退变、促进组织愈合和防止膝关节黏连具有重要作用,必要时辅以CPM机锻炼。术后6周内用可调节支具将患膝锁定在完全伸直位下地逐渐负重,在休息时强调用支具在伸膝位固定,术后8周去除支具完全负重行走。
本文初步研究结果表明,关节镜下极后高位入路置钉治疗后交叉韧带胫骨止点撕脱近期疗效满意,具有较好的临床实用性,可作为传统切开复位内固定的另一种重要补充。但小切口切开复位内固定手术的手术时间更短,且骨折固定可靠,能保证患者早期进行膝关节功能锻炼。
[1]Kim YM,Lee CA,Matava MJ.Clinical results of arthroscopic single-bundle transtibial posterior cruciate ligament reconstruction:a systematic review[J].Am J Sports Med,2011,39(2):425-434.
[2]Lu XW,Hu XP,Jin C,et al.Reduction and fixation of the avulsion fracture of the tibial eminence using mini-open technique[J].Knee Surg Sports Traumatol Arthrosc,2010,18(11):1476-1480.
[3]Cosgarea AJ,Jay PR.Posterior cruciate ligament injuries:evaluation and management[J].J Am Acad Orthop Surg,2001,9(5):297-307.
[4]Logan M,Williams A,Lavelle J,et al.The effect of posterior cruciate ligament deficiency on knee kinematics[J].Am J Sports Med,2004,32(8):1915-1922.
[5]Sasaki SU,Amatuzzi MM,Pereira CA,et al.Open screw fixation versus arthroscopic suture fixation of tibial posterior cruciate ligament avulsion injuries:a mechanical comparison[J].Arthroscopy,2007,23(11):1226-1230.
[6]Nicandri GT,Klineberg EO,Wahl CJ,et al.Treatment of posterior cruciate ligament tibial avulsion fractures through a modified open posterior approach:operative technique and 12- to 48-month outcomes[J].J Orthop Trauma,2008,22(5):317-324.
[7]Zhang CL,Xu H,Li MQ.Posteromedial approach of gastrocnemius for reduction and internal fixation of avulsed tibial attachment of posterior cruciate ligament[J].Chin J Traumatol,2006,9(1):25-28.
[8]Littlejohn SG,Geissler WB.Arthroscopic repair of a posterior cruciate ligament avulsion[J].Arthroscopy,1995,11(2):235-238.
[9]Choi NH,Kim SJ.Arthroscopic reduction and fixation of bony avulsion of the posterior cruciate ligament of the tibia[J].Arthroscopy,1997,13(6):759-762.
[10]Wajsfisz A,Makridis KG,Van Den Steene JY,et al.Fixation of posterior cruciate ligament avulsion fracture with the use of a suspensory fixation[J].Knee Surg Sports Traumatol Arthrosc,2012,20(5):996-999.
[11]吴术红,刘毅.关节镜下韧带末端缝扎固定治疗后十字韧带胫骨止点骨折[J].中华骨科杂志,2011,31(7):779-783.
[12]林瑞新,董伊隆,杨国敬.关节镜下双套环技术治疗后十字韧带胫骨止点撕脱性骨折[J].中华骨科杂志,2010,30(12):1187-1191.
[13]Kim SJ,Shin SJ,Choi NH,et al.Arthroscopically assisted treatment of avulsion fractures of the posterior cruciate ligament from the tibia[J].J Bone Joint Surg (Am),2001,83(5):698-708.
[14]Zhao J,He Y,Wang J.Arthroscopic treatment of acute tibial avulsion fracture of the posterior cruciate ligament with suture fixation technique through Y-shaped bone tunnels[J].Arthroscopy,2006,22(2):172-181.
[15]Gui J,Wang L,Jiang Y,et al.Single-tunnel suture fixation of posterior cruciate ligament avulsion fracture[J].Arthroscopy,2009,25(1):78-85.
[16]Chen SY,Cheng CY,Chang SS,et al.Arthroscopic suture fixation for avulsion fractures in the tibial attachment of the posterior cruciate ligament[J].Arthroscopy,2012,28(10):1454-1463.
[17]Paine R,Lowe W.Comparison of Kneelax and KT-1000 knee ligament arthrometers[J].J Knee Surg,2012,25(2):151-154.
[18]Fanelli GC,Fanelli MG,Fanelli DG.Revision posterior cruciate ligament surgery[J].Sports Med Arthrosc,2017,25(1):30-35.
[19]李滔,季建华,陈仲,等.螺钉结合锚钉固定治疗后交叉韧带胫骨止点撕脱骨折[J].实用骨科杂志,2014,20(11):1039-1041.
[20]Berg EE.Comminuted tibial eminence anterior cruciate ligament avulsion fractures:failure of arthroscopic treatment[J].Arthroscopy,1993,9(4):446-450.
[21]李建赤,黄必留,梁江声,等.锚钉内固定治疗后交叉韧带胫骨止点撕脱性骨折[J].中华关节外科杂志(电子版),2013,7(1):44-47.
[22]齐勇,王韵廷,黎飞猛,等.改良膝关节后侧入路治疗后交叉韧带胫骨止点撕脱骨折[J].实用骨科杂志,2017,23(3):273-275.
[23]樊柳龙.后内侧入路治疗后交叉韧带胫骨止点撕脱骨折[J].实用骨科杂志,2007,13(8):493-494.
[24]卢弘栩,皇甫小桥,张君,等.关节镜下空心螺钉固定治疗后交叉韧带胫骨止点撕脱骨折[J].实用骨科杂志,2012,18(9):797-799.
[25]卢启贵,黄东红,李政,等.关节镜下 Endobutton 固定治疗急性后交叉韧带胫骨止点撕脱性骨折[J].实用骨科杂志,2015,21(7):667-669.

