甲状腺全切术治疗原发性甲状腺功能亢进疗效及对患者肝功能的影响观察
肖冬云
(湖北省武汉市黄陂区人民医院,湖北 武汉 432200)
原发性甲状腺功能亢进发展至肝脏时,导致肝脏肿大、黄疸、肝功能异常等症状,严重时发展为肝硬化,严重威胁患者身体健康,需要进行及时有效治疗[1]。临床上常采用外科手术进行治疗,疗效确切,治愈率较高。本文主要探讨甲状腺全切术治疗原发性甲状腺功能亢进效果,为今后临床治疗提供参考,现分析如下。
1 资料与方法
1.1 一般资料
从我院2015年4月~2017年4月的原发性甲状腺功能亢进患者中选取60例,分为对照组和观察组。其中,对照组30例,男17例,女13例;年龄27~48岁,平均(36.46±7.39)岁;Ⅱ度肿大19例,Ⅲ度肿大11例。观察组30例,男16例,女14例;年龄28~49岁,平均(36.18±7.65)岁;Ⅱ度肿大18例,Ⅲ度肿大12例。两组基线资料(P>0.05),具可比性。
1.2 方法
对照组进行甲状腺次全切术,观察组进行甲状腺全切术。两组均进行手术治疗,做领式切口在胸骨上两横指位置,切口按照皮纹方向进行到甲状腺外缘,根据组织结构依次切开,将胸骨切迹下到甲状软骨上端的皮瓣分离,做筋膜切口在胸锁突肌前端,切断颈前肌并结扎止血。对照组分离甲状腺外缘,并结扎内缘血管及悬韧带,按顺序分离结扎甲状腺上动、中静脉;将甲状腺下极分离,贴近腺体分离结扎甲状腺下动静脉,避免喉返神经暴露,切除双侧腺叶,保留小部分腺体,进行缝合,冲洗消毒创面后放置引流管。观察组贴近待处理的甲状腺腺体上极,分离结扎上、中静脉;对下极进行处理,从下动脉至甲状腺处进行结扎,只要保护下动脉,将甲状腺向中线处牵拉,暴露背侧,切断甲状腺的周围组织,切除两侧腺叶和峡部,冲洗消毒创面后缝合,放置引流管。
1.3 观察指标
对两组术中出血量、手术时间、住院时间进行比较,分析两组治疗前后的肝功能变化情况,包括谷草转氨酶(AST)、丙氨酸转氨酶(ALT)、碱性磷酸酶(ALP)、谷氨酰基转移酶(GGT)等指标。
1.4 统计学处理
采用SPSS 20.0统计学软件进行数据统计分析,以均数±标准差(±s)表计量资料,比较采用t检验,计数资料以[n(%)]表示,检验采用x2,P<0.05表示比较差异具统计学意义。
2 结 果
2.1 两组的手术情况比较
观察组患者的手术出血量少于对照组,观察组的手术时间、住院时间均短于对照组(P<0.05),见表1。
表1 两组手术情况比较(±s)

表1 两组手术情况比较(±s)
注:与对照组比较,aP<0.05
组别 手术时间(min) 术中出血量(ml) 住院时间(d)观察组(n=30) 123.53±41.73a 143.84±15.41a 7.89±4.42a对照组(n=30) 156.87±39.25 217.78±42.52 13.53±5.35
2.2 两组的肝功能情况比较
治疗后,观察组AST、ALT、ALP、GGT等肝功能指标变化均优于对照组(P<0.05),见表2。
表2 手术前后肝功能变化比较(±s,u/L)
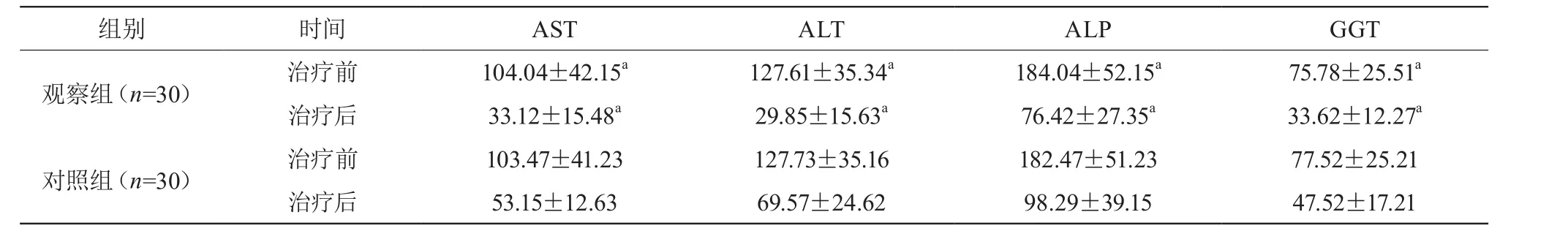
表2 手术前后肝功能变化比较(±s,u/L)
注:与对照组比较,aP<0.05
组别 时间 AST ALT ALP GGT观察组(n=30) 治疗前 104.04±42.15a 127.61±35.34a 184.04±52.15a 75.78±25.51a治疗后 33.12±15.48a 29.85±15.63a 76.42±27.35a 33.62±12.27a对照组(n=30) 治疗前 103.47±41.23 127.73±35.16 182.47±51.23 77.52±25.21治疗后 53.15±12.63 69.57±24.62 98.29±39.15 47.52±17.21
3 讨 论
原发性甲状腺功能亢进是一种自身免疫性内分泌疾病,会对多种器官功能造成影响[4]。甲状腺激素会对肝脏造成损伤,在高代谢情况下,引发免疫性损伤、肝脏代谢障碍及心力衰竭等,进而造成患者肝功能受损,引发甲亢性肝病[5-6]。对此,患者需要进行及时有效的治疗,避免延误治疗而加重,累及肝功能。目前,治疗原发性甲状腺功能亢进的常用及有效方法为外科手术,但由于甲状腺分布着丰富的血管神经,且手术导致的并发症较多[7-8]。本文对甲状腺全切术与甲状腺次全切术的治疗效果进行了探究。
研究结果显示,观察组手术出血量(143.84±15.41)ml少于对照组,手术时间(123.53±41.73)min、住院时间(7.89±4.42)d均短于对照组;治疗后,观察组AST、ALT、ALP、GGT等肝功能指标变化均有所改善,且观察组改善程度明显优于对照组;由此可见,甲状腺全切术治疗效果优于甲状腺次全切术。行甲状腺全切术,应用精细化被膜解剖法,患者术中出血量明显减少,手术时间短,可以有效降低对患者机体伤害。在术后,两组肝功能指标均有所改善,且进行甲状腺全切术患者的肝脏功能改善更加显著。由于对照组保留部分腺体,病变源不能彻底的去除,极易导致甲亢的复发;进行甲状腺次全切手术后,余留部分腺体,虽然可以使患者甲状腺功能大部分保持正常,但存在甲亢复发的风险。而且,只要在熟悉结构的基础上,进行精细操作,行甲状腺全切术患者甲状腺功能降低情况并不比甲状腺次全切术增加。受到样本数量、时间等因素的限制,探讨甲状腺全切术治疗原发性甲状腺功能亢进疗效及对患者肝功能的影响还存在不足之处,有待临床进一步深入验证。
综上所述,进行甲状腺全切术比甲状腺次全切术治疗效果更好,极大缩短手术时间,出血减少,减轻患者庝痛,有利于患者术后恢复,且进行甲状腺全切术的肝功能改善情况较好,患者复发率低,值得推广普及。
[1] 程丽芳.改良甲状腺次全切术治疗甲状腺功能亢进症45例[J].河南医学高等专科学校学报,2016,28(01):26-27.
[2] 古仲相,霍红军,张永红.甲状腺癌患者行甲状腺全切术或近全切术的对比研究[J].中国医药科学,2016,6(04):136-138.
[3] 江学志.甲状腺全切除治疗原发性甲状腺功能亢进症合并甲状腺癌24例[J].中国实用医药,2016,11(27):64-65.
[4] 刘兆东.甲状腺癌行甲状腺全切术治疗与近全切术的临床效果对比[J].临床医药文献电子杂志,2017,4(37):7181.
[5] 冯方栋,孙团起.甲状腺全切除术治疗结节性甲状腺肿瘤的临床效果观察[J].中国社区医师,2017,33(27):41-42.
[6] 许杰艺,卢雄伟,黎 亮,等.探讨甲状腺全切术治疗甲状腺癌的安全性[J].数理医药学杂志,2017,30(10):1461-1462.
[7] 何 炎,蔡泽云,李建国.甲状腺癌行甲状腺全切手术的安全性研究[J].现代诊断与治疗,2016,27(23):4507-4508.
[8] 刘振国.甲状腺全切术治疗甲状腺功能亢进症的临床研究[J].当代医学,2017,23(06):122-123.

