腰-硬联合麻醉在腹式全子宫切除术中的麻醉效果及安全性分析
崔悦
(锦州市妇婴医院麻醉科,辽宁 锦州 121000)
腰-硬联合麻醉在腹式全子宫切除术中的麻醉效果及安全性分析
崔悦
(锦州市妇婴医院麻醉科,辽宁 锦州 121000)
目的 观察腰-硬联合麻醉(CSEA)在腹式全子宫切除术中的麻醉效果,并分析其麻醉安全性。方法 应用随机对照试验对74例腹式全子宫切除术患者进行研究,随机将患者分为两组,每组37例,对照组术中予以连续硬膜外麻醉(CEA),观察组术中予以CSEA,观察两组患者麻醉效果,记录麻醉起效时间、麻醉药用量、麻醉阻滞完善时间以及不良反应。结果 观察组麻醉优良率明显高于对照组(P<0.05);观察组麻醉起效时间明显短于对照组,观察组阻滞完善时间明显多于对照组,麻醉药物用量明显少于对照组(P<0.05);观察组血压下降快于对照组,观察组术后并发症及辅助药应用率明显低于对照组(P<0.05)。结论 腰-硬联合麻醉在腹式全子宫切除术中的应用效果确切,可取得满意的麻醉效果,且麻醉安全性高,可在临床上推广及应用。
腹式;全子宫切除术;腰-硬联合麻醉;连续硬膜外麻醉
腹式全子宫切除术又称经腹全子宫切除术,是治疗子宫肌瘤等良性病变、子宫内膜癌、宫颈原位癌及附件恶性肿瘤等疾病的一种手术方式。腹式全子宫切除术要求子宫和盆腔肌肉关联的韧带松弛效果良好[1]。临床常用的麻醉方式有CSEA、CEA、椎管内麻醉等,CEA和椎管内麻醉的麻醉阻滞不完善,肌松效果不佳[2-3]。本研究采用随机对照试验对本院接诊的74例患者进行分析研究,旨在研究CSEA在腹式全子宫切除术中的应用效果,现报道如下。
1 资料与方法
1.1 临床资料 试验对象来自于本院2016年2月~2017年2月妇科接诊的74例腹式全子宫切除术患者,将患者随机分为两组。观察组37例,患者年龄21.3~44.8岁,平均年龄(33.05±5.1)岁;体质量 44.7~73.2 kg,平均体质量:(58.95±7.15)kg。ASA分级:级20例,Ⅱ级17例。对照组37例,患者年龄21.1~44.3岁,平均年龄(32.70±4.7)岁;体质量44.2~73.3 kg,平均体质量(58.75±7.12)kg。ASA分级:Ⅰ级19例,Ⅱ级18例。两组患者临床资料比较差异无统计学意义,具有可比性。
1.2 麻醉方法 术前准备:患者入室前无需用药,进入手术室后,严密检测患者的心率、血压、心电图、血氧饱和度情况。建立静脉通道,通道建立后30 min输入复方林格液,6 ml/kg。患者保持侧卧位,取L2~3间隙作为穿刺点。
观察组:本组患者接受CSEA,硬膜外穿刺成功后,使用腰穿透针刺入蛛网膜下隙,有脑脊液回流后,按0.2 ml/s注入罗帕卡因2.5 ml,罗帕卡因注入前经10%葡萄糖溶液稀释,退出腰穿针。
对照组:本组患者接受CEA,硬膜外穿刺成功后,经硬膜外强注入利多卡因5 ml。
在两组患者尾端置入硬膜外导管,置入深度为3 cm,拔出硬膜外穿刺针,固定导管,协助患者保持平卧。5 min后,采用针刺法检测两组患者的感觉阻滞平面,根据患者情况,硬膜外追加0.75罗帕卡因,直到感觉阻滞平面达T8方可实施手术,若患者术中有牵拉不适或体动,则注入0.5 mg芬太尼。若患者平均动脉压不足60 mmHg,或平均动脉压低于基线值的20%,则静注15 mg麻黄碱。根据患者的麻醉起效时间、麻醉效果、麻醉组织完善时间,追加麻醉用量。
1.3 观察指标及评价标准 麻醉效果评价:①优:术中,患者无体动,无牵拉反应,肌松效果良好。②良:术中,患者有疼痛不适或轻微的牵拉反应,肌松效果欠佳,静注芬太尼后,情况有所好转。③差:术中,患者有疼痛不适,且存在明显的牵拉反应,肌松效果差,患者改用全身麻醉。
观察指标:①记录麻醉起效时间、阻滞完善时间、麻醉药物用量。②记录血压下降率、辅助药应用率、术后并发症发生率。
1.4 统计学方法 本组研究数据均由SPSS15.0软件处理,计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用“x±s”表示,组间比较采用t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 两组的麻醉优良率比较 比较观察组和对照组的麻醉优良率,观察组明显高于对照组,两组数据比较,差异有统计学意义(P<0.05),见表1。
2.2 两组麻醉起效时间、阻滞完善时间、麻醉药物用量比较 观察组麻醉起效时间明显短于对照组,观察组阻滞完善时间明显多于对照组,麻醉药物用量明显少于对照组,两组数据比较,差异有统计学意义(P<0.05),见表2。
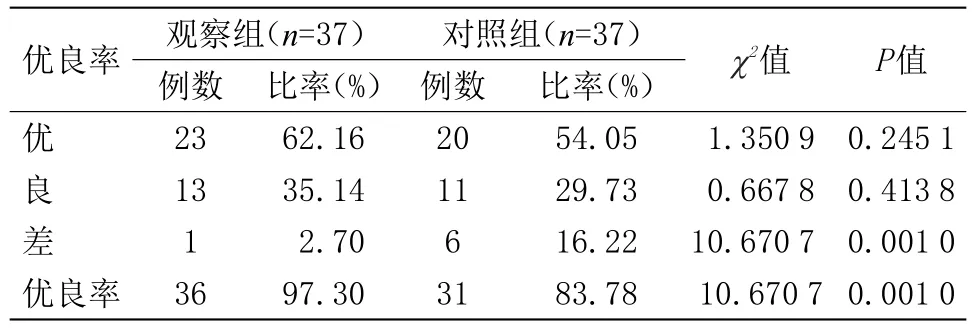
表1 两组的麻醉优良率比较(n)

表2 两组麻醉起效时间、阻滞完善时间、麻醉药物用量比较(x±s)
2.3 两组不良反应率比较 观察组血压下降快于对照组,观察组辅助药应用率和术后并发症发生率低于对照组,组间数据比较,差异有统计学意义(P<0.05),见表3。

表3 两组不良反应率比较(n)
3 讨论
腹式全子宫切除术是治疗子宫良性病变、子宫恶性肿瘤、两侧附件病变、卵巢及输卵管恶性肿瘤等妇科疾病的手术。行腹式全子宫切除术时必须对患者实施麻醉,该手术对麻醉的要求是麻醉阻滞完善,肌松效果好。以往临床多采用硬膜外麻醉或腰麻,但两种麻醉方式均不是理想的选择,单纯蛛网膜下腔麻醉的麻醉阻滞时间长,术后患者镇痛有一定局限性[4]。硬膜外麻醉的麻醉起效时间长,通常需要追加麻醉药物,且骶神经阻滞不全,需要大量镇痛、镇痛药物辅助麻醉,才可避免牵拉反应的发生,但追加麻醉药物会对患者的呼吸系统和循环系统造成干扰,麻醉风险较高[5]。腰-硬联合麻醉是近年来开展的新型椎管内麻醉方式,硬膜外阻滞的灵活性高,通过硬膜外导管连续给药,不仅能够避免腰麻阻滞时间受限的问题,还能减少患者术后镇痛药的用量,另外,还有腰麻阻滞时间快、麻醉效果佳、麻醉用量少等亚欧店,可避免硬膜外麻醉的缺陷,麻醉质量较高。
本研究中,两组患者均取L2~3间隙进行穿刺,术中使用留置的硬膜外导管追加麻醉药,给药方便,更利于麻醉维持,还便于术后镇痛。姚益冰[6]研究证实,CSEA的麻醉效果明显优于对照组。本研究中,观察组的麻醉优良率明显高于对照组,其研究结果与上述研究结果相符。表明CSEA的麻醉效果比CEA的麻醉效果更理想。研究发现,观察组麻醉用药剂量明显少于对照组,说明CSEA能减少麻醉药物的用量,从而降低了患者麻醉风险。观察组麻醉起效时间,阻滞完善时间明显短于对照组,进一步证实了CSEA的麻醉效果。本次研究中,所用的麻醉药物是罗帕卡因,该药物再2008年被美国食品药品管理局比准用于该手术中[7],与以往临床采用的布比卡因比较,两种药物的麻醉效果还有待进一步观察研究。
研究指出,CSEA的麻醉阻滞效果比CEA更好,原因是CSEA能阻断伤害性刺激的传导通路,从而降低了患者的应激反应,保持呼吸循环系统的稳定,更利于患者术后康复[8]。在CSEA可达到T8~S5的麻醉平面,麻醉效果更理想,镇痛效果佳,患者肌松效果较好,因此,手术开展顺利。而在CEA中,由于麻醉镇痛效果欠佳,肌松效果不理想,患者应激反应严重,术中可能出现疼痛不适,当手术无法顺利进行时,患者需要改变麻醉方式为全麻。两组患者在麻醉前均需要预充补液,从而保持比较稳定的血流动力学,但两组患者在麻醉后,均有血压下降现象,且对照组血压下降率高于观察组。原因是,CSEA麻醉阻滞平面广,麻醉药物是直接作用与脊神经,因此麻醉阻滞起效快,而CEA的麻醉药物就要通过扩散、渗透,才能到达阻滞神经根,因此麻醉阻滞时间长,CSEA集合了腰麻和硬膜外的优点,避免了反复穿刺对脊上韧带的损伤,加上腰麻针比较细,对硬脊膜的损伤小,患者术后不良反应也较低[9-10]。不仅如此,CSEA的麻醉安全性高,患者术后并发症发生率较少,本研究结果证实,观察组术后并发症发生率明显低于对照组,证实了这一结果。
综上所述,腰-硬联合麻醉在腹式全子宫切除术中的应用效果确切,可取得满意的麻醉效果,且麻醉安全性高,可在临床上推广及应用。
[1] 姜春浩.腰硬联合麻醉与连续硬膜外麻醉在全子宫切除术中的应用比较[J].中国妇幼保健,2009,24(27):3877-3878.
[2] 张军,仝健.腰硬联合阻滞在腹式子宫全切术中的应用[J].当代医学,2009,15(7):29-30.
[3] 何利平,黄松甫.腰-硬联合麻醉在经腹子宫全切术中的应用[J].中国医药导刊,2009,11(6):1065.
[4] 苏艺峰.腰硬联合麻醉与持续硬膜外麻醉在全子宫切除术中的应用效果[J].河北医学,2017,23(1):75-78.
[5] 唐培佳,梁勇升,黄今肇,等.腰—硬联合麻醉在子宫全切除术的应用[J].广西医科大学学报,2013,30(2):273-275.
[6] 姚益冰.腰硬联合麻醉在子宫全切术中的应用[J].现代中西医结合杂志,2007,16(5):657-658.
[7] 贺涛,袁向华,吴建新,等.左旋布比卡因、布比卡因和罗哌卡因腰硬联合麻醉用于子宫全切术的临床比较[J].医学临床研究,2010,27(11):2051-2052.
[8] 范国义,韩志强.罗哌卡因对腰硬联合麻醉下子宫全切术患者运动神经阻滞的影响[J].检验医学与临床,2016,13(15):2095-2096.
[9] 刘昌伟,李晋,朱睿,等.阴式全子宫切除术腰-硬联合麻醉与硬膜外麻醉的比较[J].医学综述,2014,20(4):756-757.
[10]徐辉,李梅娜,史潇,等.腰硬联合麻醉下术中静脉右美托咪啶对术后硬膜外镇痛的影响[J].现代生物医学进展,2013,13(36):7039-7042.
10.3969/j.issn.1009-4393.2018.01.048

