影响甲状腺术后恶心呕吐相关危险因素的探究
, ,
(皖南医学院第一附属医院 弋矶山医院 麻醉科,安徽 芜湖 241001)
·麻醉医学·
影响甲状腺术后恶心呕吐相关危险因素的探究
常燕,曹亚,戴泽平
(皖南医学院第一附属医院 弋矶山医院 麻醉科,安徽 芜湖 241001)
目的:探讨影响甲状腺术后恶心呕吐(PONV)发生的危险因素,为临床防治提供参考依据。方法选取甲状腺切除手术患者120例,年龄18~63岁,ASA分级Ⅰ~Ⅱ级,术前采用焦虑自评量表(SAS)和抑郁自评量表(SDS)对患者进行心理状态评估,记录可能与PONV发生的相关危险因素,包括性别、年龄、体质量指数、有无吸烟史、晕动病史和手术时间等。观察患者术后24 h内PONV发生情况。结果120例患者中,发生PONV患者共75例。单因素分析发现有症状组与无症状组PONV发生率在性别、吸烟史、晕动史、手术时间及术前焦虑水平上差异有统计学意义(P<0.05),在年龄、体质量指数及术前抑郁评分上差异无统计学意义(P>0.05);Logistic回归分析结果示PONV发生风险与性别、非吸烟史、晕动史、手术时间及术前焦虑水平存在正相关关系,而与年龄、体质量指数和术前抑郁评分无相关性。结论患者性别、术前焦虑水平、非吸烟史、晕动病史、手术时间是甲状腺术后PONV发生的高危因素,而年龄、体质量指数及术前抑郁程度与PONV发生无相关关系。
甲状腺手术;术后恶心呕吐;Logistic回归分析
术后恶心呕吐(postoperative nausea and vomiting,PONV)是麻醉手术后患者最为常见的并发症之一,不仅延长了患者住院时间,增加了患者经济负担,降低了患者对手术治疗效果的满意度,同时也给患者带来了不良后果,如食管损伤、电解质酸碱平衡紊乱、吸入性肺炎、窒息等[1]。目前,外科手术患者PONV总发生率约为20%~30%,而甲状腺手术因其特殊性,PONV发生率可高达63%~84%[2-3]。近年来,国内外学者虽对PONV的危险因素及治疗进行了较多研究,但单纯对甲状腺术后恶心呕吐危险因素的分析报道仍较少。因此,本研究旨在探讨影响患者甲状腺术后恶心呕吐的危险因素(包括性别、年龄、体质量指数、术前焦虑抑郁程度、有无吸烟史、晕动病史、手术时间等),以期为临床预防及治疗提供依据。
1 资料与方法
1.1 研究对象 选取弋矶山医院择期行甲状腺手术患者120例,ASA分级Ⅰ~Ⅱ级,年龄18~63岁。入选手术类型包括单侧或双侧甲状腺切除术。排除以下患者:①合并有脑、心脏等重要器官系统性疾病;②高血压、糖尿病患者;③颈椎病患者;④近期服用阿片类镇痛药物患者;⑤曾患有术后恶心呕吐史;⑥已确诊的焦虑或抑郁症;⑦围术期接受止吐药物干预者。经院伦理委员会批准,所有患者均签署知情同意书。
1.2 方法 患者入手术室后,开放外周静脉,常规监测NIBP、ECG、SpO2等生命体征。予以静脉注射咪唑安定0.05 mg/kg、芬太尼4 μg/kg、异丙酚1.5~2 mg/kg、维库溴铵0.1 mg/kg麻醉诱导气管插管,连接麻醉机行机械通气。术中麻醉维持给予异丙酚4~8 mg/(kg·h)和瑞芬太尼0.1~0.2 μg/(kg·min)持续静脉泵注,采用脑电双频指数(BIS)监测术中麻醉深度,维持BIS值在45~60之间。患者头部体位摆放由外科医生完成,术中不给予患者任何止吐药物。术后观察患者24 h内有无发生PONV,并将患者分为有症状组和无症状组。
1.3 观察指标 记录患者年龄、性别、体质量指数(body mass index,BMI)、术前焦虑程度和抑郁程度、有无吸烟史、手术史、晕动史、手术时间及术后24 h有无发生恶心、呕吐。入选患者术前心理状态采用焦虑自评量表(self-rating anxiety scale,SAS )和抑郁自评量表(self-rating depression scale,SDS)评估。恶心严重程度采用视觉模拟评分法(NVAS) 判定:以 10 cm 直尺为标尺,一端表示无恶心呕吐,另一端表示极其严重的恶心呕吐,分值范围为0~10分。患者根据主观感受在标尺上标记恶心程度。0~1分,无恶心;2~3分,轻度恶心;4~6分,中度恶心;≥7分,重度恶心。本研究中患者出现呕吐或恶心(NVAS评分>1)即认为发生PONV。
2 结果
2.1 一般资料 120例患者均完成了术前心理状态评估和术后恶心呕吐的调查。术后出现PONV患者共75例(62.5%),其中男性11例(11/27,40.7%),女性64例(64/93,68.8%),见表1。
2.2 甲状腺术后PONV相关危险因素分析
2.2.1 单因素分析结果 两组患者在性别、吸烟史、晕动病史、手术时间、SAS评分上差异具有统计学意义;在年龄、BMI及SDS评分上差异无统计学意义(表1) 。
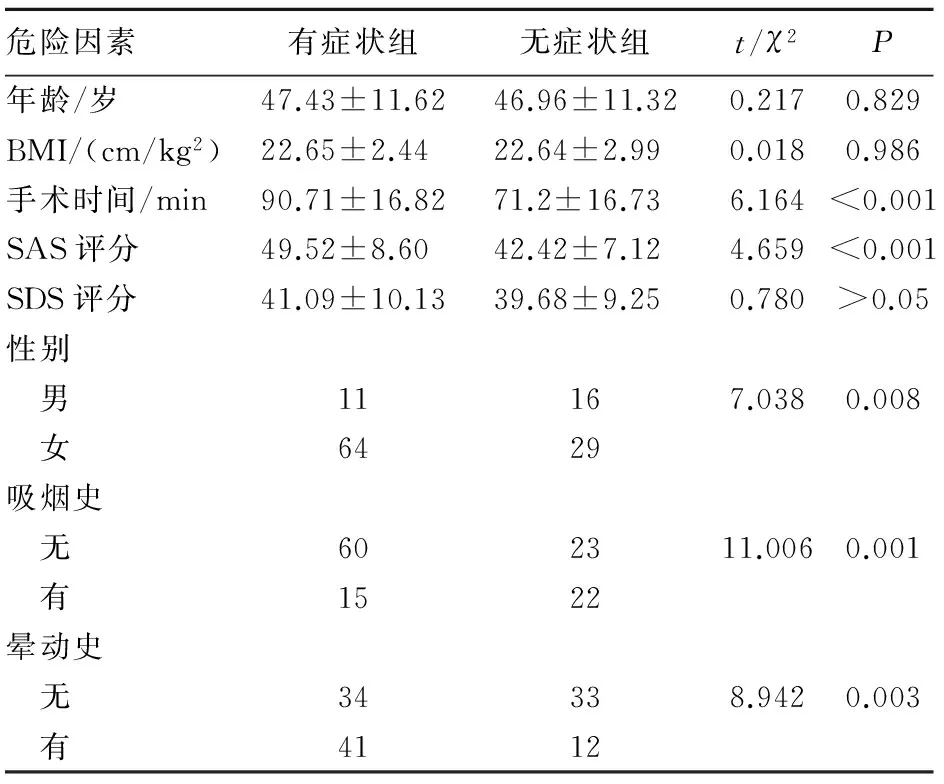
危险因素有症状组无症状组t/χ2P年龄/岁47.43±11.6246.96±11.320.2170.829BMI/(cm/kg2)22.65±2.4422.64±2.990.0180.986手术时间/min90.71±16.8271.2±16.736.164<0.001SAS评分49.52±8.6042.42±7.124.659<0.001SDS评分41.09±10.1339.68±9.250.780>0.05性别 男11167.0380.008 女6429吸烟史 无602311.0060.001 有1522晕动史 无34338.9420.003 有4112
2.2.2 Logistic回归分析结果 以是否发生PONV情况为因变量(Y,发生=1,未发生=0),以性别、吸烟史、晕动史、手术时间、年龄、BMI、抑郁评分和焦虑评分为自变量(X,性别:男=1,女=2;吸烟史:无=0,有=1;晕动史:无=0,有=1;其他变量为连续性变量)。结果显示:甲状腺手术PONV发生风险与性别、无吸烟史、晕动史、手术时间及患者术前焦虑状态存在正相关关系,而与年龄、BMI和术前抑郁评分无相关性(表2)。
3 讨论
PONV主要包括三个症状,即恶心、呕吐及干呕。研究表明不同种类、不同部位手术PONV发生情况各有不同。如胃肠道及腹腔镜手术由于剧烈的胃肠牵拉和CO2气腹影响,患者PONV不仅发生率高,而且程度也较重。甲状腺手术由于体位特殊,患者头、颈部常呈过伸位,手术操作部位又紧邻食管,易引起牵拉造成术后恶心呕吐,其发生率可高达63%~84%。本研究120例患者有75例发生了恶心呕吐,发生率达62.5%。因此,对于甲状腺手术如何预防乃至避免PONV的发生是临床工作亟需解决的一项难题。本研究从PONV发生机制入手,着重探讨了可能与甲状腺手术术后恶心呕吐相关的危险因素:性别、年龄、体质量指数、术前焦虑情况、有无吸烟史、晕动病史及手术时间。
3.1 性别与PONV发生的关系 有文献报道PONV的发生与性别因素密切相关,女性患者PONV发生率约是男性患者的1.7倍[4-5]。有学者认为这可能与女性患者血浆含有较多性激素黄体酮和促性腺激素有关[3]。本研究27例男性病人有11例发生恶心呕吐,93例女性有64例发生PONV症状,男性患者发生率为40.7%,女性患者的发生率为68.8%,两组差异具有统计学意义。表明女性患者是甲状腺术后恶心呕吐的危险因素,性别可能是PONV发生的独立危险因素。
表2 PONV发生风险的Logistic回归分析

观察指标回归系数标准误Waldχ2POR95%CI年龄-0.0030.0270.0140.9070.997[0.945,1.051]BMI-0.0680.1170.3370.5620.934[0.743,1.175]性别1.8430.6328.5030.0046.314[1.830,21.789]吸烟史-1.5940.6346.3200.0120.203[0.059,0.704]晕动史1.4250.6035.5860.0184.159[1.276,13.56]手术时间0.0720.01816.3900.0001.074[1.038,1.112]SAS0.1450.0469.9610.0021.156[1.056,1.264]SDS0.0380.0321.4530.2281.039[0.976,1.106]常量-15.0764.52611.0950.0010.000
3.2 年龄与PONV发生的关系 PONV与成人年龄是否相关仍存在着争议。有研究认为年龄每增加10 岁,PONV发生率就可降低13%,且70 岁以上老年患者PONV 发生率明显低于年轻人[3,6]。该现象可能与老年人各种反射不活跃及服用较多阿片类镇痛药有关。不过,Eberhart等研究发现年龄并不是影响PONV发生的主要因素[7]。本研究纳入患者年龄跨度为18~63岁,平均年龄为(41.2±11.47)岁,有症状组与无症状组间年龄差异无统计学意义(P>0.05)。因此,对于年龄是否与术后PONV的发生相关仍需要大样本多年龄段的分析研究。
3.3 体质量指数与PONV发生的关系 一般认为肥胖可增加PONV发生风险,但有研究表明BMI可能与 PONV发生并不相关[6]。本研究结果显示有症状组与无症状组患者BMI差异无统计学意义(P>0.05)。不过,病态肥胖患者(超过理想体质量的2倍)在接受超过3 h的手术后其PONV发生率高于非肥胖者[6]。
3.4 术前焦虑程度与PONV发生的关系 甲状腺手术患者以女性居多。有文献报道女性患者较男性在手术前更易出现焦虑症状,其发生率可达11%~80%。国外研究认为术前患者心理状态能够影响术后PONV发生。一方面因为术前焦虑可引起机体的应激反应,使儿茶酚胺(包括5-HT、多巴胺等)、生长激素、催乳素等的释放增加,胃排空延迟而导致恶心呕吐[5];另一方面,可能与患者焦虑时常会不自主地吞咽气体,引起上消化道扩张有关。Chen等[8]研究发现与术前未使用米氮平患者相比,使用米氮平患者术前焦虑水平较低,术后恶心呕吐发生风险也较低。本研究单因素分析和Logistic回归分析结果均表明患者术前焦虑程度与术后PONV的发生有着密切关联。然而,在抑郁状态方面,本研究尚未发现患者术前抑郁程度与术后恶心呕吐有相关性。
3.5 吸烟史与PONV发生的关系 研究证实全麻患者中不吸烟患者PONV的发生风险是吸烟患者1.5~2.5倍,不吸烟已然是PONV发生的独立危险因素[9]。由此,不少学者尚把长期吸烟史作为PONV发生的一个遏制因素。这可能是因为:①长期吸烟患者对恶心呕吐应激源耐受性增加。通过耐受机制患者在长期的适应过程中势必也可对其他引起呕吐的刺激(如麻醉药物、手术刺激等)产生交叉耐受;②长期吸烟可引起肝脏烟碱代谢及大脑烟碱受体功能的改变;③烟雾中含有的NO可促进肠蠕动,从而抑制恶心的发生;④吸烟能通过诱导细胞色素P450酶系统影响麻醉药物的代谢,从而降低PONV的发生风险;⑤吸烟影响机体多巴胺系统[9]。
PONV是多因素共同作用的结果,诱发因素较多,患者性别、术前焦虑水平、非吸烟史、晕动病史、手术时间均是甲状腺手术PONV发生的高危因素。因此,对PONV高风险患者的防治应多角度综合考虑,尽量减少并发症的发生,促进患者快速康复。
[1] STOICEA N,GAN TJ,JOSEPH N,etal. Alternative Therapies for the Prevention of Postoperative Nausea and Vomiting[J]. Front Med,2015,16(2):1023-1033.
[2] IQBAL IM,SPENCER R. Postoperative nausea and vomiting[J]. Anaesth Intens Care Med,2012,13(12):613-616.
[3] ZHANG H,BU XF,CHEN W,etal.The risk factors of thyroidectomy postoperative vomiting:a retrospective analysis[J].Clinical Medicine in Practice,2010,14 (7):93-100.
[4] LEE YZ,LEE RQ,THINN KK,etal. How patients fare after anaesthesia for elective surgery:a survey of postoperative nausea and vomiting,pain and confusion[J]. Singapore Med J,2015,56(1):40-46.
[5] FUJII Y. Postoperative nausea and vomiting and their sex differences[J]. Masui the Japanese Journal of Anesthesiolgy,2009,58(1):59-66.
[6] TORRES K,SZUKALA M,TORRES A,etal. Assessment of the correlation between gender,age,body mass index and the severity of postoperative pain,nausea and vomiting in patients undergoing laparoscopic cholecystectomy[J]. Pol Merkur Lekarski,2015,39(229):9-13.
[7] EBERHARTL HJ,GELDNER G,KRANKE P,etal. The development and validation of a risk score to predict the probability of postoperative vomiting in pediatric patients[J]. Anesthesia & Analgesia,2004,99(6):1630-1637.
[8] CHEN CC,LIN CS,KO YP,etal. Premedication with mirtazapine reduces preoperative anxiety and postoperative nausea and vomiting[J]. Anesthesia & Analgesia,2008,106(1):109-113.
[9] GOLDING JF,PROSYANIKOVA O,FLYNNl M,etal. The effect of smoking nicotine tobacco versus smoking deprivation on motion sickness[J]. Autonomic Neuroscience Basic & Clinical,2011,160(1-2):53-58.
Riskfactorsassociatedwithpostoperativenauseaandvomitinginpatientsfollowingthyroidsurgery
CHANGYan,CAOYa,DAIZeping
Department of Anesthesiology,The First Affiliated Hospital of Wannan Medical College,Wuhu 241001,China
Objective:To investigate the primary risk factors associated with postoperative nausea and vomiting (PONV) in patients after thyroidectomy for clinical evidence to manage such complications.Methods:One hundred and twenty patients(aged from 18 to 63 years,ASA I-II) undergoing thyroidectomy,were included. Psychological status of patients were assessed by Self-Rating Anxiety Scale (SAS) and Self-Rating Depression Scale (SDS). Other risk factors related to PONV were recorded,including gender,age,body mass index (BMI),smoking history,history of motion sickness and duration of surgery. The incidences of PONV were observed within 24 hours after operation.Results:Of the 120 patients,PONV occurred in 75. Univariate analysis showed that the incidence of PONV was significantly different regarding gender,smoking history,motion sickness,duration of surgery and SAS scores between symptomatic group and asymptomatic group(P<0.05),yet the difference was not significant concerning age,BMI and SDS scores (P>0.05). Logistic regression analysis also indicated that there was positive correlation between gender,smoking history,history of motion sickness,duration of surgery and preoperative SAS scores with PONV,whereas there was no correlation with age,BMI and preoperative SDS scores.Conclusion:Gender,preoperative anxiety level,non-smoking history,history of motion sickness,duration of surgery are the primary risk factors for incidence of PONV following thyroidectomy. However,age,BMI and preoperative depression level have association with PONV.
thyroid surgery;postoperative nausea and vomiting;Logistic regression analysis
1002-0217(2017)05-0490-04
皖南医学院校中青年科研基金项目(WK2014F33)
2017-02-24
常 燕(1982-),女,主治医师,硕士,(电话)13855304562,(电子信箱)cy820527@sina.com;戴泽平,男,主任医师,硕士生导师,(电子信箱)zpdai@wnmc.edu.cn,通信作者。
R 614;R 653
A
10.3969/j.issn.1002-0217.2017.05.025

