腺样体切除联合置管术治疗小儿难治性分泌性中耳炎的临床观察
方勇进
(金华市中心医院 耳鼻咽喉科,浙江 金华 321000)
腺样体切除联合置管术治疗小儿难治性分泌性中耳炎的临床观察
方勇进
(金华市中心医院 耳鼻咽喉科,浙江 金华 321000)
目的观察腺样体切除联合置管术治疗小儿难治性分泌性中耳炎的临床效果。方法100例难治性分泌性中耳炎合并腺样体肥大患儿随机分为实验组和对照组各50例,对照组给予单纯的腺样体切除术进行治疗,实验组进行腺样体切除联合置管术综合治疗。术后6月内定期跟踪诊察,比较两组患儿的治疗效果、中耳积液天数、复发及感染例数。结果实验组的总有效率(96%)高于对照组(84%),中耳积液天数、复发率、感染率均低于对照组,差异均具有统计学意义(Plt;0.05)。结论腺样体切除联合置管术治疗小儿难治性分泌性中耳炎,临床效果优于腺样体切除术。
腺样体切除;置管术;难治性分泌性中耳炎;疗效
中耳炎泛指中耳内部结构的炎性病变,分为化脓性和非化脓性两大类。儿科常见疾病——难治性分泌性中耳炎(otitis media with effusion,OME)即属于非化脓性中耳炎的一种,多由腺样体肥大导致的咽鼓管功能障碍引起,以听力下降、鼓室积液为主要特征,易反复。由于儿童性质特殊,既没有形成完善的免疫系统功能,又不能进行明确的主诉,常常造成疾病的漏诊和延误,预后较差,给患儿的语言、智力发育都带来消极影响。本研究采用腺样体切除联合置管术治疗小儿OME,取得满意效果。
1 资料与方法
1.1 一般资料选取 2010年8月—2015年8月我院收治的难治性分泌性中耳炎合并腺样体肥大患儿共100例,入院时情况良好,无耳聋家族史、精神病史、智力发育障碍及其它遗传疾病;OME诊断标准:(1)长期伴随中耳炎反复发作、耳痛、睡眠障碍等情况;(2)听力损失在20dB以上;(3)OME持续时间至少在三个月以上;(4)伴永久性耳聋、语言发育迟缓等高危因素;(5)有鼓膜或中耳结构损害加重等情况;(6)鼓膜后上方内陷囊袋、内陷黏连及内角化物积存,临床症状主要表现为听力下降、耳闷、疼痛、鼻塞、打鼾、张口呼吸等;均经纯音测听检查有不同程度的耳聋,经鼻炎侧位片或者纤维鼻炎镜下检查显示腺样体肥大,骨膜有不同程度的内陷并全部符合手术切除腺样体指征。将患儿随机分为对照组和实验组各50例;对照组中男28例、女22例,平均年龄7.6±1.2岁,平均病程8.1±5.8个月,合并扁桃体炎11例、合并鼻窦炎4例;观察组中男26例、女24例,平均年龄7.3±2.4岁,平均病程7.9±4.8个月,合并扁桃体炎6例、合并鼻窦炎6例;2组患儿一般资料差异无统计学意义(Pgt;0.05),所有患儿家长知情同意。
1.2 治疗方法
1.2.1 单纯腺样体切除术对照组 采用单纯腺样体切除术治疗。患儿采取仰卧位全身麻醉,经鼻腔导入细导尿管后再经口腔导出,两端打结,将口腔和咽部充分暴露。在视屏监视下,使用70°鼻内镜观察内部结构,确认腺样体、咽鼓管圆枕,咽鼓管颚等位置,然后使用电动负压吸割器,由下至上,将肥大的腺样体完全切除,在此过程中应尽量避免损伤口腔和咽部黏膜。然后再清除干净剩下的腺样体残余组织,用1%肾上腺素及生理盐水压迫止血。
1.2.2 腺样体切除联合置管术实验组 采用腺样体切除联合置管术治疗。首先使用与对照组相同的方法进行腺体切除;然后使用75%乙醇溶液对耳廓和外耳道进行消毒处理,杂物彻底清除干净后,从外耳道处导入耳内镜,并固定,用以观察鼓室内积液情况。然后将鼓膜呈放射状切开,用地塞米松和糜蛋白酶混合液反复冲洗鼓室,将鼓室内积液吸出,完全清理干净,在切口处放入T型硅胶通气管,最后用无菌棉球将外耳道堵塞。
1.2.3 术后处理 两组患儿在术后均给予头孢呋辛酯片进行抗感染治疗,每次0.25g,每天两次,最大用量不超过0.5g,餐后服药。试验组患儿置入的中耳通气管一般会在半年之内自行脱落,若无脱落,则需要在一年内手动取出。
1.3 随访 两组患儿术后1、3、6月分别进行随访,约定诊察时间。诊察时,使用电子纯音听力计施加倍频程频率纯音检测受试耳听阈;观察患儿鼻咽部症状体征,必要时可辅助血象及影像学检查,判断患儿是否并发上呼吸道感染,需要时给予相应治疗;实验组患儿要注意检查T型通气管,避免因其脱落或移动引起不良反应。记录两组患儿的治疗效果、中耳积液时间、复发情况、感染情况。
1.4 疗效评估 治疗效果分为治愈、有效和无效;按照患儿的临床症状,如耳部不适感、听力恢复情况、鼓膜恢复情况等指标来进行评估[1];治愈例数与有效例数之和为总有效例数。
1.5 统计学分析 应用SPSS17.0软件处理数据;计量资料比较用t检验,计数资料比较用χ2检验;Plt;0.05表示差异具有统计学意义。
2 结果
实验组患儿的中耳积液天数(4.22±1.73天)少于对照组( 6.12±2.31天),差异有统计学意义(Plt;0.05);随访6个月,实验组有效48例、复发4例,感染2例,对照组有效42例,复发16例,感染6例,2组的临床有效率、复发率、感染率差异均有统计学意义(Plt;0.05,表1)。随访期间,腺样体切除后的患儿打鼾、张口呼吸、鼻塞等情况均有不同程度的改善,实验组有1例患儿服药时出现轻微腹泻,两天后自行消失。
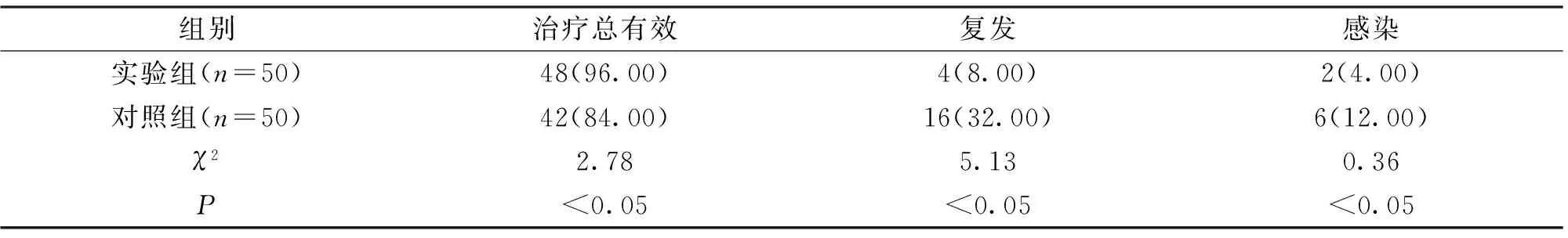
表1 随访期间患儿的治疗效果及复发、感染情况[n(%)]
3 讨论
我国儿童分泌性中耳炎的发病率约5%~21%,虽然轻症患者有自愈倾向,但仍有很大一部分儿童会出现持续、反复发作的情况。因为诊断难、治疗不及时,很容易发展成为难治性分泌性中耳炎,造成永久性耳聋等后果。单一的药物治疗,症状缓解较慢、极易复发,且副作用较多,在临床上已经不经常应用[2]。
儿童分泌性中耳炎的致病因素较多,目前的研究认为,上呼吸道感染、鼻炎鼻窦炎、骨骼异常、免疫功能低下、咽鼓管功能不良均有可能导致。其中,咽鼓管功能不良是最为常见的致病因素,而腺样体肥大是儿童时期引起咽鼓管功能不良的主要原因,它会直接压迫咽鼓管咽口,使咽鼓管出现通气功能障碍,耳内的空气通入量减少,形成负压,造成中耳内积液[3]。由于腺样体的肥大程度与难治性分泌性中耳炎的发病呈正相关,切除腺样体对小儿难治性分泌性中耳炎的治疗有积极的影响,其操作过程也相对简单[4],可在短时间内迅速解除鼓室积液的问题。但是单纯的腺样体切除后,仍然存在复发率高、疗效短暂、容易感染等诸多弊端。而鼓室置管术可以促进患儿中耳腔通气,使其保持干燥,通过平衡气压来提升患儿听力。所以本研究将二者相结合,旨在起到互补作用,有效降低小儿难治性分泌性中耳炎的复发[5]。结果显示,实验组患儿的治疗总有效率及复发、感染情况,都明显优于对照组,证实腺样体切除联合置管术治疗小儿难治性分泌性中耳炎,效果显著。手术过程中,基本实现了出血可控、麻醉效果好[6]、创伤程度低。
[1]邹坚定.Goode-T型鼓膜通气管治疗分泌性中耳炎[J].中国眼耳鼻喉科杂志, 2007,7(2):114-115.
[2]Neff MJ.AAP, AAFP, AAO-HNS release guideline on diagnosis and management of otitis media with effusion[J]. American Family Physician, 2004, 69(12):2929-2931.
[3]郑树国.慢性化脓性中耳炎患者乳突根治后出现不干耳的危险因素分析[J].实用医院临床杂志,2015,12(3): 72-74.
[4]朱永杰.儿童切除腺样体、扁桃体术后的并发症和相关处理分析[J].浙江创伤外科,2016,2(21):100-101.
[5]姚榕威,欧阳绍基,徐学江.鼓膜置管术联合腺样体切除治疗儿童分泌性中耳炎临床研究[J].中国医学创新,2015,24(13): 48 - 49.
[6]李宝钏,何晓燕,黄华君.观察七氟醚、丙泊酚联合瑞芬太尼麻醉对儿童腺样体扁桃体切除术的麻醉效果[J].浙江创伤外科,2016,20(3):594-596 .
10.3969/j.issn.1674-6449.2017.05.027
2017-02-26
方勇进(1987 - ),男,浙江金华人,本科,住院医师。
R4
A
1674-6449(2017)05-0562-02

