血流感染病原菌的分布及耐药性分析
牛俊杰 翟鹏勇
检验论著
血流感染病原菌的分布及耐药性分析
牛俊杰 翟鹏勇
目的分析血流感染病原菌的分布及耐药性,为临床医师选择抗菌药物提供参考。方法收集2011年1月1日-2016年12月31日血培养标本,采用BacT/Alert 3D 120型全自动血培养分析仪进行培养,所有分离菌株采用Vitek2-compact系统进行鉴定及药敏试验。数据分析采用Whonet 5.6软件。结果5,122份血培养标本共检出病原菌874株,阳性率为17.1%。其中革兰阳性球菌596株,占68.2%,革兰阴性杆菌265株,占30.3%,真菌属13株,占1.5%。革兰阳性菌不同菌种的耐药谱明显不同,耐甲氧西林金黄色葡萄球菌(meticillin-resistantStaphylococcus aureus,MRSA)和耐甲氧西林凝固酶阴性葡萄球菌(meticillin-resistant coagulase-negative staphylococci,MRCNS)的检出率分别为14.3%和80.6%,未发现对万古霉素耐药的菌株;肠球菌属中亦未检出对万古霉素和替考拉宁耐药的菌株,其中屎肠球菌对所测试的抗菌药物的耐药性大多数高于粪肠球菌。大肠埃希菌和肺炎克雷伯菌中产超广谱β-内酰胺酶(extendedspectrum β-lactamases,ESBLs)菌株分别占35.7%和25.5%;发现1株对亚胺培南耐药的肺炎克雷伯菌。铜绿假单胞菌对所测试抗菌药物的耐药率均低于42.9%;鲍曼不动杆菌对头孢哌酮/舒巴坦和阿米卡星的耐药率分别为26.1%和30.8%,对其他抗菌药物的耐药率均大于53.8%。凝固酶阴性葡萄球菌(coagulase-negativestaphylococci,CNS)既是血流感染病原菌,也是最常见的污染菌。结论临床医师应严格执行无菌操作,降低血培养污染率。治疗血流感染前,应积极寻找原发病灶和病原菌,做到合理使用抗菌药物,降低患者的死亡率。
血流感染;病原菌;耐药性;产ESBLs菌株
当病原微生物通过各种途径进入血流,并通过血流造成全身播散,引起各种临床症状,称为血流感染。近些年,随着创伤性诊疗技术的大量开展、各类人工装置的使用以及临床对激素和抗菌药物的广泛应用,使得血流感染的发病率呈上升趋势。引起血流感染的病原菌种类繁多,耐药性也各不相同。血流感染病死率高,严重危害生命健康,因此及时有效地控制血流感染越来越受到临床重视。为协助临床合理选用抗菌药物,笔者对874例血培养分离病原菌及其耐药性进行整理,用Whonet 5.6软件进行分析,现将结果报道如下。
1 资料与方法
1.1 标本来源 2011年1月1日-2016年12月31日住院患者血培养标本。
1.2 试剂 培养基及细菌生化反应试剂全部购自威泰科生物有限公司,药敏纸片购自Oxoid公司。
1.3 细菌分离鉴定及药敏试验 按常规方法分离细菌,采用Vitek2-compact系统进行鉴定及药敏试验,并根据CLSI对药物敏感性试验指导原则,选择相应抗菌药物组合,用纸片扩散法加以补充。Vitek2-compact系统每周做室内质控,纸片扩散法每天做室内质控。
1.4 葡萄球菌mecA介导的耐药性检测 采用头孢西丁(30 µg)作为指示药物敏感纸片。在(35±2)oC条件下培养16 h-18 h后判读。MRSA阳性判断标准为头孢西丁抑菌圈直径≤21 mm,MRSCN阳性判断标准为头孢西丁抑菌圈直径≤24 mm[1]。质控菌株:金黄色葡萄球菌ATCC25923。
1.5 大肠埃希菌超广谱β-内酰胺酶(extended-spectrum β-lactamase,ESBLs)表型确证 同时使用头孢噻肟和头孢他啶,单独和联合克拉维酸的复合物。在(35±2)oC条件下培养16 h-18 h后判读。两种药物中有任何一种在加克拉维酸后的抑菌环直径和不加克拉维酸的抑菌圈直径相差值≥5 mm,即判定为产ESBLs菌株[1]。质控菌株:肺炎克雷伯菌ATCC700603和大肠埃希菌ATCC25922。
2 结果
2.1 分离菌株的构成 5,122份血培养标本中,总共检出病原菌874株,包括革兰阳性菌596株,占68.2%;革兰阴性杆菌265株,占30.3%,真菌属13株,占1.5%。分离菌株情况见表1。
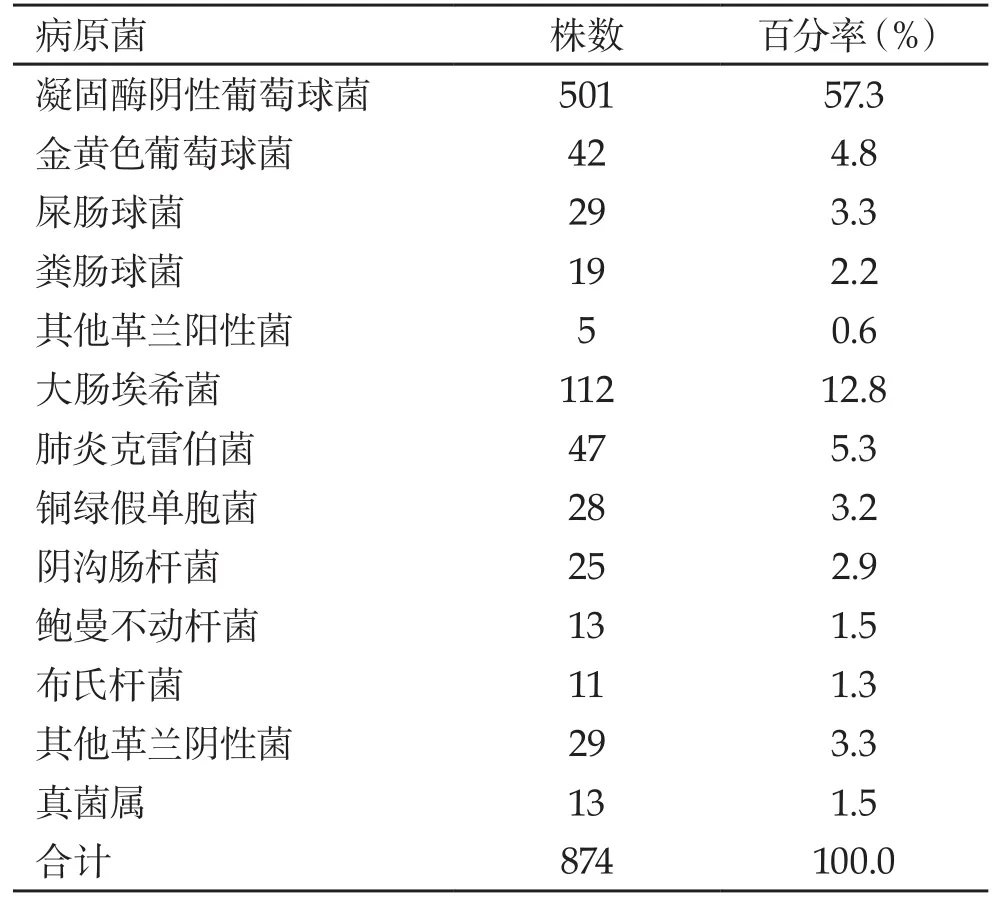
表1 血流感染病原菌的分布情况
2.2 葡萄球菌属对常用抗菌药物的耐药率 葡萄球菌属中,耐甲氧西林金黄色葡萄球菌(meticillin-resistantstaphylococcus aureus,MRSA)和耐甲氧西林凝固酶阴性葡萄球菌(meticillin-resistant coagulase negativestaphylococci,MRCNS)的检出率分别为14.3%和80.6%,金黄色葡萄球菌和凝固酶阴性葡萄球菌对青霉素G和氨苄西林的耐药率分别为88.1%和90.2%,尚未发现对万古霉素、利奈唑胺和替考拉宁耐药的菌株,见表2。
2.3 肠球菌属对常用抗菌药物的耐药率 共分离出肠球菌属48株,未检出对万古霉素和替考拉宁耐药的菌株。屎肠球菌和粪肠球菌对高浓度庆大霉素的耐药率分别为82.8%和26.3%,见表3。
2.4 肠杆菌科细菌对常用抗菌药物的耐药率 肠杆菌科细菌对碳青霉烯类抗菌药物、阿米卡星、哌拉西林/他唑巴坦和头孢哌酮/舒巴坦的耐药率较低(<28.0%)。肺炎克雷伯菌和阴沟肠杆菌对喹诺酮类药物的耐药率较低(<40.0%),而大肠埃希菌对喹诺酮类药物耐药率较高(>73.2%)。大肠埃希菌和肺炎克雷伯菌中产ESBLs菌株分别占35.7%和25.5%,见表 4。
2.5 铜绿假单胞菌和鲍曼不动杆菌的耐药率 铜绿假单胞菌对头孢他啶、头孢吡肟、头孢哌酮/舒巴坦、阿米卡星和米诺环素的耐药率均低于17.9%;鲍曼不动杆菌对头孢哌酮/舒巴坦和阿米卡星的耐药率分别为26.1%和30.8%,对其他抗菌药物的耐药率均大于53.8%,见表5。
2.6 回顾分析总结 查阅2011年1月1日-2016年12月31日血培养阳性住院患者的病历资料,结合患者的临床表现、基础疾病、阳性报警时间、病原菌种类及预后等资料进行回顾性判断是否为血流感染。最终采纳资料完整的102例患者进行分析,其中确诊为血流感染者71例。分离出凝固酶阴性葡萄球菌的患者54例,明确血流感染的17例(占凝固酶阴性葡萄球菌的31.5%);其他检出的病原菌均可确认为血流感染病例。可见凝固酶阴性葡萄球菌既是最常见的污染菌,也是血流感染病原菌之一。因此,临床对血培养阳性结果的诊断意义应综合分析,避免不必要地使用抗菌药物。
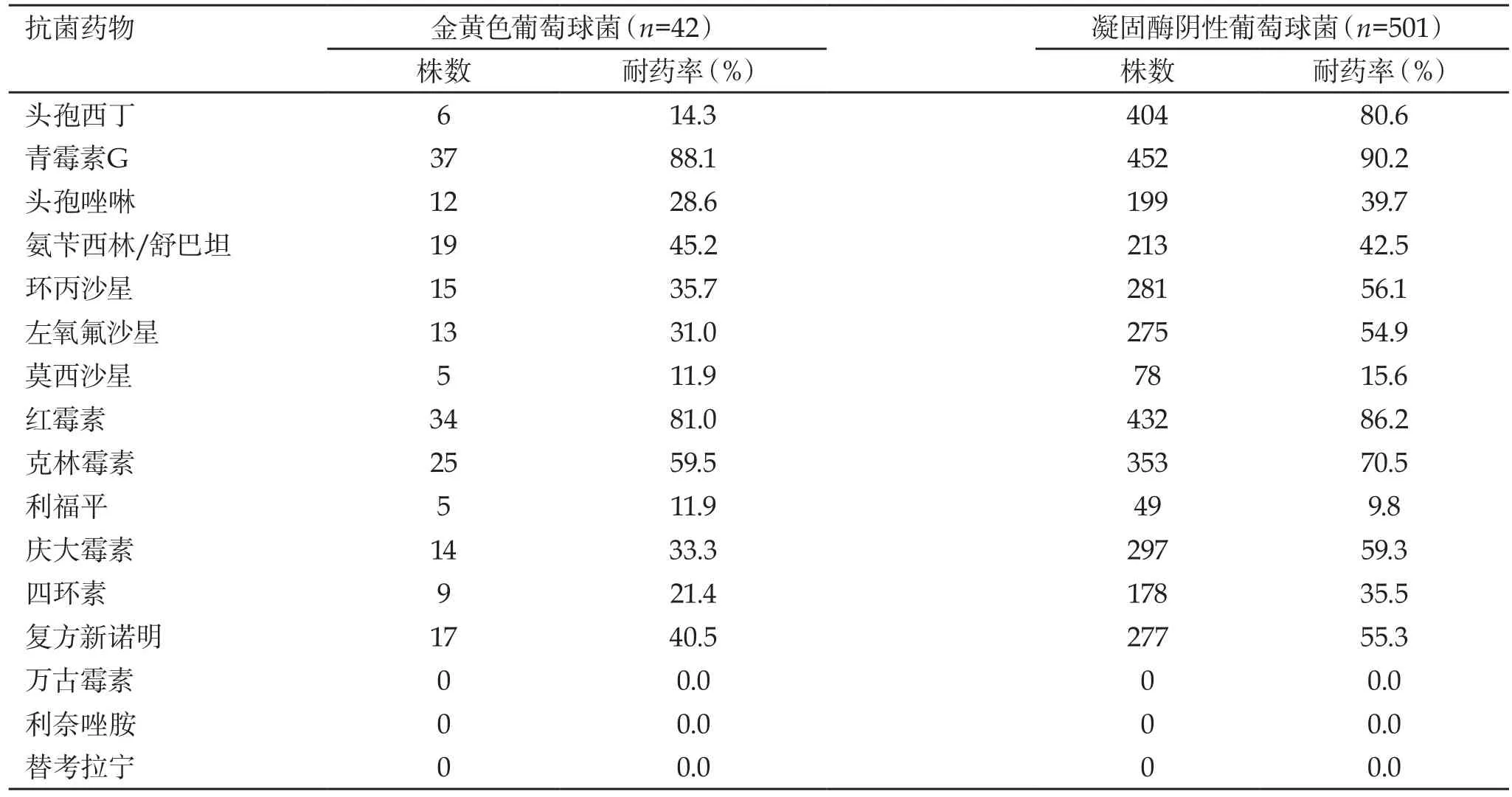
表2 葡萄球菌属对常用抗菌药物的耐药率
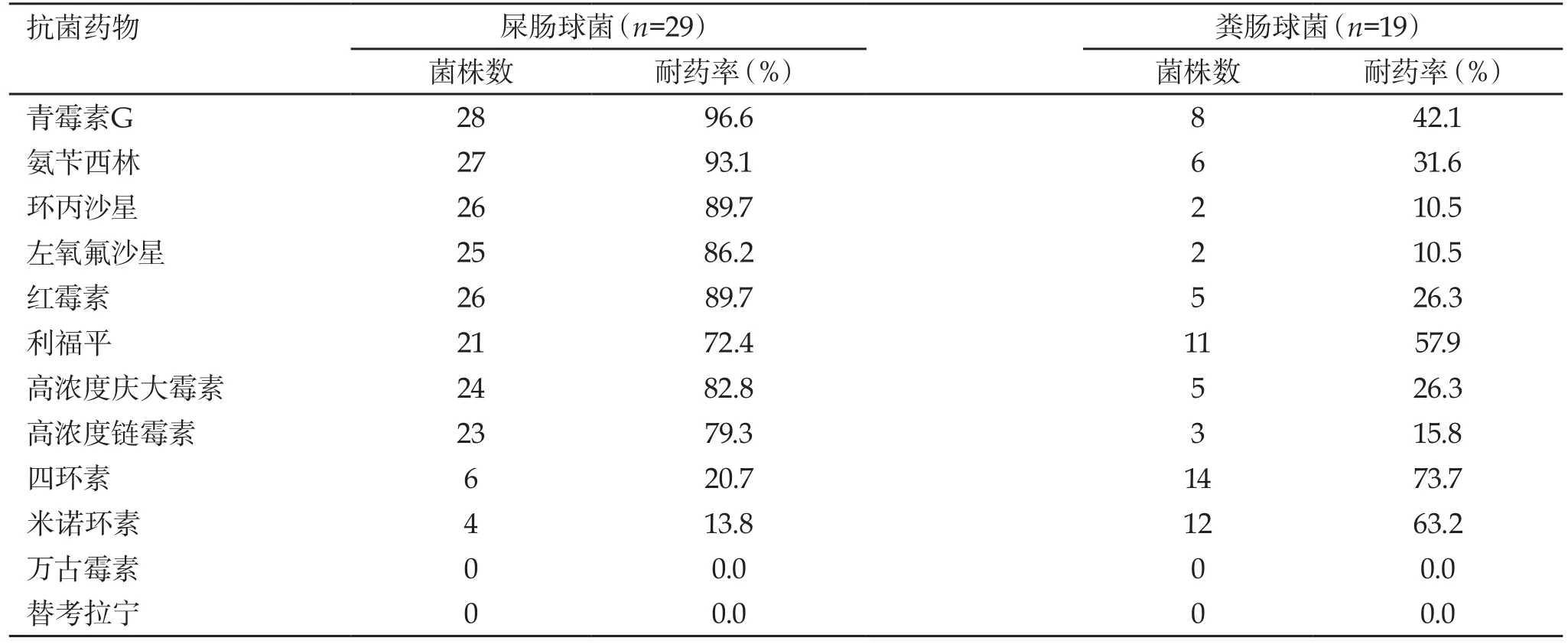
表3 肠球菌属对常用抗菌药物的耐药率
3 讨论
近年来随着医疗技术的飞速发展,血流感染的发生率也不断增加,尤其继发于化疗、介入治疗和应用免疫抑制药物的患者,或进行气管切开、各类导管插管、透析疗法、器官移植等诊疗措施的重症患者。此类患者常并发严重感染,而且多为耐药菌株感染,治疗效果差,应引起高度重视[2-3]。凝固酶阴性葡萄球菌占所有分离病原菌的57.3%,是检出率最高的细菌。查阅病例资料表明,凝固酶阴性葡萄球菌(coagulase-negativestaphylococci,CNS)既是血流感染病原菌,也是最常见的污染菌。MRSA和MRCNS的检出率分别为14.3%和80.6%,尚未检出对万古霉素、利奈唑胺和替考拉宁耐药的金黄色葡萄球菌。本组结果还显示,除四环素和米诺环素外,屎肠球菌对所测试抗菌药物的耐药率均高于粪肠球菌。
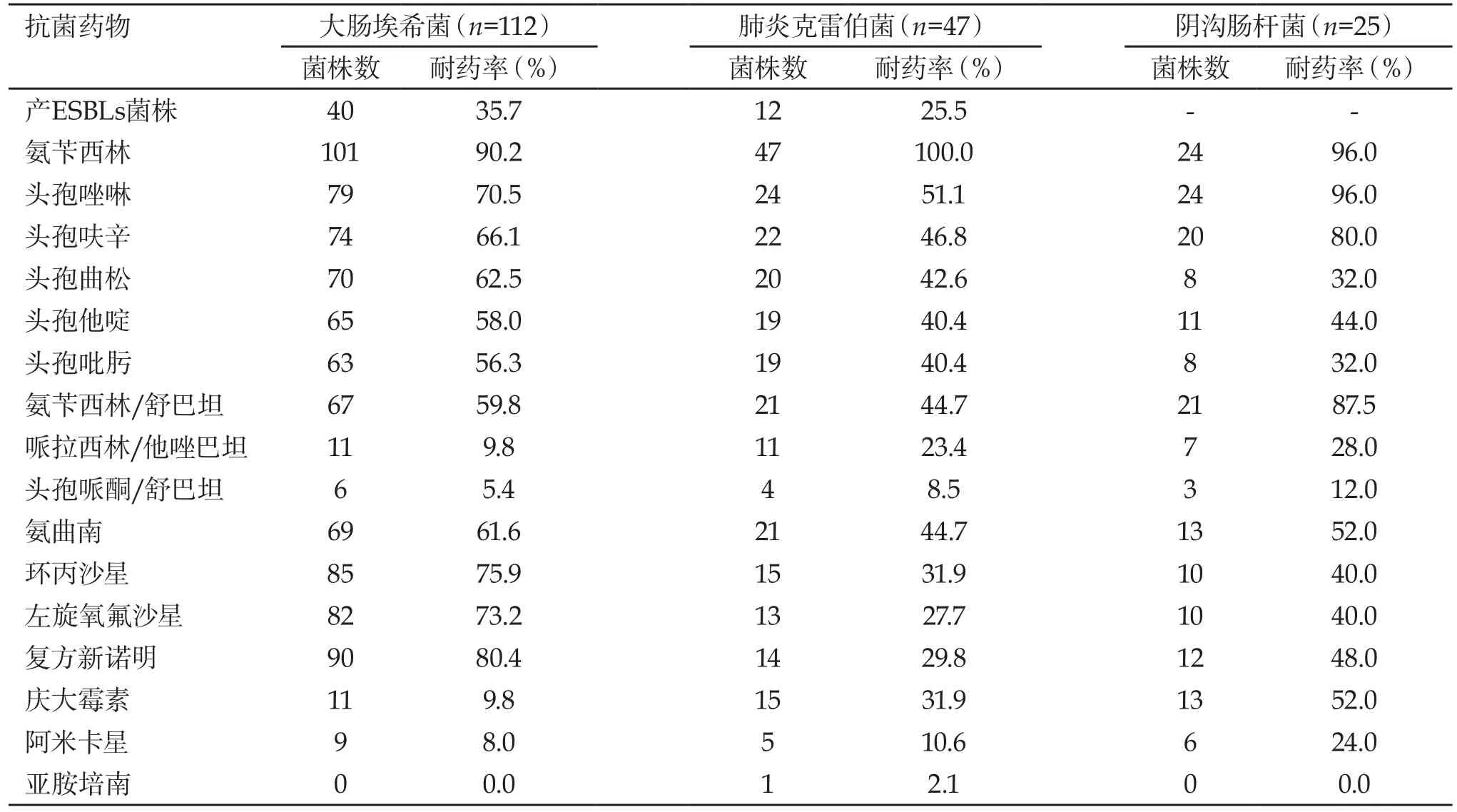
表4 肠杆菌科细菌对常用抗菌药物的耐药率
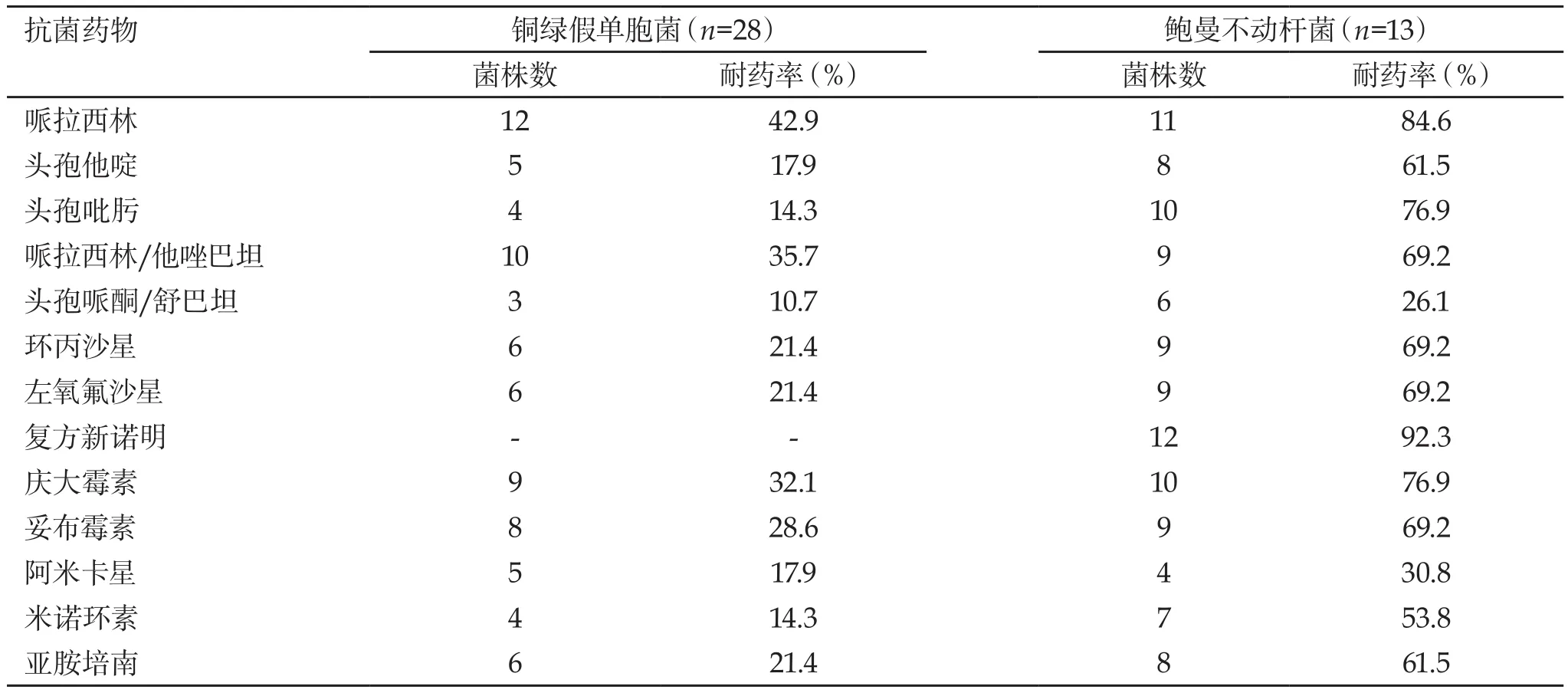
表5 铜绿假单胞菌和鲍曼不动杆菌的耐药率
肠杆菌科细菌是医院获得性感染和社区获得性感染的重要致病菌,碳青霉烯类抗菌药物依旧是目前治疗其感染最有效的药物。由于抗菌药物的广泛应用导致临床耐药菌株不断增加,金属β-内酰胺酶是导致该类菌群耐药的主要原因[3-5]。
非发酵革兰阴性杆菌是指不发酵葡萄糖的而获得生长、繁殖能力的一类菌群。主要包括铜绿假单胞菌和不动杆菌属等。铜绿假单胞菌血流感染常见于机体免疫力较弱的人群,如继发于恶性肿瘤晚期、代谢性疾病和婴幼儿等。铜绿假单胞菌对所测试抗菌药物的耐药率均低于42.9%,对碳青霉烯类、喹诺酮类和氨基糖苷类抗菌药物的耐药率低于21.4%;鲍曼不动杆菌对头孢哌酮/舒巴坦和阿米卡星的耐药率分别为26.1%和30.8%,对其他抗菌药物的耐药率均大于53.8%。这组结果与相关报道[3-7]基本一致。
综上所述,血流感染是由不同病原菌入侵患者血液系统而引起的复杂的临床症状和体征,因此早期诊断血流感染的致病菌尤为重要。目前,血培养仍是临床诊断血流感染的金标准,但由于其培养周期长,很难满足临床治疗需要。再加上临床对抗菌药物的广泛使用,导致血流感染的治疗面临严峻的考验。临床医师应强化无菌操作的理念,降低血流感染的发生率。在治疗血流感染前应积极寻找原发病灶和病原菌,做到合理使用抗菌药物,最终降低血流感染患者的死亡率。
1 Clinical and Laboratory Standards Institute (CLSI).Performance standards for antimicrobial susceptibility testing,Fourteenth Informational Supplement.2012,M100-S22.
2 Laupland KB.Incidence of bloodstream infection: a review of population-based studies.Clin Microbiol Infect,2013,19(6): 492-500.
3 陈倩,郭燕菊,孙亚娟,等.引起血流感染病原体分布及耐药性分析.中华医院感染学杂志,2013,23(17): 4321-4323.
4 魏泽庆,沈萍,陈云波,等.Mohnarin 2011年度报告: 血流感染细菌构成及耐药性.中华医院感染学杂志,2012,22(24): 5497-5502.
5 孙雁鸣,鲁海燕,于丹青,等.血流感染病原菌分布与耐药性分析.中华医院感染学杂志,2015,25(15): 3419-3421.
6 杨俐,李晓红,尹俊辉,等.多药耐药菌感染目标性检测效果分析.中华医院感染学杂志,2013,23(3): 648-650.
7 张晋会,申瑞翔,牛俊杰.2007-2010年医院分离细菌的耐药性分析.中华医院感染学杂志,2012,22(1): 179-181.
Distribution and drug resistance of pathogens isolated from bloodstream infection
Junjie NIU,Pengyong ZHAI
Department of Clinical Laboratory,General Hospital of Jincheng Anthracite Mining Group Co,.Ltd,Jincheng 048006,China
ObjectiveTo analyze the distribution and drug resistance of pathogens isolated from bloodstream infection so as to provide a reference for clinicians to choose antimicrobial agents.MethodsThe blood culture of patients from January 1st2011 to December 31st2016 were collected.Blood cultured by BacT/Alert 3D 120,all isolates identified using Vitek2-compact automated microorganism.Drug susceptibility test was performde by Vitek2-compact.The data were analyzed by Whonet 5.6 software.ResultsIn the total 5,122 blood culture specimens,there are 874 strains (17.1%) of pathogens,including 596 strains (68.2%) of gram-positive bacteria,265 strains (30.3%) of gram-negaitive bacteria,and 13 strains (1.5%) of fungi.The drug resistant spectrums of gram-positive bacteria were different.The detected rates of the meticillin-resistantStaphylococcus aureusand coagulase-negative staphylococci were 14.3% and 80.6%,respectively.No strains resistant to vancomycin were found,and no strains ofEnterococcusto vancomycin and teicoplanin were found too.In the test,E.faeciumantimicrobial resistance to most drugs used in clinical is higher thanE.faecalis.The detection rates of extended spectrum β-lactamases (ESBLs) producingE.coliandK.pneumoniaeproducing were 35.7% and 25.5%,respectively.One stain of Imipenem resistance ofK.pneumoniaewas found.The drug resistance rates ofP.aeruginosato most surveillance drugs were under 42.9%.The drug resistance rates ofA.baumanniito Cefperazone-Sulbactam and amikacin were 26.1% and 30.8%,respectively,and to other drugs used in clinical were above 53.8%.Coagulase-negativestaphylococci(CNS) were the major pathogens of bloodstream infection,and the contaminated bacteria too.ConclusionClinicians should keep aseptic operation strictly,reduce the rate of blood culture.Before treatment of bloodstream infections,clinicians should find lesion positions and pathogens actively,in order to use antibioticsreasonably and reduce mortality in patients.
作者单位:048006 晋城,山西省晋城煤业集团总医院检验科
Bloodstream infection; Pathogens; Drug resistance; ESBLs-producing strains

