原发性颅内淋巴瘤的MRI诊断及鉴别诊断*
1.解放军第59中心医院放射科
(云南 开远 661600)
2.广东省汕头市汕头大学医学院第二附属医院 (广东 汕头 515041)
耿 宽1 吴仁华2
原发性颅内淋巴瘤的MRI诊断及鉴别诊断*
1.解放军第59中心医院放射科
(云南 开远 661600)
2.广东省汕头市汕头大学医学院第二附属医院 (广东 汕头 515041)
耿 宽1吴仁华2
目的探讨原发性颅内淋巴瘤的MRI表现和影像特征,以提高诊断和鉴别诊断水平。方法回顾性分析10例经手术病理证实的原发性颅内淋巴瘤MRI影像学表现。结果单发病灶9例,1例为多发病灶,肿瘤常位于脑深部或邻近脑膜,额叶2例,胼胝体2例,脑膜邻近2例,枕叶1例,中线区1例,幕下1例,多发1例。MRI平扫 TlWI 呈稍低或等信号,T2WI 呈等或稍高信号。肿瘤占位效应轻,多数轻中度水肿,一例为重度水肿。7例见典型的脐凹征、棘征、分叶征、握拳征、半月征、开环征等。结论原发性颅内淋巴瘤的影像学表现有一定的特征性,MRI在其定位和定性诊断中具有非常重要的价值。
原发性淋巴瘤;颅内;磁共振成像
原发性中枢神经系统淋巴瘤主要发生在脑内,属于一种相对少见的疾病,占颅脑原发肿瘤的1%[1],来自B淋巴细胞占绝大多数 ,可以见于正常人群及免疫缺陷者。据近期文献资料及流行病学调查研究显示,该病发生率略有上升趋势[1]。原发性颅内淋巴瘤对放、化疗较为敏感,早期发现、早期治疗尤为重要,不过该病临床表现无明显特异性,病人来院就诊往往较晚,延误治疗,所以,提高磁共振成像(MRI)对原发性颅内淋巴瘤的早期诊断的准确性具有十分重要的意义。本文通过回顾分析经临床和病理资料证实的10例颅内原发恶性淋巴瘤的MRI影像学表现,探讨其影像学特征,旨在提高对该病的诊断与鉴别诊断水平,为临床制定正确有效的治疗方案提供科学依据。
1 材料与方法
1.1 病例资料搜集经手术后病理证实的原发性颅内淋巴瘤10例。6例病人均为女性。年龄39岁~70岁。主要表现为颅内压增高及相应的定位体征,临床症状主要有头晕、头痛、嗜睡、呕吐等。
1.2 检查方法使用西门子Magnetom Vislon 3.0T超导磁共振全身扫描仪,常规行MRI平扫及增强序列,平扫序列:轴位T1WI,T2WI,T2-FLAIR,DWI序列,增强:轴位、矢状位、冠状位T1+C序列;对比剂为钆喷酸葡甲胺,剂量0.1mmol/Kg。
2 结 果
MRI基本影像表现:10例患者中单发9例,多发1例;额叶2例,胼胝体2例,脑膜邻近2例,枕叶1例,中线区1例,幕下1例,多发病例的病灶分布在中线邻近并且形态不规则;不规则形7例,3例为类圆形或椭圆形;其中2例出现脐凹征,2例出现握拳征,蝶翼征1例,脑膜瘤型1例,病灶边界均较清晰。其在T1WI上为等或稍低信号,在T2WI序列大部分病灶呈等或稍高信号,少数病灶为高信号。T2FLAIR上肿瘤信号呈等或稍高信号所有病灶有一定程度的水肿,轻度水肿6例,中度水肿2例,重度水肿2例(14.8%)。增强后病灶均有明显强化,信号均匀或不均匀,内见点状坏死的3例,10例行弥散加权成像(DWI)检测患者病灶呈现高信号或高低混杂信号,见图1-12。
3 讨 论
3.1 颅内淋巴瘤的分类和病理特征原发和继发中枢神经系统淋巴瘤比较少见,仅占颅内肿瘤的0.8~1.5%,70%属于B细胞型,近年来发病率呈增加趋势[1]。影像表现各异,易造成误诊。分为原发与继发,原发者即中枢神经系统淋巴瘤起源淋巴组织,而中枢神经系统外没有或未被发现有淋巴瘤存在。继发中枢神经系统淋巴瘤,即中枢神经系统外发现有淋巴瘤,并累及中枢神经系统。目前认为几乎所有的原发中枢神经系统均为非霍奇金淋巴瘤。原发颅内淋巴瘤最初表现为颅内局限性占位,复发病变大多数位于蛛网膜下隙[2]。全身性淋巴瘤的颅内转移可以分为2类:一类以软脑膜为基底伴或不伴有脑实质受累;另一类以硬膜为基底[3]。
病理特征:肉眼观察,颅内恶性淋巴瘤在脑实质内可以是单个病灶,也可以是多中心性多灶性生长,不仅可以侵犯脑膜,也可侵及脑实质。肿瘤形态表现多样,多数呈类圆形或圆形,少数呈不规则形,也可以呈弥漫性分布。病灶质地脆,可有出血、坏死,囊变比较罕见。肿瘤境界不清,无明显包膜。显微镜下,大多数颅内淋巴瘤组织学上表现为非霍奇金淋巴瘤,主要以不同类型的小神经胶质细胞及原始网状细胞浸润为特征。肿瘤细胞以血管周围间隙为中心,向周围侵犯、浸润形成肿块,脑组织广泛肿胀,使血管腔变细、闭塞,血脑屏障破坏。肿瘤可单发,但以多中心生长为特征[4]。
3.2 临床表现好发年龄:30~60岁,男性发病率较高。最常见的有三类人:AIDS病人,器官移植接受者,先天性免疫功能不全者[5]。病灶发生部位不同,临床表现也不相同,临床上分为四种情况[5-7],(1)孤立或多发散在分布的颅内结节,最常见的临床类型,局灶性和非局灶性表现。(2)硬膜内脊髓占位,常侵犯下颈段和上胸段。(3)葡萄膜或玻璃体病变,眼部的症状常先于脑部症状。⑷弥漫性脑膜或脑室周围损害,类似脑膜炎临床表现。
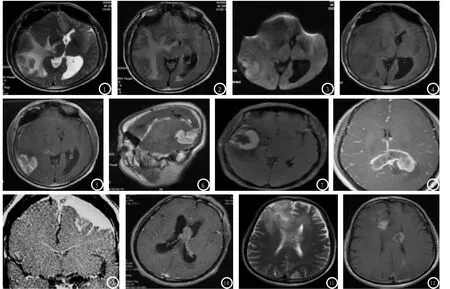
图1-6 为同一患者,图1-4是平扫,右枕叶见不规则形类似等T1等T2等高T2-FLAIR异常信号,周围水肿明显,图3示DWI序列病变呈略高信号,图5-6为增强扫描,右枕叶病变明显强化,见脐凹征,前方脑膜有强化,周围水肿明显无强化。病理为(右枕叶)非霍奇金弥漫性大B细胞淋巴瘤。图7-10分别为不同患者的增强扫描且有不同的典型征象,图7右侧颞叶病灶周围呈明显强化,病灶中心无强化且见开环征;图8为蝶翼征;图9为脑膜瘤型淋巴瘤;图10为握拳征;图11-12为同一患者的多发淋巴瘤,图11为T2WI,病变呈高低混杂信号,图12为增强扫描均位于中线邻近的不规则强化。
3.3 影像表现MRI表现:40~70岁好发,60左右略多见;肿瘤幕上多见,脑实质型多累及深部灰质结构、脑室旁区和胼胝体;以稍等T1或稍低T1信号、稍等或略高T2信号为主,可有出血、坏死,囊变、钙化少见,可伴有血管周围间隙强化、脑膜强化,增强后大多数病灶呈明显均匀强化。典型征象尖角征、脐凹征、棘征、分叶征、半月征、开环征[7-9]。CT表现类似MRI,以等或稍高密度为主,可以归纳为以下几类类 ①单发团块状病灶,较多见,多位于脑皮质下或白质深部,可呈分叶状,周围常伴水肿,显著强化;②密度混杂病灶,边界不清,肿瘤形态不规则,周围水肿较明显,增强后不均匀强化;③脑室壁匍匐状病灶,呈串珠状或结节状,可脑积水,强化明显。④脑膜瘤样病灶,边界清楚位于脑表面或脑实质外[10-11]。
3.4 鉴别诊断脑膜瘤:密度、信号均匀,增强后均匀强化,较淋巴瘤强化显著,可有脑膜尾征,病灶发生于脑表面处,邻近颅骨可有反应性增生改变,可有钙化,而淋巴瘤一般无钙化,淋巴瘤常向脑实质浸润。另外脑膜瘤MRS表现Cho显著升高,NAA缺乏,Cr下降,出现Ala峰,有一定的特征性。单发淋巴瘤瘤周MRS表现Cho增高,NAA降低[11]。转移瘤:好发于皮髓交界区,常有原发病史,病灶多发,病灶周围水肿明显,呈典型小病灶大水肿,多数长T1长T2信号,囊变、坏死出血多见。恶性胶质瘤:多位于幕上,信号混杂,常见坏死、囊变、出血,也可有邻近脑膜强化。瘤体MRS表现Cho明显增高,NAA降低,Cr中等下降[10-11]。
感染性肉芽肿:多发斑点或小结节状强化时应与感染性肉芽肿相鉴别。多发性硬化:仅见于白质,淋巴瘤也见于灰质。
综上所述,颅内淋巴瘤具有较为典型的MRI表现,随着MRI检查技术的普及及功能成像手段的运用,大多数淋巴瘤能较为准确地诊断,为临床制定准确的治疗方案提供科学依据。
[1]Guo AC,Cummings TJ,Dash RC,et al.Lymphomas and high-grade astrocytomas:comparison of water diffusibility and histologic characteristics[J].Radiology,2002,224(1):177-183.
[2]李强,谭必勇,刘浏,等.原发性脑淋巴瘤的C T和M R I影像特点分析[J].中国C T和M R I杂志,2015,13(3):1-3.
[3]邓锻炼.比较MRI与CT诊断颅内肿瘤的临床价值[J].中国CT和MRI杂志,2015,13(7):23-25.
[4]王继伟,郑红伟,祁佩红,等.原发性脑内淋巴瘤的影像学表现及病理对照[J].中国CT和MRI杂志,2013,11(4):8-11.
[5] Mohile NA,Abrey LE.Primary central nervous system l y m p h o-m a r[J].N e u r o l Clin,2007,25(4):1193-1207.
[6]Bühring U,Herrlinger U,Krings T,et al.MRI features of primarycentral nervous system lymphomas at presentation[J].Neurology,2001,57(3):393-396.
[7]王爱华.原发性中枢神经系统淋巴瘤的影像诊断及鉴别诊断[J].实用放射学杂志,2015,31(10):1598-1600.
[8]Zacharia TT,Law M,Naidich TP,et al.Central nervous systemlymphoma characterization by diffusion -weighted imaging andMR spectroscopy[J].J Neuroimaging,2008,18(4):411-417.
[9]张禹,张龙江,葛锐,等.原发性脑淋巴瘤的MRI功能成像和延迟强化特点[J].中国医学计算机成像杂志,2011,17(2):97-103.
[10]Ziamermn RA,Louiz K,Bamman P,et al.Entral Nervous SystemLymphoma[J].Radiol Clin North Am,1990,28(3):697-721.
[11]Haldorsen IS,Krakenes J,Krossnes BK,et al.CT and MR imag-ing features of primary central nervous system lymphoma in Nor-way,1989-2003[J].AJNR Am J Neuroradiol,2009,30(4):744-751.
(本文编辑: 刘龙平)
MRI Diagnosis and Differential Diagnosis of Primary Intracranial Malignant Lymphoma*
GENG Kuan, WU Ren-hua. Department of Medical Imaging, the PLA 59 Hospital,Kaiyuan 661600, Yunnan Province, China
ObjectiveTo study MRI manifestations and characteristics of the primary intracranial lymphoma, in order to improve the level of diagnosis and differential diagnosis. MethodsA retrospective analysis of MRI was performed in 10 patients with pathologically proven primary intracranial lymphoma.Results9 cases were solitary lesions,the other case was multiple lesions, among these cases, tumors were often located in deep brain or the adjacent meninges. In detail, the tumor localization of these cases included the frontal lobe (n=2), corpus callosum (n=2), meningeal near (n=2), occipital lobe (n=1),central district (n=1), infratentorial brain (n=1), multiple (n=1). MRI scan was slightly low or equal signal on T1WI, T2WI was equal or higher signal. The mass effect of tumor was lightly, most cases were mild to moderate edema, only one was severe edema. In this study, 7 cases were characterized by typical umbilicus sign, spike sign, lobular sign,fist sign, open-loop sign.ConclusionThere were certain characteristics about imaging manifestations of primary intracranial malignant lymphoma, and MRI plays a significant role in its localized and qualitative diagnosis.
Primary Lymphoma; Cerebral; Magnetic Resonance Image; Diagnosis
R739.41;R445.2
A
国家自然科学基金重点项目(编号:81471730)
10.3969/j.issn.1672-5131.2017.11.008
耿 宽
2017-09-23