食管异物嵌顿合并胸主动脉纡曲和迷走右锁骨下动脉1例
石伟成,黄旭杰,戴伟创,詹文材,刘 勇
食管异物嵌顿合并胸主动脉纡曲和迷走右锁骨下动脉1例
石伟成1,黄旭杰1,戴伟创2,詹文材1,刘 勇1
食管异物;胸主动脉; 迷走右锁骨下动脉
食管异物是临床常见急症。2002年美国消化内镜学会(ASGE)指南建议所有异物均应24 h内取出[1],因为异物嵌顿食管内时间越长并发症越多,手术难度也越大。我院胸外科收治1例食管中段异物嵌顿50余天,合并胸主动脉纡曲致食管解剖位置改变和迷走右锁骨下动脉 (aberrant right subclavian artery,ARSA)两种解剖异常的罕见病例。
1 病例报告
患者男,65岁,因进食鸡翅后胸部持续性刺痛50余天于2016-05-24入院。患者2016-05-19在当地医院行胃镜检查示:食管中段距离门齿约30 cm处长条形黑色异物刺入食管壁,取出困难。入住我院后行胸部增强CT示: 食管中下段(约T8水平)横行条状致密影(图1A),长约3.5 cm。相应位置胸主动脉迂曲至椎体右侧,该段食管的左心房压迹加深形成明显的S形弯曲,异物嵌顿在食管弯曲处(图1B、C)。另外,发现约平T4椎体前食管后有一异常血管连接到主动脉弓(图1D),矢状位上该血管明显压迫前方的食管形成异常压迹(图1C),进一步血管成像显示为右侧迷走锁骨下动脉(图1E、F)。异物两端嵌顿于食管壁,位于左心房和降主动脉之间,时间久,胃镜及硬质食管镜尝试均未能取出。完善术前准备和评估,2016-05-26行左侧开胸食管切开异物取出术,术后第5天出现左侧液气胸,出现早期食管瘘,2016-05-31再次开胸探查清除脓胸、胸膜覆盖瘘口和空肠造口术,放置胃肠减压管、胸腔闭式引流管和空肠造瘘管。术后肠外肠内营养支持,抗感染对症治疗,2016-06-22复查上消化道造影,未见造影剂外漏,第29天予进食后无异常,患者治愈出院,随访6个月进食无异常。
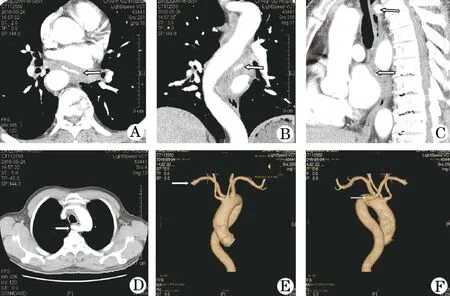
图1 食管异物嵌顿合并胸主动脉纡迂曲和迷走右锁骨下动脉患者的胸部增强CT、血管成像
A.食管中下段(约T8水平)横行条状异物,长约3.5 cm;B. 胸主动脉迂曲至椎体右侧,食管异物位于胸主动脉左侧; C.食管左心房压迹加深形成明显的S形弯曲,异物嵌顿在食管弯曲处(下箭头处),右侧迷走锁骨下动脉明显压迫前方的食管形成异常压迹(上箭头处); D.T4椎体前食管后的右侧迷走锁骨下动脉; E.右侧迷走锁骨下动脉成像正面观;F.右侧迷走锁骨下动脉成像侧面观
2 讨 论
正常食管基本位于身体中线,在胸部随脊柱曲度位于中线偏右,与主动脉弓和胸主动脉交叉,上部位于胸主动脉右侧,下部位于胸主动脉前方[2]。本例胸主动脉中段向右明显纡曲导致该段食管左心房压迹扩大形成较明显的S形弯曲,但食管腔无明显狭窄,这种解剖改变临床意义:(1)可能是本次细长的异物不易通过滞留于此的原因,而非异物易滞留的3个食管生理性狭窄的位置;(2)同时该段食管远离了右侧纵隔胸膜而靠近了左侧纵隔胸膜,手术也根据具体情况选择了左胸第6肋间后外侧切口,而非食管中段手术的常用的右胸切口。
ARSA是指右锁骨下动脉异常起源于左锁骨下动脉起始部后方的主动脉弓或降主动脉上的一种先天畸形。国内的一项产前系统超声筛查中ARSA发生率为2.26%(39/17280)[3],其在胸外科的临床意义为:(1)当ARSA压迫食管出现吞咽困难时候要与食管平滑肌瘤、食管癌、纵隔占位相鉴别;(2)胸外科手术前要结合胸部CT和MRI等影像学资料,若发现T3、T4水平食管前后异常软组织影时要考虑ARSA可能,进一步增强CT、CTA可明确诊断,手术中游离该区域器官或清扫淋巴结时要注意保护该血管,避免造成大出血危及生命。
总之,胸主动脉作为纵隔内重要器官,其形态的纡曲改变或分支位置的异常起源。与胸外科相关疾病发生、诊疗、手术方式选择及术中风险防控密切相关。临床上有将食管的ARSA压迹误诊为食管平滑肌瘤并手术的报道[4],应引起临床医师的高度重视。
[1] Eisen G M, Baron T H, Dominitz J A,etal. Guideline for the management of ingested foreign bodies[J]. Gastrointest Endosc,2002,55: 802-806.
[2] 孙玉鹗.胸外科手术学[M].2版.北京:人民军医出版社,2007:307.
[3] 曾 施,周启昌,周嘉炜.迷走右锁骨下动脉的产前超声诊断及临床价值[J].中华超声影像学杂志,2014,23(9):762.
[4] 王会恩,柳立军,张霄鹏. 迷走右锁骨下动脉畸形一例报告并相关问题探讨[J].临床误诊误治,2007,20(2):62.
石伟成,硕士,主治医师。
510507 广州,武警广东总队医院:1.胸外科,2.放射科
黄旭杰,E-mail: yisheng2442@126.com
R543.5
(2016-06-10收稿 2017-07-12修回)
(责任编辑 武建虎)

