孕晚期孕妇B族链球菌带菌情况和危险因素及应用抗生素预防性治疗对母婴结局的影响
吉地阿依, 马 健, 童 闻, 肖雪莲
(四川锦欣妇女儿童医院 检验科, 四川 成都, 610041)
孕晚期孕妇B族链球菌带菌情况和危险因素及应用抗生素预防性治疗对母婴结局的影响
吉地阿依, 马 健, 童 闻, 肖雪莲
(四川锦欣妇女儿童医院 检验科, 四川 成都, 610041)
孕妇; B族链球菌; 抗生素; 预防性治疗; 母婴结局
B族链球菌也称为无乳链球菌,是β溶血性革兰染色阳性链球菌之一[1]。B族链球菌作为孕产妇生殖道感染的致病菌之一,会引起泌尿系统感染、绒毛膜羊膜炎、败血症及产褥感染等情况发生[2-3]。B族链球菌在新生儿感染中亦是作为一种主要致病菌,会引起新生儿败血症,甚至引起围产儿死亡[4-5]。本研究收集1 227例本院产科进行分娩的孕妇的临床资料进行回顾性分析,并同期收集62例B族链球菌阴性的孕妇的临床资料,将其作为对照组,分析孕晚期孕妇B族链球菌带菌情况和危险因素及应用抗生素预防性治疗对母婴结局的影响,现报告如下。
1 资料与方法
1.1 一般资料
收集2016年9月—2017年3月1 227例本院产科进行分娩的孕妇的临床资料进行回顾性分析,在其孕晚期(孕35~37周)通过荧光标记聚合酶链式扩增(PCR)法对其进行B族链球菌的检测,其中B族链球菌阳性者62例,将其设为观察组。同期选取62例B族链球菌阴性的孕妇作为对照组。观察组患者在其胎盘早破时或临产后进行抗生素预防性治疗。本研究报告已通过本院医学伦理委员会审核,且所有孕妇均自愿签署知情同意书。
1.2 方法
1.2.1 标本采集: 用棉签擦拭其外阴分泌物,并缓慢将无菌涤纶拭子放进孕妇阴道内低位约1/3的位置,且小心旋转360°采集阴道分泌物,接着于肛门括约肌上3~4 cm的位置顺着肠壁旋转后采集直肠标本。将得到的分泌物无菌拭子置入无菌拭子套管中并在24 h内完成检测操作。
1.2.2 检测方法: 通过荧光PCR法对拭子进行B族链球菌的检测,其中B族链球菌试剂盒购自北京蓝博斯特生物技术有限公司。
1.2.3 治疗方法: 对观察组胎膜早破时或临产后通过抗生素进行预防性治疗,应用青霉素钠,对皮试阴性者,通过青霉素钠进行静脉滴注,起初剂量为480万IU, 接着减少剂量为240万IU, 静脉滴注, 4 h/次,直至孕妇完成分娩。对青霉素钠有过敏反应或皮试阳性者,通过阿奇霉素或头孢类抗生素进行预防性治疗。
1.3 观察指标
记录2组孕妇年龄、孕次、产次、文化水平、妊娠期伴有阴道炎或糖尿病等情况,分析B族链球菌带菌的危险因素及两组的母婴结局。
1.4 统计学处理
将所有孕妇的临床相关数据录入SPSS 21.0统计学软件进行数据处理分析,其中计量资料用均数±标准差表示,并采用t检验,而计数资料用百分率(%)表示,用χ2检验,通过Logistic回归分析B族链球菌带菌感染的危险因素,P<0.05为差异有统计学意义。
2 结 果
2.1 2组临床基线资料情况对比
本研究收集的1 227例于本院产科进行分娩的孕妇中,检测为B族链球菌阳性者62例,带菌率为5.05%。2组临床基线资料分析显示,观察组年龄较对照组显著较高(t=3.12,P=0.03), 2组经产妇比例比较无显著差异(χ2=2.35,P=0.11), 而2组文化水平比较有显著差异(χ2=7.68,P=0.01)。见表1。
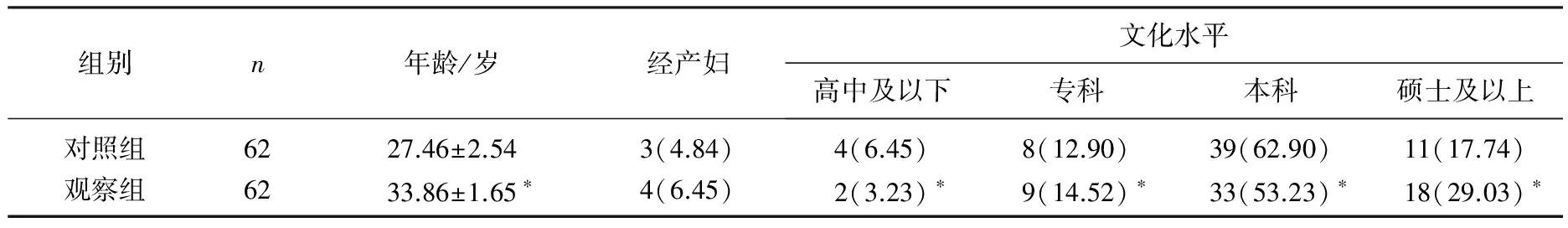
表1 2组临床基线资料情况对比[n(%)]
与对照组比较, *P<0.05。
2.2 2组母婴结局情况对比
新生儿中未见因B族链球菌感染而发生败血症、肺炎及脑膜炎等情况,伴有脓疱疹1例,可疑B族链球菌感染2例。2组产后出血、新生儿体质量对比,差异均无统计学意义(t=0.67、0.53,P>0.05), 2组胎儿窘迫、胎膜早破及产时发热对比,差异均无统计学意义(χ2=0.12、1.04、1.85,P>0.05), 观察组新生儿窒息率较对照组显著较高(χ2=5.23,P=0.03)。见表2。

表2 2组母婴结局情况对比[n(%)]
与对照组比较, *P<0.05。
2.3 B族链球菌定植的危险因素分析
统计结果显示,年龄、阴道炎是B族链球菌定植的危险因素(P<0.05), 而糖尿病不是B族链球菌定植的危险因素(P>0.05)。见表3。观察组62例患者中, 51例给予抗生素预防性感染,抗生素使用率为82.26%, 而11例未给予抗生素患者均为计划性剖宫产。
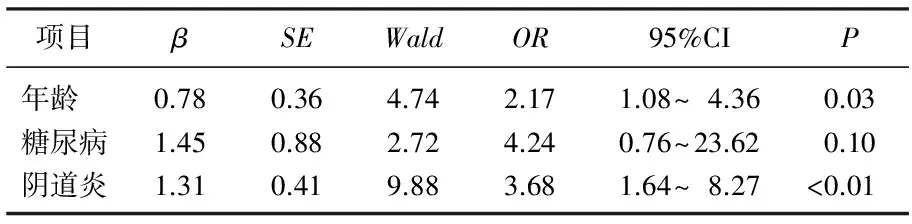
表3 B族链球菌定植的危险因素分析
3 讨 论
既往研究[6-7]表明,B族链球菌检出率与孕妇年龄、种族、分娩方式、遗传因素、社会经济状况、性生活史及阴道真菌感染等密切相关。此外,对B族链球菌的检测次数及检测方法亦会影响其定植率的情况[8]。B族链球菌检出率在发达国家为18%~27%[9], 并且其阳性率与抗生素治疗、菌落的密集程度、分娩情况、取样次数及取样时间等密切相关。同时,除中国与发达国家B族链球菌阳性率存在不同外,中国国内各地区对B族链球菌阳性率的报道亦有不同,上海地区孕晚期孕妇B族链球菌阳性率为3.8%, 而北京为8.1%[10]。本研究收集的1 227例于本院产科进行分娩的孕妇中检测为B族链球菌阳性者62例,带菌率为5.05%。结果表明,不同地区B族链球菌检出率存在较大差异。
对携带B族链球菌的孕妇,待其胎膜破裂或发动分娩时细菌会通过阴道逆行到羊水处造成新生儿B族链球菌感染,在未给予抗生素进行预防性感染前,存活新生儿检出B族链球菌阳性率为1‰~5‰, 死亡率约为48%; 而给予抗生素进行治疗后,存活新生儿检出B族链球菌阳性率明显降低,为0‰~0.24‰,死亡率亦明显降低,为12%[11]。研究[12]报道指出, 3~4 h的抗生素治疗能够有效减轻B族链球菌感染定植率,将B族链球菌感染阳性率明显降低。本研究发现,观察组62例患者中, 51例给予抗生素预防性感染,抗生素使用率为82.26%, 而11例无给予抗生素患者均为计划性剖宫产。本研究发现,新生儿中未见因B族链球菌感染而发生败血症、肺炎及脑膜炎等情况,伴有脓疱疹1例,可疑B族链球菌感染2例。2例可疑B族链球菌感染新生儿中,产时均出现窒息情况,均为巨大儿,且孕妇伴有妊娠期高血压与糖尿病,新生儿通过规范性治疗1周后,病情明显缓解。这亦反映出产时及时给予抗生素进行预防性治疗能够有效降低新生儿B族链球菌感染率,进而有助于改善母婴结局。
研究[13-14]表明,B族链球菌对绒毛膜具有较高的穿透与吸附作用,能够利用细菌形成的蛋白水解酶及炎症细胞的吞噬能力进行直接侵袭,进而减轻胎膜局部张力,最终提高其出现胎膜早破的风险。本研究发现, 2组孕妇胎膜早破的发生率对比并无显著差异。分析其原因,可能与抗生素进行预防性治疗后,能够对B族链球菌进行抑制,进而降低新生儿B族链球菌感染率。本研究还发现,年龄、阴道炎是B族链球菌定植的危险因素,而糖尿病并非B族链球菌定植的危险因素。结果提示,伴有阴道炎,特别是霉菌性阴道炎的孕妇,容易提高其B族链球菌感染的风险。其次,妊娠期伴有糖尿病并非B族链球菌感染的危险因素,并且文化水平与B族链球菌感染亦无显著性关系。但妊娠期伴有糖尿病的孕妇较易发生霉菌性阴道炎[15-18], 所以对此类人群的筛查亦显得尤为重要。
综上所述, B族链球菌阳性的孕妇临产后或胎膜早破时进行抗生素预防性治疗有助于改善母婴结局,年龄、阴道炎是B族链球菌定植的危险因素,临床中应留意对B族链球菌高危人群进行筛查。
[1] Pérez-Moreno M O, Picó-Plana E, Grande-Armas J, et al. Group B streptococcal bacteriuria during pregnancy as a risk factor for maternal intrapartum colonization: a prospective cohort study[J]. J Med Microbiol, 2017, 66(4): 454-460.
[2] Creti R, Imperi M, Berardi A, et al. Neonatal Group B Streptococcus Infections: Prevention Strategies, Clinical and Microbiologic Characteristics in 7 Years of Surveillance[J]. Pediatr Infect Dis J, 2017, 36(3): 256-262.
[3] 严汝庆, 义琴. 妇产科围术期预防性应用抗生素的临床价值探讨[J]. 实用临床医药杂志, 2012, 16(23): 125-126.
[4] Wassef M, Ghaith D, RMA A, et al. Rapid screening for group B Streptococcus in near-term pregnant women by Granada biphasic broth[J]. J Matern Fetal Neonatal Med, 2017, 30(13): 1540-1543.
[5] Le D K, Faal A, Jaiteh M, et al. Association between functional antibody against Group B Streptococcus and maternal and infant colonization in a Gambian cohort[J]. Vaccine, 2017, 35(22): 2970-2978.
[6] 陈翠辉, 白淑秋, 李世玉, 等. 规范化安全质量管理模式在产科中的应用效果观察[J]. 齐鲁护理杂志, 2016, 22(22): 109-111.
[7] Teatero S, Ferrieri P, Martin I, et al. Serotype Distribution, Population Structure, and Antimicrobial Resistance of Group B Streptococcus Strains Recovered from Colonized Pregnant Women[J]. J Clin Microbiol, 2017, 55(2): 412-422.
[8] Li Y P, Kuok C M, Lin S Y, et al. Group B streptococcus antimicrobial resistance in neonates born to group B streptococcus-colonized mothers: Single-center survey[J]. J Obstet Gynaecol Res, 2016, 42(11): 1471-1475.
[9] Biobaku O R, Olaleye A O, Adefusi O F, et al. Group B streptococcus colonization and HIV in pregnancy: A cohort study in Nigeria[J]. J Neonatal Perinatal Med, 2017, 10(1): 91-97.
[10] 刘婉文. 早产儿B族链球菌带菌情况研究[J]. 实用临床医药杂志, 2016, 20(1): 181-183.
[11] NumanoviĉF, SmajloviĉJ, GegiĉM, et al. Presence and resistance of Streptococcus agalactiae in vaginal specimens of pregnant and adult non-pregnant women and association with other aerobic bacteria[J]. Med Glas (Zenica), 2017, 14(1): 98-105.
[12] 罗雁冰. 围产门诊系统化管理对初产妇心理状况及分娩结局的影响[J]. 齐鲁护理杂志, 2013, 19(16): 111-112.
[13] Freitas F T, Romero G A. Early-onset neonatal sepsis and the implementation of group B streptococcus prophylaxis in a Brazilian maternity hospital: a descriptive study[J]. Braz J Infect Dis, 2017, 21(1): 92-97.
[14] Mousavi S M, Hosseini S M, Mashouf R Y, et al. Identification of Group B Streptococci Using 16S rRNA, cfb, scpB, and atr Genes in Pregnant Women by PCR[J]. Acta Med Iran, 2016, 54(12): 765-770.
[15] Liu X, Liu H, Luo X, et al. Strains of Group B streptococci from septic patients induce platelet activation via Toll-like Receptor 2[J]. Clin Exp Pharmacol Physiol, 2017, 44(3): 335-343.
[16] 江敏, 汪伟山. 孕妇B族溶血性链球菌带菌状况与母婴预后的研究[J]. 中华全科医学, 2012, 10(4): 506-506.
[17] 时春艳, 曲首辉, 杨磊, 等. 妊娠晚期孕妇B族链球菌带菌状况的检测及带菌对妊娠结局的影响[J]. 中华妇产科杂志, 2010(1): 12-16.
[18] 李亚梅, 张利侠, 秦利, 等. 围产期孕妇B族链球菌的感染和耐药性检测及对妊娠结局的影响[J]. 现代检验医学杂志, 2013, 28(1): 87-89.
R 714.25
A
1672-2353(2017)19-194-03
10.7619/jcmp.201719070
2017-04-19
四川省卫计委科研课题(15441)

