超声下肋间神经阻滞复合喉罩全麻在乳腺癌手术中的应用
施凌燕,周卫东,余湘元,王春峰
(江苏省昆山市第二人民医院麻醉科,昆山 215300)
超声下肋间神经阻滞复合喉罩全麻在乳腺癌手术中的应用
施凌燕,周卫东,余湘元,王春峰
(江苏省昆山市第二人民医院麻醉科,昆山 215300)
目的:探讨超声下肋间神经阻滞用于乳腺癌根治术的麻醉效果。方法:选择2015年1月~2016年12月本院择期行乳腺癌根治术患者90例,随机分成①组、②组、③组,每组30例,①组超声肋间神经阻滞+喉罩全麻、②组传统盲法穿刺肋间神经阻滞+喉罩全麻、③组喉罩全麻。比较①组、②组、③组麻醉诱导前(T0)、切皮时(T1)、切皮后1h(T2)、拔除喉罩后5min(T3)的生命体征和应激反应相关指标水平的波动情况以及①组、②组的肋间神经阻滞效果。结果:③组T3时的MAP和HR水平明显高于T0时的水平,③组T3时的MAP和HR水平明显高于①组、②组;①组、②组T3时的A-Ⅱ水平明显高于T0时的水平,③组T1、T3时的Cor和A-Ⅱ水平均明显高于T0时的水平,③组T1、T3时的Cor和A-Ⅱ水平明显高于①组、②组;①组的阻滞起效时间、阻滞完善时间均明显快于②组,①组的镇痛维持时间明显长于②组;①组镇痛完全,②组有4例镇痛不全。结论:肋间神经阻滞复合喉罩全麻能更好维持术中血压和呼吸循环的稳定、减轻应激,尤其是超声下肋间神经阻滞的镇痛效果优于传统盲法穿刺肋间神经阻滞。
乳腺癌根治术;肋间神经阻滞;喉罩全麻;超声引导;应激
乳腺癌是发病率最高的女性恶性肿瘤[1],早期无典型症状和体征,80%患者以乳腺肿块首诊[2]。乳腺癌根治术是目前治疗乳腺癌的首选方法,术中常用硬膜外阻滞麻醉或气管插管全麻。由于硬膜外阻滞麻醉对术中血压、呼吸等循环影响较大,气管插管全麻在插管和拔管操作时应激反应大,故选择更安全、平稳的麻醉方式尤为必要。本院尝试肋间神经阻滞复合喉罩全麻,利用喉罩全麻减轻气道损伤、提高麻醉易调控性[3],并且通过肋间神经阻滞减轻拔除喉罩后的生理应激。本研究还针对肋间神经阻滞的不同定位法进行对比分析,旨在探讨超声引导肋间神经阻滞的临床优越性,现报道如下。
1 资料与方法
1.1 一般资料
选择2015年1月~2016年12月在本院择期行乳腺癌根治术患者90例,均经乳腺彩超、X线检查确诊,术前检查血常规、心电图均正常,排除有免疫-神经-内分泌病史、麻醉药过敏史、长期使用镇静药史及估计肋间神经阻滞困难者。经医院伦理委员会审批及患者家属知情同意,采用随机数字表法分成三组:①组30例,年龄20~55(32.1±10.7)岁,体质指数(BMI)17.5~26.7(21.5±4.8)kg/m2,美国麻醉师协会(ASA)分级Ⅰ级11例、Ⅱ级19例;②组30例,年龄22~54(32.3±10.5)岁,BMI 17.8~26.5(21.6±4.7)kg/m2,ASAⅠ级13例、Ⅱ级17例;③组30例,年龄20~53(32.1±10.6)岁,BMI 17.6~26.5(21.4±4.8)kg/ m2,ASAⅠ级10例、Ⅱ级20例。三组资料比较无明显差异(P>0.05),具有可比性。
1.2 麻醉方法
入室后开放上肢静脉通路,连接监护仪监测生命体征。①组患者取健侧卧位,于2~6肋间隙穿刺,采用美国GE公司Venve40便携超声仪高频直线探头(6~13MHz)确认位置,利用短轴平面内技术,把探头垂直肋骨放置,显示肋骨、肋间肌肉及壁胸膜等横截面超声图,常规皮肤消毒后,从探头下侧以肋沟为靶点进针,针体与探头长轴平行,确保穿刺针在超声图像上显影,若碰到肋骨需稍微退针,调整进针角度,当穿刺针尖到达胸膜外,肋间内膜和肋间内肌之间回抽无血气,将5ml局麻药(0.75%左旋布比卡因10ml+生理盐水20ml)注入。②组患者平卧位,取腋中线,左手拇指和食指固定肋骨下缘,右手持针行传统盲穿刺,垂直刺入达肋骨后,向下稍微移动滑至肋骨下缘,缓慢进针,回抽无血气时注入局麻药,局麻药与①组一致,4支肋间神经均予以阻滞。①组、②组肋间神经阻滞的同时,还复合喉罩全麻;③组仅给予喉罩全麻,三组的喉罩全麻方法一致。静脉注射芬太尼2μg/kg、丙泊酚2mg/kg、维库溴铵0.06mg/kg、丙泊酚2mg/kg,面罩紧闭吸纯氧,2min后置入3号~4号喉罩,连接Avance CS2麻醉机行间歇正压通气,调节七氟醚吸入浓度,确保术中BIS值40~60,术毕即停止吸入七氟醚,高流量吸入纯氧(≥5L/min)促进吸入麻醉药排出,再予以阿托品(1mg)和新斯的明(2mg)拮抗残余肌松,待患者意识清醒、自主呼吸恢复良好,拔除喉罩。
1.3 观察指标
密切监测生命体征,记录①组、②组、③组麻醉诱导前(T0)、切皮时(T1)、切皮后1h(T2)、拔除喉罩后5min(T3)的平均动脉压(MAP)、心率(HR)的波动情况。同时,比较三组T0~ T3的应激反应水平,检测指标包括:皮质醇(Cor)、血管紧张素-Ⅱ(A-Ⅱ),采用酶联免疫吸附法检测。记录①组、②组的阻滞起效时间、阻滞完善时间以及镇痛维持时间、镇痛是否完全,分析比较不同定位肋间神经阻滞的效果。
1.4 统计学方法
采用SPSS19.0统计学软件分析,计数资料以百分率(%)表示,组间比较采用χ2检验,计量资料以均数±标准差(±s)表示,组间比较采用t检验,P<0.05为具有统计学意义。
表1 三组的生命体征相关指标水平的变化比较(n=30±s)
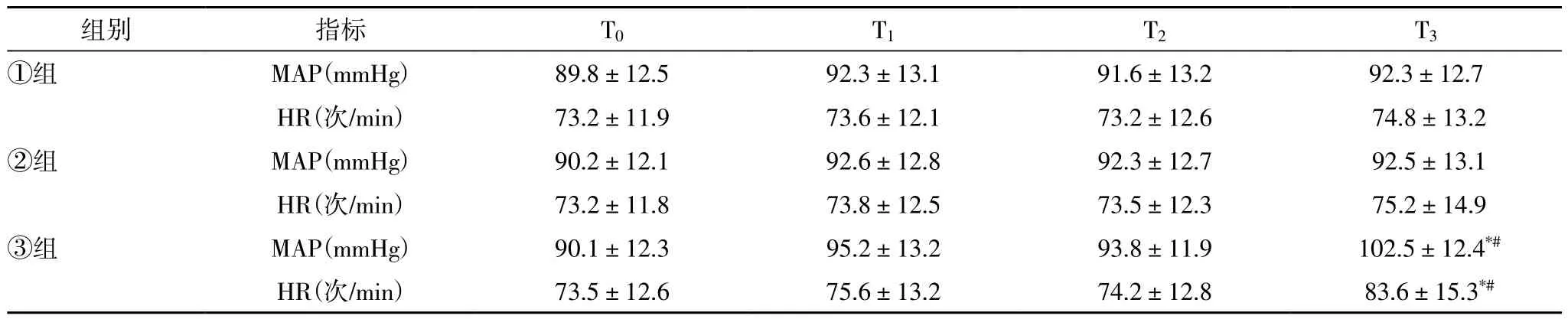
表1 三组的生命体征相关指标水平的变化比较(n=30±s)
与①组或②组比较,*P<0.05;与同组T0比较,#P<0.05。
组别指标T0T1T2T3①组MAP(mmHg)89.8±12.592.3±13.191.6±13.292.3±12.7 HR(次/min)73.2±11.973.6±12.173.2±12.6 74.8±13.2②组MAP(mmHg)90.2±12.192.6±12.892.3±12.7 92.5±13.1 HR(次/min)73.2±11.873.8±12.573.5±12.3 75.2±14.9③组MAP(mmHg)90.1±12.395.2±13.293.8±11.9 102.5±12.4*# HR(次/min)73.5±12.675.6±13.274.2±12.8 83.6±15.3*#
表2 三组的应激反应相关指标水平的变化比较(n=30±s)
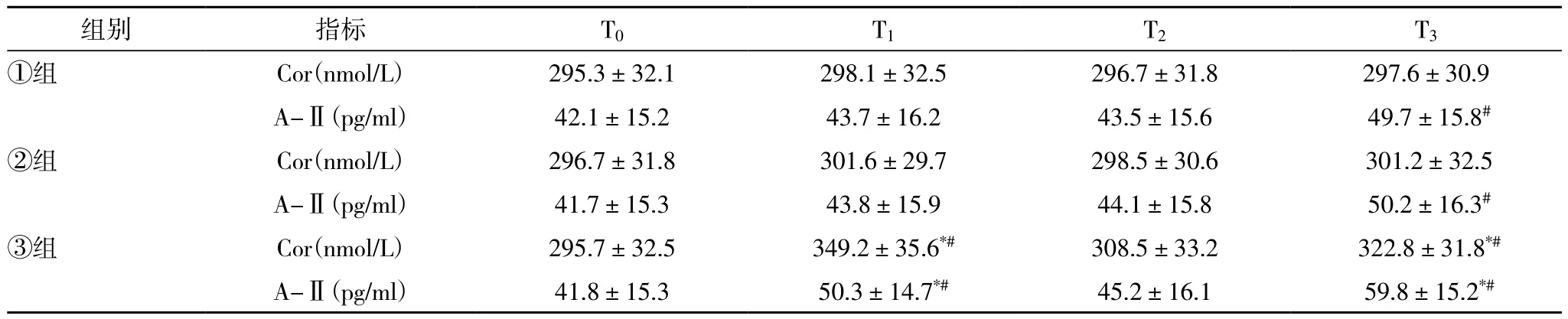
表2 三组的应激反应相关指标水平的变化比较(n=30±s)
与①组或②组比较,*P<0.05;与同组T0比较,#P<0.05。
组别指标T0T1T2T3①组Cor(nmol/L)295.3±32.1298.1±32.5296.7±31.8297.6±30.9 A-Ⅱ(pg/ml)42.1±15.243.7±16.243.5±15.6 49.7±15.8#②组Cor(nmol/L)296.7±31.8301.6±29.7298.5±30.6 301.2±32.5 A-Ⅱ(pg/ml)41.7±15.343.8±15.944.1±15.8 50.2±16.3#③组Cor(nmol/L)295.7±32.5349.2±35.6*#308.5±33.2 322.8±31.8*# A-Ⅱ(pg/ml)41.8±15.350.3±14.7*#45.2±16.1 59.8±15.2*#
2 结果
2.1 生命体征相关指标
①组、②组T0~T3的MAP、 HR水平波动幅度较小,③组T3时的MAP和HR水平明显高于T0时的水平(P<0.05),且③组T3时的MAP和HR水平明显高于①组、②组(P<0.05),见表1。
2.2 应激反应相关指标
①组、②组、③组T1~T3时的Cor和A-Ⅱ水平比T0时的水平升高;①组、②组的升高幅度较小,①组、②组仅在T3时的A-Ⅱ水平明显高于T0时的水平(P<0.05);③组T1、T3时的Cor和A-Ⅱ水平明显高于T0时的水平(P<0.05),且③组T1、T3时的Cor和A-Ⅱ水平明显高于①组、②组(P<0.05),见表2。
2.3 肋间神经阻滞效果
①组的阻滞起效时间、阻滞完善时间均明显快于②组(P<0.05),①组的镇痛维持时间明显长于②组(P<0.05);①组无镇痛不全病例,②组有4例(13.33%)镇痛不全,组间比较有统计学意义(χ2=4.286,P<0.05),见表3。
3 讨论
喉罩是介于面罩和气管插管之间的呼吸道通气装置[4],其不插入声门和气管,仅置入于喉咽腔,可避免气管插管植入时对气管黏膜的机械性刺激。喉罩七氟醚吸入全麻术中能方便调节麻醉深度[5],基本满足乳腺癌手术的镇痛要求,实现较好的呼吸道管理,循环系统稳定。本研究中,③组术中血压和心率与基础值无明显差异,仅拔除喉罩后的血压和心率波动较大,证实喉罩全麻对呼吸及血流动力学影响较小,安全性较高。然而,③组在切皮和拔除喉罩时的皮质醇和血管紧张素-Ⅱ明显升高,提示对于创伤性较大的乳腺癌根治术,单一喉罩全麻镇痛方法仍难以达到完全的疼痛缓解,且难以避免拔除喉罩时引起的强烈生理应激反应[6]。肋间神经是胸脊神经的前支,可支配肋间肌和腹肌运动,其外侧皮支神经则支配相应的区域皮肤。肋间神经阻滞能有效阻断手术伤害性刺激的传入[7],减轻生理应激。本研究中,①组、②组切皮时至拔除喉罩后的血压、心率、皮质醇和血管紧张素-Ⅱ均未出现大幅波动,表明肋间神经阻滞可克服喉罩全麻的缺点和不足,加强术中的镇痛效果、减轻应激反应。但是,传统的肋间神经阻滞主要采用盲法穿刺的方式,若该操作模式在解剖标志不清或者神经位置变异的情况下进行,其成功率很低,易造成动脉损伤和血气胸的风险。高频超声引导,可以帮助麻醉医师在穿刺前了解神经及周围结构,将穿刺针直接准确地置入靶神经[8-9],在超声显影图像上观察麻醉药液的注入情况,确保麻醉药液充分浸润神经[10-14],提高肋间神经阻滞的穿刺成功率及增强阻滞效果。本研究中,①组的阻滞起效时间、阻滞完善时间均明显快于②组,①组的镇痛维持时间明显长于②组,表明超声下肋间神经阻滞的麻醉效应比盲法定位操作更快更持久。此外,①组无镇痛不全病例,超声下肋间神经阻滞麻醉效果完善;但②组有4例镇痛不全,这可能与麻醉医师盲法穿刺后注入麻醉药的位置偏离理想靶点有关。由此可见,超声下肋间神经阻滞的操作可控性更强,在可视目标神经区域下施行麻醉阻滞能保证局麻药的最佳扩散,有效阻滞伤害性刺激,减轻应激反应,与喉罩七氟醚吸入全麻复合用于乳腺癌根治术可维持术中呼吸及血流动力学稳定,延长神经阻滞持续时间,优化镇痛效能,具有良好的临床应用价值,值得推广。
[1] 王小松, 欧阳取长.4720例女性乳腺癌病例生存分析[J]. 湖南师范大学学报 (医学版), 2014, 11(3): 35-40.
[2] 史晓燕, 王伏生, 侯志超, 等. 乳腺癌肿物大小的相关检查及早期乳腺癌的诊治[J]. 中国药物与临床, 2016, 16(10): 1446-1450.
[3] 李春霞. 气管插管与喉罩麻醉在乳腺癌术中的效果及安全性[J].实用癌症杂志, 2014, 29(1): 88-90.
[4] 马璐璐, 黄宇光. LMA Supreme和i-gel喉罩用于全麻乳腺手术气道管理的比较[J]. 临床麻醉学杂志, 2015, 31(2): 158-160.
[5] 叶常红, 贾献辉. 喉罩通气在乳腺癌根治手术麻醉中的应用价值[J]. 中国医刊, 2013, 48(6): 78-80.
[6] 曾文斌, 党沙杰, 焦洋, 等. 达克罗宁胶浆在乳腺癌手术喉罩全麻中的应用[J]. 现代肿瘤医学, 2016, 24(22): 3645-3647.
[7] 王芸, 缪长虹, 许平波. 全麻复合肋间神经阻滞对乳腺癌改良根治术后镇痛效果的影响[J]. 中国癌症杂志, 2015, 25(7):544-548.
[8] 郭中林, 余维, 杨合民, 等. 高频超声技术对乳腺癌和乳腺术后放射样瘢痕对比研究[J]. 湖南师范大学学报 (医学版), 2015, 12(1):105-107.
[9] 彭永明, 薛广燕. 超声引导下后路肋间神经阻滞在乳腺肿块切除术中的应用[J]. 南昌大学学报 (医学版), 2012, 52(5): 52-58.
[10] 白文庆, 胡杰. 超声辅助肋间神经阻滞在胸科手术中的应用[J]. 中国微创外科杂志, 2015, 15(9): 812-814.
[11] 崔娓, 张弛, 葛培青, 等. 超声引导联合神经刺激仪定位胸椎旁阻滞在肋间神经移位术中的应用[J]. 上海交通大学学报 (医学版),
Application of ultrasound-guided intercostal nerve block combined with laryngeal mask airway anesthesia in the lumpectomy
Shi Ling-yan, Zhou Wei-dong, Yu Xiang-yuan, Wang Chun-feng
(Department of Anesthesiology, the Second People’s Hospital of Jiangsu, Kunshan 215300, China)
ObjectiveTo investigate the effect of ultrasound-guided intercostal nerve block in the lumpectomy.MethodsThe 90 cases of patients who underwent lumpectomy admitted to hospital from January 2015 to December 2016 were randomly divided into three group, 30 cases in each group. The groupⅠwas given ultrasound-guided intercostal nerve block and laryngeal mask general anesthesia, the groupⅡwas given traditional intercostal nerve block and laryngeal mask general anesthesia, the group Ⅲ was only given laryngeal mask general anesthesia. The changes of vital signs and stress response related indexes before anesthesia induction (T0), skin incision (T1), 1h post-skin incision (T2), after the removal of LMA 5min (T3) in the three group, and the effect of intercostal nerve block between groupⅠand groupⅡwere observed and recorded.ResultsThe MAP and HR at T3in group Ⅲ were significantly higher than those at T0, and that were significantly higher than those in groupⅠand groupⅡat T3; the Cor and A-Ⅱat T1and T3in group Ⅲ were significantly higher than those at T0, and that were significantly higher than those in groupⅠand groupⅡat T1and T3; the onset time and blocking perfect time in groupⅠwere significantly faster than those in group; the duration of analgesia in groupⅠwere significantly longer than that in group; analgesia in groupⅠwas complete, and there were 4 cases with incomplete analgesia in group Ⅱ.ConclusionIntercostal nerve block combined with laryngeal mask airway anesthesia in the lumpectomy can better maintain intraoperative blood pressure and respiratory stability, and reduce stress; especially the ultrasound-guided intercostal nerve block analgesia is better than the traditional blind puncture of intercostal nerve block.
lumpectomy; intercostal nerve block; laryngeal mask airway general anesthesia; ultrasound-guided; stress
R614.2
A
1673-016X(2017)05-0107-04
2017-04-12
施凌燕,E-mail:279619617@qq.com

