系统性红斑狼疮合并中毒性表皮坏死松解症一例
李一凡 白瑛 李军友 骆志成730030兰州大学第二医院皮肤科
系统性红斑狼疮合并中毒性表皮坏死松解症一例
李一凡 白瑛 李军友 骆志成730030兰州大学第二医院皮肤科
患者女,38岁,因全身红斑、水疱,口唇、外阴糜烂、痒痛15 d,加重2 d于2016年12月30日就诊。15 d前患者背部出红斑、丘疹、水疱、大疱,伴瘙痒、轻微疼痛;出疹前3个月因狼疮性脑病于风湿科就诊,口服奥卡西平0.45 g,每天2次,甲泼尼龙120 mg/d静脉滴注,治疗3个月,出疹前5 d停用该药。之后因出现头痛症状,于出疹前1 d再次服用奥卡西平1 d。患者未予重视,皮损逐渐波及颜面部及躯干四肢,出现发热症状(体温最高40.5℃),同时出现口腔及外阴糜烂、溃疡,口唇破溃,疼痛明显,进食困难,眼睛红肿、疼痛,急诊以Stevens⁃Johnson综合征收住兰州大学第二医院皮肤科。自发病以来,患者有间断高热,精神、睡眠、饮食差,大小便量少,近期体重无明显变化。患者有系统性红斑狼疮病史8年。入院体检:腹部膨隆,移动性浊音阳性,各系统检查无异常。皮肤科检查:面部、躯干、四肢分布弥漫水肿性暗红斑,境界清楚,部分皮损呈靶形损害,红斑中央可见松弛性薄壁水疱、大疱,尼氏征阳性;躯干四肢大面积表皮松解,呈烫伤样外观,背部大片表皮剥脱,露出鲜红色糜烂面,伴少许渗出,未闻及明显异味(图1);口唇部上覆黑褐色厚痂,张口轻度受限,口唇、颊黏膜可见糜烂、溃疡;双眼睑皮肤糜烂、上覆血痂,双上、下眼睑粘连,睁眼困难,双眼球结膜充血;小阴唇内侧可见一甲盖大糜烂面,上覆少许脓性分泌物。实验室检查:白细胞2.0×109/L,中性粒细胞0.92,红细胞2.13×1012/L,血红蛋白51 g/L,血小板40×109/L。生化:血尿素氮16.7 mmol/L(参考值1.8~8.0 mmol/L),肌酐273.3 μmol/L(12.0 ~ 133.2 μmol/L),血钾3.15 mmol/L(3.50 ~ 5.50 mmol/L),CO2结合率18.3 mmol/L(20.0~29.0 mmol/L),血钙1.88 mmol/L(2.10~2.80 mmol/L),总蛋白50.5 g/L(60.0~ 85.0 g/L),白蛋白23.4 g/L(35.0~55.0 g/L),γ谷氨酰基转移酶263 U/L(0~ 50 U/L),碱性磷酸酶342 U/L(0~ 120 U/L),肌酸激酶同工酶220 U/L(0~25 U/L);降钙素原1.030 ng/ml(0~0.046 ng/ml);DIC:凝血酶原时间96.7 s(11.0 ~ 14.0 s),凝血酶原活动度2.5%(80.0% ~120.0%),国际标准化比值7.89(0.80~ 1.20),纤维蛋白原1.74 g/L(2.00~ 4.00 g/L);凝血因子全套:凝血因子FXⅠ活性21.8%(50.0%~150.0%),凝血因子FXⅡ活性9.2%(40.0%~150.0%)。自身抗体全套:抗核抗体阳性(1∶100),抗Jo⁃1、抗SSA抗体均阳性;IgA 0.14 g/L(0.70 ~ 3.30 g/L),IgM 0.21 g/L(0.50~ 2.20 g/L),补体C3、C4、IgG正常。胸片:双肺纹理增重;腹部B超提示:腹水(大量)。入院诊断:中毒性表皮坏死松解症、系统性红斑狼疮、狼疮性肾炎、狼疮性脑病、继发性凝血因子缺乏、皮肤继发感染、重度贫血、低蛋白血症、低钾血症、低钙血症。入院后详细询问患者用药史,考虑致敏药物为奥卡西平。
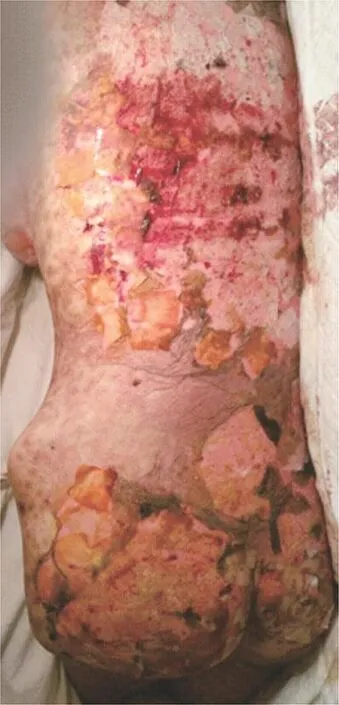
图1 患者躯干大面积烫伤样外观,背部大片表皮剥脱,露出鲜红色糜烂面,伴少许渗出
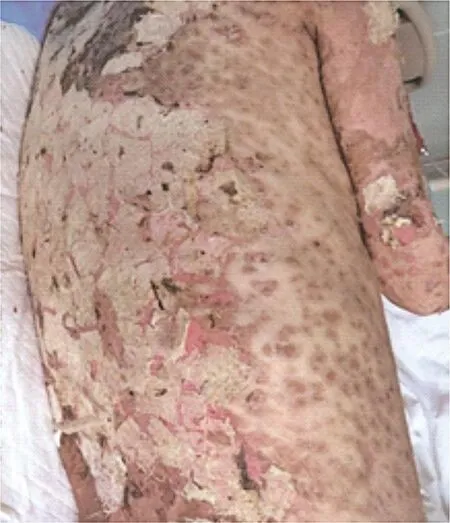
图2 治疗后,背部皮损明显好转
治疗经过:因故拒绝使用免疫球蛋白,主要给予大剂量糖皮质激素、抗感染、纠正水电解质紊乱等支持对症治疗,并加强口腔、眼部、外阴护理及病房消毒,局部清洁换药、剥露面紫草油纱布覆盖,主要用药有静脉滴注甲泼尼龙120 mg/d,美罗培南0.5 g,每12小时1次。在治疗过程中,该患者纤维蛋白原低至1.0 g/L,血红蛋白低至39 g/L,多次输注病毒灭活血浆、冷沉淀、洗涤红细胞纠正凝血功能异常及重度贫血。积极治疗10 d后,无新出红斑、水疱,无新增剥露面,糜烂面全部干燥结痂、剥露面下可见大面积新生皮肤,尼氏征阴性,眼睑、口腔、外阴糜烂及溃疡大部分愈合,将静脉滴注甲泼尼龙减量至80 mg/d,病情稳定,3 d后减量为口服甲泼尼龙64 mg/d,糜烂面痂皮部分脱落,遗留暗褐色色素沉着(图2),复查各项异常指标基本正常。共住院治疗13 d,痊愈出院。出院后口服甲泼尼龙42 mg/d,1周后随访皮损基本愈合。
白瑛,Email:baiyinglz@163.com
10.3760/cma.j.issn.0412⁃4030.2017.09.020
2017⁃02⁃03)
(本文编辑:吴晓初)

