多模式镇痛方案在骨科术后疼痛治疗中的药物经济学评价
孟安娜 谢 菡 杨长青 葛卫红
多模式镇痛方案在骨科术后疼痛治疗中的药物经济学评价
孟安娜1谢 菡1杨长青2葛卫红1
目的 探讨多种术后镇痛方案用于骨科术后镇痛治疗的药物经济学评价。方法 选择南京鼓楼医院(以下简称“我院”)中度至重度疼痛的骨科术后患者304例为研究对象,随机分成多模式镇痛组(151例)和NSAIDs组(153例),分别给予多模式镇痛:经静脉患者自控镇痛(PCIA)+非甾体抗炎药(NSAIDs)和单独使用非甾体抗炎药(NSAIDs)治疗,疗程为1周,观察镇痛疗效并运用成本-效果法分析。结果 多模式镇痛组、NSAIDs组显效率分别为77.48%、82.35%,总缓解率分别为96.03%、96.73%;各组均无严重不良反应发生。多模式镇痛组、NSAIDs组成本-效果比分别为15.04、9.91。结论 术后1周内,多模式镇痛组对术后疼痛控制的总体效果与NSAIDs组相似,但总体成本略高于NSAIDs组。值得注意的是,术后最初的2 d内,多模式镇痛组的疼痛控制效果优于NSAIDs组,结果具有显著性差异。
经静脉自控镇痛;非甾体抗炎药;术后疼痛;骨科;成本-效果分析
术后疼痛是一个普遍的世界性问题,是影响患者术后康复的重要因素。骨科手术具有操作复杂、手术时间长、创伤大的特点,术后患者疼痛程度亦较高[1]。良好的术后镇痛能够减少患者的住院时间和潜在并发症的发生,也是快速康复外科治疗措施顺利实施的基础[2]。《2016 APS/ASRA/ASA指南:术后疼痛的管理》中推荐使用多模式镇痛方法进行术后镇痛,即将不同机制的麻醉和镇痛模式进行有效的结合,从而在不同的疼痛通路发挥镇痛效应,达到减少与单一镇痛药物使用相关的不良事件、加速患者术后恢复的目的。但是,目前并无有关研究从经济学角度验证各种镇痛方法的优劣。因此,本研究以骨科为例,拟从药物经济学角度分析多种镇痛方法治疗骨科术后疼痛的临床疗效,并从中选出高效、安全、经济的术后疼痛管理方案,为临床用药提供参考。
1 资料与方法
1.1 一般资料 选取2016年1月至2016年12月在我院骨科行择期全身麻醉手术患者为研究对象,美国麻醉师协会(ASA)分级为Ⅰ~Ⅲ级,年龄 20~75岁。排除标准:有呼吸系统疾病,严重肝肾功能疾病,精神、神经异常疾病,药物成瘾,体重指数(BMI)>30 kg/m2,语言沟通障碍,对阿片类药物或非甾体抗炎药(NSAIDs)过敏者。本试验共纳入304例中度至重度疼痛的骨科术后患者,随机分为多模式镇痛组(151例)和NSAIDs组(153例),各组患者基线情况比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 各组患者一般资料比较
1.2 治疗方法 患者术前不予麻醉前用药,进入手术室后开放上肢静脉通道。麻醉诱导:咪达唑仑0.1 mg/kg+依托咪酯0.2 mg/kg+顺式阿曲库铵0.4 mg/kg+舒芬太尼0.4 μg/kg。麻醉维持:使用靶控输注(Target controlled infusion,TCI)丙泊酚6 mg/kg+瑞芬太尼0.5 μg/kg+右美托咪定0.2 μg/kg。手术结束前15 min静脉推注昂丹司琼8 mg。手术结束后两组患者分别给予多模式镇痛的经静脉患者自控镇痛(Patient-controlled intravenous analgesia,PCIA)+非甾体抗炎药(NSAIDs)和单独使用非甾体抗炎药(NSAIDs)治疗。多模式镇痛组患者手术结束后连接PCIA(芬太尼15~20 μg/kg+8 mg昂丹司琼+10 mg地塞米松稀释至 100 ml)进行镇痛治疗联合氟比洛芬酯50 mg或帕瑞昔布40 mg,静脉注射,24 h/次;NSAIDs组患者手术结束后给予氟比洛芬酯50 mg或帕瑞昔布40 mg,静脉注射,24 h/次。VAS评分为0~3分则无需处理;VAS评分>6分则使用哌替啶,50 mg/次,肌内注射。
1.3 镇痛效果观察与判定标准 本研究采用VAS评估疼痛强度。0分:无痛;3分以下:轻度疼痛,可忍受且不影响正常睡眠;4~6分:中度疼痛,严重影响正常睡眠;7~10分:重度疼痛,整夜未睡眠。疼痛缓解度评估:根据患者的临床表现及其主诉疼痛强度来综合判定。0度为疼痛未缓解(疼痛减轻0%);1度为疼痛轻度缓解(疼痛减轻25%),2度为疼痛中度缓解(疼痛减轻50%);3度为疼痛明显缓解(疼痛减轻75%);4度为疼痛完全消失(疼痛减轻 100%)。疼痛缓解总有效率指中度以上疼痛缓解率;显效率=完全缓解率+明显缓解率[3]。
1.4 不良反应观察和判定 观察两组患者用药后是否出现药物相关不良反应(ADR),重点关注阿片类药物ADR,如恶心、呕吐、呼吸抑制等;以及非甾体类药物ADR,如胃肠道出血、嗜睡等。若出现相关 ADR,根据国家药品不良反应监测中心的 ADR因果关系判断标准,经临床药师判断选择肯定、很可能、可能三种关联性评价的ADR,并记录其严重程度、处理方式,以及患者的转归。
1.5 成本确定 药物经济学成本是指在实施某一药物治疗方案所投入的直接成本和间接成本。由于治疗中间接成本(包括误工费、交通费等)计算比较困难,且疾病导致的疼痛、痛苦等结果的无形成本存在较大差异。为避免数据偏差,只采用直接成本作为成本计算。每例患者疼痛治疗成本=治疗药物费用+处理药物 ADR的药品费用+医护人员的护理费用。按2016年1月我院药品零售价格计算成本。
1.6 统计学方法 研究数据采用SPSS 22.0统计软件进行分析。计量资料以±s表示,组间比较采用t检验;计数资料以频数或百分率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 镇痛疗效比较 各组疗效比较见表 2。多模式镇痛组患者显效率为 77.48%,总有效率为 96.03%(145/151);B组显效率82.35%,总有效率96.73%(148/153)。各组有效率比较差异无统计学意义(P>0.05)。
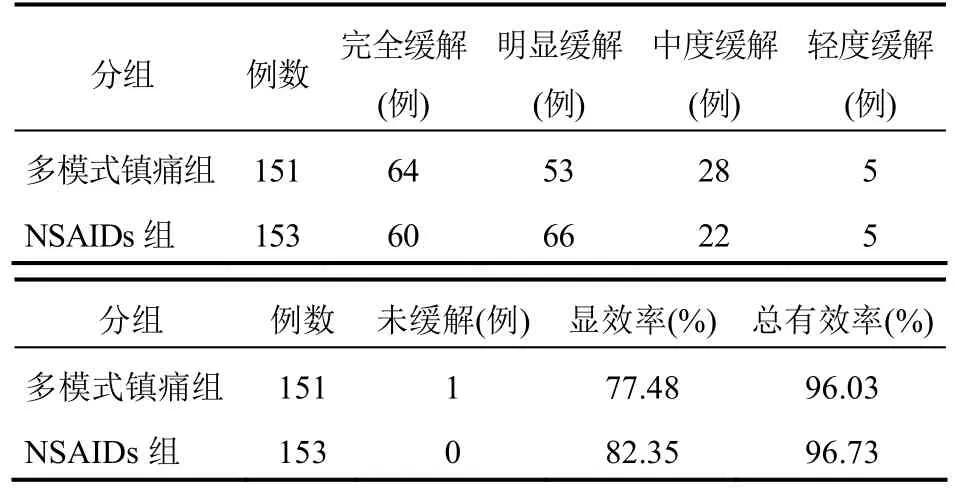
表2 两组患者镇痛疗效比较
两组动、静态VAS评分随着术后时间的变化如图1所示,多模式镇痛组术后2 d内的动、静态VAS评分均低于 NSAIDs组,差异有统计学意义(P< 0.05),而在72 h时两组镇痛效果相似。由于PCIA的使用时间仅为48 h左右,故在其使用时间内,其镇痛效果优于NSAIDs的单一使用效果。
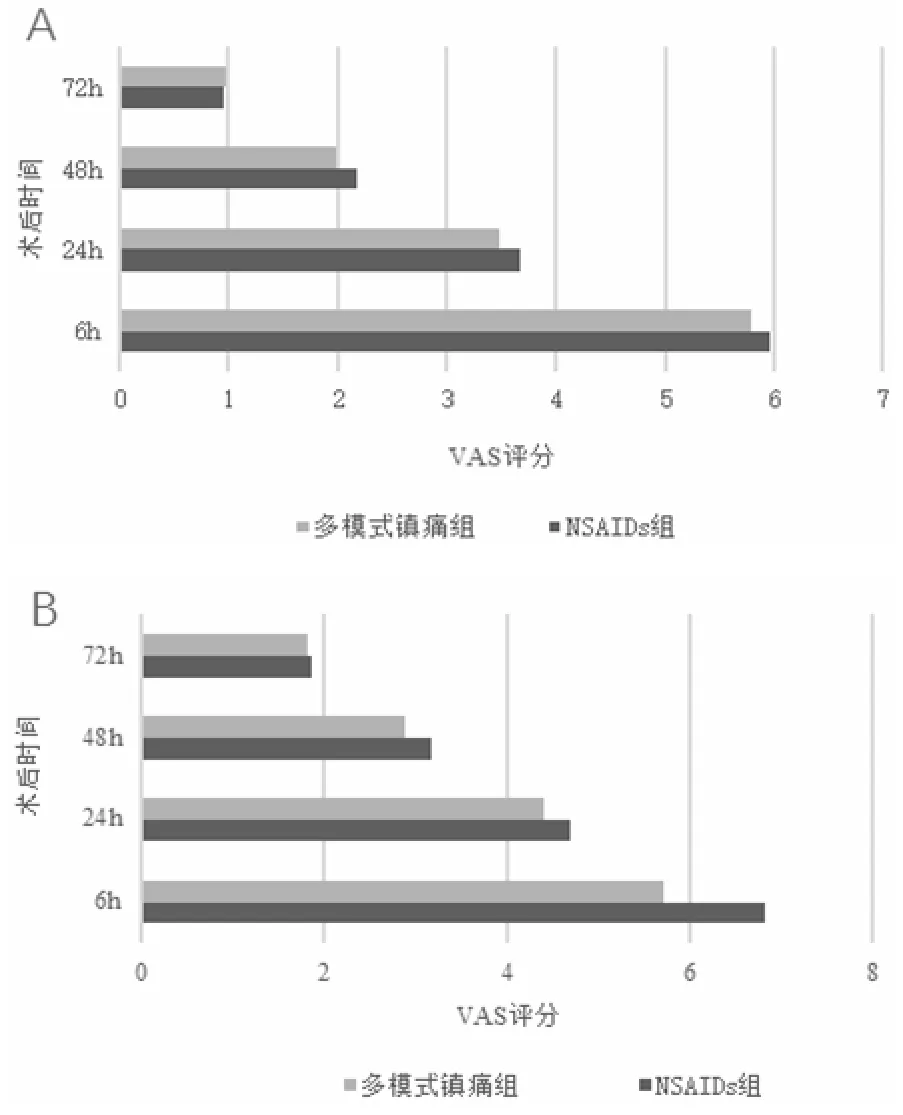
图1 比较多模式镇痛组与NSAIDs组的静态(A)/动态(B)VAS评分
2.2 ADR评价 药物治疗期间,各组中部分患者在治疗后出现轻度ADR,且均存在2种以上,对症治疗后均逐渐消退。经比较,各组患者主要ADR发生率差异无统计学意义(P>0.05),见表3。
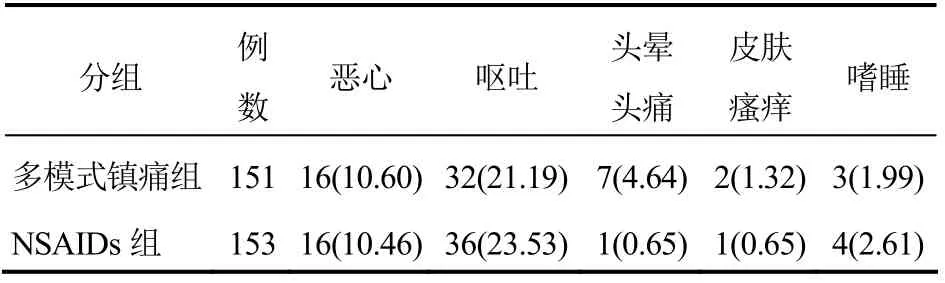
表3 两组患者治疗期间ADR比较[例(%)]
2.3 成本-效果分析 两组患者直接成本比较显示,多模式镇痛组患者的镇痛药品费用、设备费用、医护人员监护费用均高于NSAIDs组。成本-效果分析显示,NSAIDs组获得1个单位效果需要花费9.91元,低于多模式镇痛组的成本 15.04,成本-效果比更佳,且组间成本比较差异有统计学差异(P<0.05)。见表4。
2.4 敏感性分析 药物经济学研究中采用的数据具有不确定性,会使分析效果产生偏差,故需进行敏感性分析来验证不同假设对于分析结果的影响程度。随着《国务院关于深化医药卫生体制改革的意见》的施行,药价存在波动,因此假设其他费用不变,药价下降 10%来进行敏感性分析。结果显示,敏感性分析与成本-效果分析结果是一致的,由此说明成本-效果分析结果可信。见表5。

表4 两组患者治疗的成本-效果分析

表5 敏感性分析
3 讨论
骨科术后患者常伴随有剧烈疼痛感。有研究报道,接受骨科手术的患者中约有 80%术后要经历中到重度的疼痛,尤其是术后两周[4],且术后疼痛影响骨科患者术后功能恢复,也会引发心血管活动变化及呼吸活动变化[5]。由此可见,术后疼痛的发生率和严重程度仍然很高,且疼痛感会使患者在术后康复中受到牵制[6]。在选择镇痛药物时,应根据患者的个体情况选择不同的止痛方式。从药物经济学角度来看,镇痛药物的不良反应和价格的客观差异,是临床医师选择药物的重要依据。本研究就这几种镇痛方式用于术后疼痛的镇痛治疗进行了经济学评价。
PCIA、NSAIDs等是术后疼痛管理的常用方法,阿片类药物在现阶段中重度术后疼痛管理中占据着重要地位。PCIA(芬太尼+地塞米松+昂丹司琼)中的芬太尼是纯 μ-受体激动剂,镇痛作用无“天花板效应”,随着用药剂量的增加,不良反应的发生率及程度亦随之增加。其联合使用昂丹司琼和地塞米松可在有效缓解疼痛的同时,还能降低与芬太尼使用相关的不良反应(如恶心、呕吐)。NSAIDs通过抑制前列腺素的合成,减轻术后炎症反应以及外周和中枢敏化所致的疼痛,但同时也抑制了对生理功能有重要保护作用的前列腺素,可能对血液系统(如可逆性抑制血小板功能)、消化道、肾脏和心血管等产生不良反应,其不良反应的发生与用药剂量具有相关性。
本研究结果表明,多模式镇痛组、NSAIDs组的疼痛总缓解率分别为96.03%、96.73%,各组间差异无统计学意义,说明我院骨科患者的术后疼痛管理效果较好;但在术后最初的2 d内,多模式镇痛组患者的疼痛控制效果优于NSAIDs组,说明多模式镇痛方案的疼痛控制效果更好,可以帮助患者更加平稳舒适的度过术后恢复期。但从药物经济学分析结果来看,多模式镇痛组、NSAIDs组的成本-效果比为15.04、9.91,NSAIDs组具有较小的成本-效果比,即每获得一份效果(疼痛缓解)所需的净成本NSAIDs更低。从直接成本组成方面分析,PCIA中的芬太尼联合辅助药物如氟比洛芬酯、帕瑞昔布的多模式镇痛方案药物总成本与单独使用NSAIDs相比较高,故镇痛药品成本是造成多模式镇痛方案(PCIA+NSAIDs)成本-效果高的主要原因。在药物治疗期间,各组中部分患者在治疗后出现轻度不良反应,对症治疗后均逐渐消退,各组主要不良反应发生率差异无统计学意义。另外,多模式镇痛方案(PCIA+NSAIDs)医护人员的监护成本高于 NSAIDs方案,但事实证明,除非有特殊情况,两种方案的安全性是相似的。
综上所述,单独使用NSAIDs是确保有效镇痛前提下最经济的方法,但对于高心血管疾病风险、胃肠道出血或其他特殊情况的患者,其镇痛效果及经济学分析有待进一步探讨。虽然在术后 1周内,多模式镇痛对术后疼痛控制的总体效果与 NSAIDs相似,且成本略高于NSAIDs;但在术后最初的2 d内,多模式镇痛的疼痛控制效果优于NSAIDs,说明多模式镇痛方法可以帮助患者更加平稳舒适的度过术后急性疼痛期。因此在管理术后疼痛时,应综合有效性、安全性、经济性等多方面进行考虑,使患者以尽量少的花费、更平稳的度过术后疼痛期。
[1]Sieberg CB,Simons LE,Edelstein MR,et al.Pain prevalence and trajectories following pediatric spinal fusion surgery[J].The Journal of Pain,2013,14(12):1694-1702.
[2]Feldheiser A,Aziz O,Baldini G.Enhanced Recovery After Surgery (ERAS) for gastrointestinal surgery,part 2:consensus statement for anaesthesia practice[J].Acta Anaesthesiologica Scandinavica,2016, 60(3):289-334.
[3]王震,常黎黎,詹小宁.盐酸羟考酮缓释片对肝癌病人经动脉化疗栓塞术后疼痛的镇痛疗效及成本-效果分析[J].安徽医药,2013, 17(2):309-310.
[4]Heikkilä K,Peltonen LM,Salanterä S.Postoperative pain documen-tation in a hospital setting:A topical review[J].Scandinavian Journal of Pain,2016,11:77-89.
[5]Robleda G,Roche-Campo F,Sánchez V,et al.Postoperative discomfort after abdominal surgery: an observational study[J].Journal of PeriAnesthesia Nursing,2015,30(4):272-279.
[6]Devin CJ,McGirt MJ.Best evidence in multimodal pain management in spine surgery and means of assessing postoperative pain and functional outcomes[J].Journal of Clinical Neuroscience,2015,22(6): 930-938.
Cost-effectiveness Analysis of two kinds of analgesic regimens in treatment of postoperative pain in orthopedics
Meng An’na Xie Han Yang Changqing Ge Weihong
Objective To investigate the cost-effectiveness of two programs in postoperative analgesic in orthopedics.Methods All 304 cases of patients with moderate to severe postoperative pain in Nanjing Drum Tower Hospital were randomly assigned to receive Patient-controlled intravenous analgesia(PCIA)+NSAIDs,NSAIDs for 7 days.A cost-effectiveness analysis was performed on two groups.Results The effective rates were 77.48%,82.35% respectively in the PCIA,NSAIDs groups,and the total remission rate was 96.03%,96.73% respectively.No serious adverse events occurred in each group.The cost-effectiveness ratios were 15.04,9.91 respectively.Conclusions There was no significant difference in the total remission rate between the two groups after one week.The cost of NSAIDs group were the less,but the pain control effect in t he Multimodal analgesia group was significantly better than in NSAIDs group during the first two days after surgery.
PCIA;NSAIDs;Postoperative analgesic;Orthopedics;Cost-effectiveness analysis
10.12010/j.issn.1673-5846.2017.10.004
1南京大学医学院附属鼓楼医院药学部,江苏南京 210008
2中国药科大学,江苏南京 211198
孟安娜(1992-),在读研究生,临床药学专业。Email:445603172@qq.com
葛卫红(1962-),主任药师,研究生导师。研究方向:临床药学。Email:383006724@qq.com.cn

