老年髋部骨折患者住院期间死亡和严重并发症危险因素分析
塔拉提百克·买买提居马,刘恒,李军,刘震宁,叶一林,张道俭,杨昕,文立成,朱天岳,柴卫兵,卢宏章,曹永平
(北京大学第一医院骨科,北京 100034)
老年髋部骨折患者住院期间死亡和严重并发症危险因素分析
塔拉提百克·买买提居马,刘恒,李军,刘震宁,叶一林,张道俭,杨昕,文立成,朱天岳,柴卫兵,卢宏章,曹永平*
(北京大学第一医院骨科,北京 100034)
目的回顾性分析老年髋部骨折患者住院期间死亡和严重并发症的危险因素。方法回顾性分析我院2005年7月1日至2015年7月1日期间行手术治疗的758例老年(≥65岁)新鲜髋部骨折患者病历资料。记录患者死亡和严重并发症数,记录其相关因素。758例患者中男250例,女508例;平均年龄(78.97±6.83)岁。股骨颈骨折450例,粗隆间骨折308例。结果住院期间死亡患者12例,死亡率为1.6%;最常见的3个严重并发症为肺部感染(4.7%)、泌尿系感染(2.1%)、应急性溃疡(1.7%)。多因素logistic回归分析:保守治疗和应激性溃疡、肺栓塞(pulmonary embolism,PE)是老年髋部骨折患者住院期间死亡的独立危险因素。保守术治疗、伤前脑血管病史、冠心病史、哮喘病史、年龄、全麻、住院时间等为常见严重并发症的独立危险因素。结论手术治疗、硬膜外麻醉和缩短住院时间等措施能够降低老年髋部骨折患者住院期间死亡率和严重并发症的发生率。
髋部骨折;老年;严重并发症;死亡;危险因素
随着生活水平的提高和医疗技术的进步,人类寿命越来越长,相应带来了社会的老龄化。老年人运动功能退化,反应迟钝,身体平衡和肌肉力量减退,容易受伤。同时其普遍存在骨质疏松,外伤后髋部发生骨折概率较大,因此髋部骨折发病率较高[1]。有关髋部骨折发病率报道参差不齐[2-3],国内外文献报道每10万人中有414~957人发病[4]。出于缓解疼痛、恢复和改善功能、降低长期卧床并发症等目的,老年髋部骨折首选手术治疗。由于老年患者常合并多种基础内科疾病、全身器官功能衰退、代偿能力差,住院期间死亡和发生各种并发症的概率较大。并发症的发生不仅加重患者的痛苦,还给社会及患者造成了严重的经济负担,所以进行危险评估和预防并发症是决定手术疗效的关键因素。
1 资料与方法
1.1 一般资料 2005年7月1日至2015年7月1日期间北京大学第一医院骨科收治入院行手术治疗的老年髋部骨折(股骨颈骨折和股骨粗隆间骨折)患者758例,男250例,女508例;平均年龄(78.97±6.83)岁,平均住院时间20.6 d。手术治疗患者671例(88.5%),入院完善检查、评估病情后无法手术治疗的患者87例(11.5%)。72.8%的患者选择椎管内麻醉,14.6%的患者选择全麻,1.1%的患者选择区域神经阻滞麻醉。至少有1种合并症的患者582例(76.8%),其中421例(55.5%)伤前合并高血压,193例(25.5%)合并糖尿病,155例(20.4%)合并冠心病,178例(23.5%)合并脑血管疾病,48例(6.3%)合并慢性阻塞性肺病(chronic obstructive pulmonary diseases,COPD),18例(2.4%)合并哮喘,21例(2.8%)合并肾功能衰竭,16例(2.1%)合并类风湿性关节炎。
股骨颈骨折450例,其中男134例(29.8%),女316例(70.2%);平均年龄78.1岁。其中346例(76.9%)选择关节置换术,57例(12.7%)选择内固定治疗,47例(10.4%)选择保守治疗;63例(15.6%)选择全麻,333例(82.7%)选择椎管内麻醉,7例(1.7%)选择神经阻滞。
粗隆间骨折308例,其中男116例(37.7%);女192例(62.3%);平均年龄80.2岁。其中11例(3.6%)选择关节置换术,257例(83.4%)选择内固定手术,40例(13.0%)选择保守治疗;48例(14.9%)选择全麻,219例(81.7%)选择椎管内麻醉,1例(0.4%)选择神经阻滞。
1.2 纳入标准和排除标准 纳入标准:a)年龄大于等于65岁;b)第一诊断为股骨颈骨折或股骨粗隆间骨折;c)3周之内的新鲜骨折;d)病史资料记载齐全;e)受伤前无急性感染性疾病;f)患者对治疗均知情同意并签署知情同意书。排除标准:a)病理骨折;b)全身复合伤;c)受伤前有急性感染性疾病;d)陈旧骨折。
1.3 主要观察指标 收集并回顾性分析研究对象在住院期间出现的死亡、严重并发症及其相关因素,出院或死亡为观察终点。严重并发症包括:深静脉血栓(deep venous thrombosis,DVT)、肺栓塞(pulmonary embolism,PE)、急性脑梗、肺部感染、泌尿系感染、心血管事件以及应激性溃疡。
死亡和严重并发症相关因素包括:年龄、性别、住院时间、骨折部位、是否手术、骨折至手术天数、手术方式、麻醉方式、手术时间、身体质量指数(body mass index,BMI)、各种伤前合并症。
非手术治疗标准如下:a)心梗小于等于6个月;b)至少一个器官或系统处于功能衰竭状态;c)脑梗后3个月以内;d)严重认知或者精神障碍;e)重度贫血;f)全身急性感染。
1.4 方法 本组研究按照研究对象是否死亡或有无并发症分为阳性组和阴性组,收集各项观察指标,通过秩和检验和卡方检验等方法单因素分析得出严重并发症的危险因素(对手术相关因素进行数据处理时剔除非手术患者)。对单因素分析有显著性差异的观察指标进行多因素logistic回归分析得出严重并发症的独立危险因素。P<0.05为差异有统计学意义,用SPSS 20.0统计学软件进行统计学处理。
2 结 果
2.1 死亡及严重并发症 758例患者中死亡12例(1.6%),83例(10.9%)出现至少一种严重并发症(见表1)。
2.2 死亡和严重并发症单因素分析 以是否死亡和有无严重并发症作为因变量,相关因素作为自变量,根据变量性质进行秩和检验或卡方检验等方法单因素分析找出死亡和严重并发症的危险因素。结果显示死亡和严重并发症与性别、手术方式、BMI、糖尿病、COPD、慢性肾衰竭、类风湿等因素无相关性。DVT和PE跟诸多因素均无相关性(见表2)。
2.3 死亡和严重并发症多因素分析 对单因素分析有显著性差异的观察指标进行多因素Logistic回归分析找出死亡和严重并发症的独立危险因素,结果显示:a)是否手术、应激性溃疡、PE是死亡的独立危险因素。b)是否手术、伤前脑血管病史是脑梗的独立危险因素。c)住院时间、是否手术、年龄、冠心病、哮喘是肺部感染的独立危险因素。d)年龄是泌尿系感染的独立危险因素。e)是否手术是心血管事件的独立危险因素。f)是否手术、全麻、年龄是应激性溃疡的独立危险因素(见表3)。

表1 住院期间死亡及严重并发症
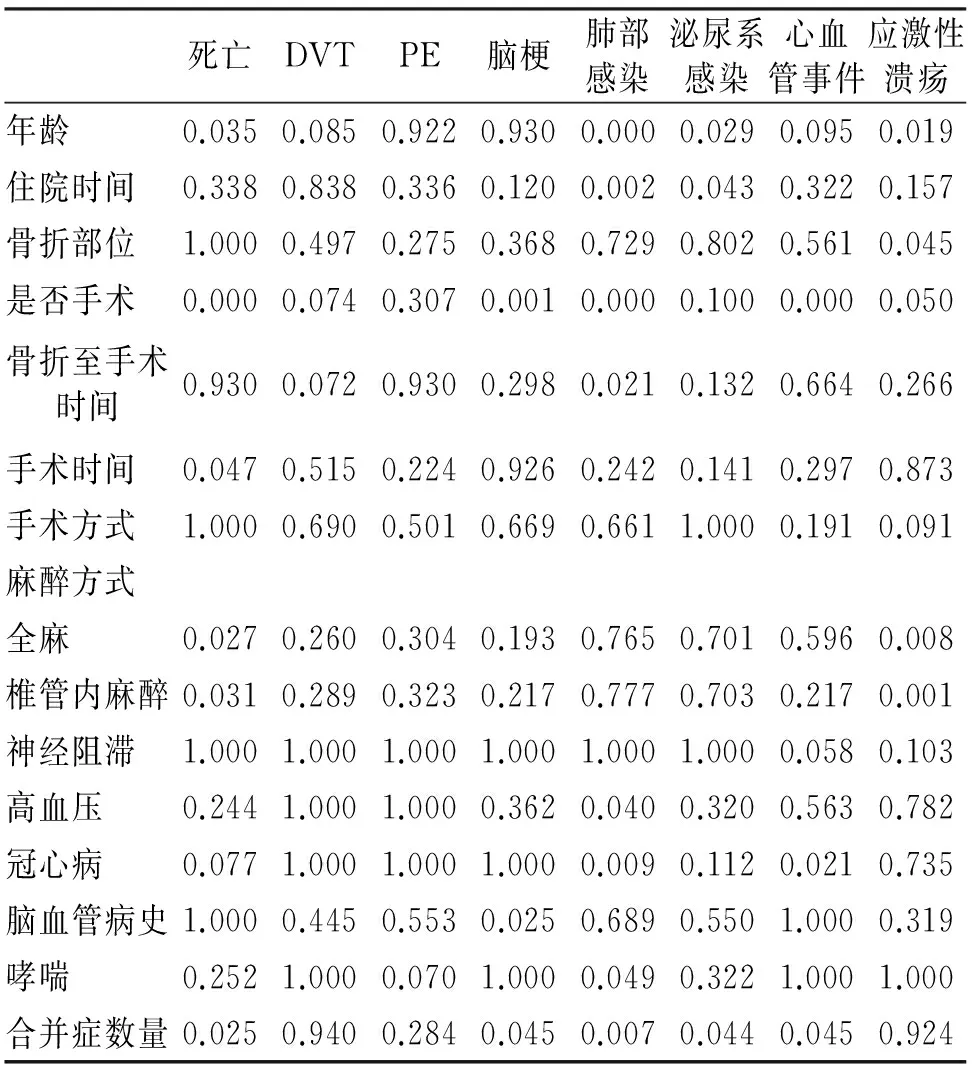
表2 死亡和严重并发症的单因素分析

表3 严重并发症多因素分析
3 讨 论
髋部除了要承受来自人体垂直向下的应力,还要承受活动时传导至髋关节的剪切应力,因此受到间接旋转外力时容易造成股骨颈和粗隆间骨折。加上老年人大多伴有骨质疏松和反应迟钝,跌倒等轻微外伤就容易发生髋部骨折[5]。髋部骨折严重影响老年患者生活质量,并且有很高的致残率和死亡率。因手术可以很大程度上降低长期卧床相关并发症,缓解疼痛和改善功能,所以手术成为老年髋部骨折主要治疗方法[6]。但是老年患者往往合并多种内科疾病、多种器官功能减退、一般情况较差,往往没有手术机会。即使能手术,手术和麻醉本身又是创伤,术后死亡率和并发症发生率仍然很高。围手术期并发症分为一般并发症和手术相关并发症,本组患者住院期间未发生关节脱位、假体周围骨折、切口感染等手术相关并发症。故以下重点探讨一般并发症,包括DVT、PE、急性脑梗、肺部感染、泌尿系感染、心血管事件以及应激性溃疡。
本研究多因素logistic回归分析结果显示,保守治疗和应急性溃疡、PE是老年髋部骨折住院期间死亡率的独立危险因素。保守治疗、伤前脑血管病史、冠心病史、哮喘病史、年龄、全麻、住院时间等为严重并发症的常见独立危险因素。死亡是最严重的并发症,故将两者的危险因素合并讨论。
3.1 患者自身因素 本研究通过回顾性分析老年髋部骨折病例资料发现女性患者显著多于男性患者,其原因考虑跟女性绝经后雌激素水平降低导致的骨量丢失和骨质疏松有关[7]。本研究老年髋部骨折患者平均年龄为(78.97±6.83)岁,75~85岁患者占一半以上。76.8%的患者伤前合并内科疾病,其中合并高血压、糖尿病、冠心病、脑血管疾病的患者最为常见,该结果跟绝大多数国内外文献报道一致[8-16]。本研究结果显示,粗隆间骨折患者住院时间显著长于股骨颈骨折,其原因在于粗隆间骨折患者大多采用内固定手术,并且骨质疏松程度重于股骨颈骨折患者,所以术后开始康复锻炼时间晚于股骨颈骨折,从而导致住院时间延长。
Philip等[17]研究44 419例老年髋部骨折患者发现住院期间死亡率和并发症发生率分别为4.5%和12.5%,本研究住院期间死亡率和并发症发生率分别为1.6%和12.4%。其中死亡率小于文献报道,考虑跟入院前门急诊已筛掉一般情况很差、合并症多、手术风险相对较大的患者有关。虽然年龄越大,伤前各种合并症越多、身体代偿能力越差、手术风险越大,但是同我们研究得出的结论一样,Richmond等[18]在一项826例髋部骨折的研究中经多因素回归分析发现年龄并不是老年髋部骨折死亡的绝对危险因素,更重要的是术前的器官功能状态。本组患者伤前心肺脑疾患最多,这就要求术前评估手术耐受性的重点应放在评估心肺功能上。对于有COPD的患者,预防性应用抗生素控制感染后,才可考虑手术。对于哮喘患者必须随身携带速效扩张支气管药物,病情重的要规律吸入激素、预防性使用抗生素等。对于既往有高血压、冠心病史患者,术前要完善血压、心肌酶、脑钠肽、心电图、超声心动图等,待其血压和异常指标控制在安全范围内再做手术。对于既往有脑血管病史的患者需要术前完善头颅MRI、颈动脉B超,经颅多普勒超声等检查排除急性脑梗。
3.2 医源性因素 据文献报道,肺部感染和心血管事件是老年髋部骨折患者住院期间最为常见的并发症[19-20],与本研究结果相符合,本研究最常见的3种并发症为肺部感染、心血管事件和应激性溃疡。随年龄增大,呼吸道黏膜与肺的弹性降低,咳嗽机能受到损害,同时纤毛功能降低,免疫抗体下降等造成局部防御功能低下。此外术后伤口疼痛,使呼吸运动受限等许多因素,可导致围手术期肺部感染风险升高。Roche等[21]证实髋部骨折术后一旦发生肺部感染,术后30 d内死亡率高达43%。本研究单因素分析得出肺部感染是死亡的危险因素,虽然多因素分析得出肺部感染不是死亡的独立危险因素,但是仍然提示高度的相关性,应受到广大临床医生的高度重视。围手术期应该规范使用预防性抗生素、鼓励主动咳嗽咳痰、鼓励术后早期下地活动、加强拍背等。因疼痛、麻醉、精神紧张、体液重新分布等因素影响,血中儿茶酚胺浓度升高,心肌耗氧量增加,导致术后心血管事件的发生率升高。尤其是既往有心血管病史的患者更应监测尿量和心肌酶、脑钠肽、心电图等,量出为入,补液要慎重。
DVT以及继发的PE是老年髋部骨折患者另一常见的严重并发症,为了减少其发生率,应对入院患者常规行D-二聚体检验及双下肢静脉超声检查,如无禁忌应早期给予低分子肝素抗凝。目前国内外大多数学者认为老年髋部骨折更适宜选择椎管内麻醉,尤其是硬膜外麻醉[22]。硬膜外麻醉可显著降低患者血浆黏度和血浆纤维蛋白原含量,可显著减少老年患者术后血栓形成。此外硬膜外麻醉阻滞完全,能够充分减轻应激反应,术中生命体征比较平稳,术后恢复较好。而气管插管全身麻醉刺激较强,麻醉深度无法精确控制,交感神经未完全抑制,且不能阻断手术区伤害向中枢传导,因此术后一旦麻醉消失,心血管反应较明显。但少数合并有呼吸疾病的老年患者,为便于术中呼吸道管理仍然选择全身麻醉。
在我们的研究中,多因素logistic回归分析结果显示,非手术治疗、伤后心血管事件、骨折至手术时间、伤前脑血管病史、伤前冠心病史、住院时间为死亡和严重并发症的独立危险因素。其中可控因素有非手术治疗和骨折至手术时间,故尽可能选择手术治疗和尽早手术能降低老年髋部骨折患者的死亡率和严重并发症发生率。文献报道早期手术能降低围手术期肺部和泌尿系感染、应激性溃疡等并发症的发生率[23-26]。Khan等[27]发现尽早手术能显著降低老年髋部骨折患者绝大多数围手术期并发症。除此之外,Daugaard等[28]报道对丹麦2003—2010年期间38 020例髋部骨折手术患者进行回顾性研究,结果提示手术延迟会增加短期死亡率,且手术延迟每增加24 h,短期死亡率会增加1.3倍。本研究还发现,伤前合并症数量越多,术后发生并发症的概率越大。这个结果跟Dirksen等[29]报道的结果基本一致。
目前股骨颈和粗隆间骨折手术已经很成熟,可以选择的术式也比较多。本组研究股骨颈骨折患者大多数选择关节置换术,粗隆间骨折患者大多数选择内固定。不管选择什么术式,手术应以最小的创伤、简单术式、最短的手术时间、固定牢靠、能使患者早期下床活动为目标。
本研究有一定局限性:a)数据来源于单中心,收集指标不够广泛,因病历中记录不全或无记录,一些指标未纳入研究,例如:患者围手术期血红蛋白、白细胞、血小板、白蛋白、肌酐、肝酶等常规化验,内固定和关节假体类型、骨折分型、术者经验、出血量等。但本研究观察指标包括了与围手术期并发症相关的大部分指标,保证了数据具有一定代表性。b)患者出院为研究终点,有遗漏出院后并发症的可能性。据文献报道骨科术后并发症好发于术后7 d内[30],本组研究平均住院时间为20.6 d,遗漏出院后并发症的可能性很小。
总之,老年髋部骨折患者一般情况较差、基础病多,故住院期间死亡率和严重并发症发生率较高,而且是多种因素共同作用的结果。本研究发现,非手术治疗和伤后心血管事件是老年髋部骨折住院期间死亡率的独立危险因素。非手术治疗、伤前脑血管病史、骨折至住院时间、住院时间为严重并发症的独立危险因素。因此伤后应积极处理内科合并疾病、积极镇痛、无禁忌者早期预防性使用低分子肝素、全面评估病情,条件允许的情况下尽早手术,缩短骨折至手术时间。术中应尽可能选择椎管内麻醉和简单、有效、快速的手术方式。术后鼓励患者早坐起、早下床活动、主动咳嗽排痰,缩短住院时间,上述措施可降低患者住院期间死亡率和严重并发症发生率。下一步我们希望通过进一步研究确定上述危险因素的预测价值,并设计出相应的评分系统,在降低老年髋部骨折患者死亡率和并发症率方面发挥重要作用。
[1]Kanis JA,Oden A,McCloskey EV,et al.A systematic review of hip fracture incidence and probability of fracture worldwide[J].J OsteoporosInt,2012,23(9):2239-2256.
[2]Cummings SR,Melton LJ.Epidemiology and outcomes of osteoporotic fractures[J].Lancet,2002,16(8):1761-1767.
[3]Haleem S,Lutchman L,Mayahi R,et al.Mortality following hip fracture:trends and geographical variations over the last 40 years[J].Injury,2008,39(10):1157-1163.
[4]Brauer CA,Coca-Perraillon M,Culter DM,et al.Incidence and mortality of hip fractures in the United states[J].JAMA,2009,302(14):1573-1579.
[5]Harwood RH,Sahota O,Gaynor K,et al.A randomised,controlledcomparison of different calcium and vitamin D supplementation regimens in elderly women after hip fracture:The Nottingham Neck ofFemur (NONOF) Study[J].Age Ageing,2004,33(1):45-51.
[6]Shah MR,Aharonoff GB,Wolinsky P,et al.Outcome after hip fracture in individuals ninety years of age and older[J].J Orthop Trauma,2001,15(1):34-39.
[7]Choi BG,McLaughlin MA.Why men’s hearts break:cardiovascular effects of sex steroids[J].J Endocrinol MetabClin North AM,2007,36(2):365-377.
[8]Bulter P,Forte ML,Joglekar SB,et al.Evidence summary:systematic review of surgical treatments for geriatric hip fractures[J].J Bone Joint Surg(Am),2011,93(12):1104-1115.
[9]Hu F,Jiang C,Shen J,et al.Preoperative predictors for mortality following hip fracture surgery:a systematic review and meta-analysis[J].Injury,2011,43(6):676-685.
[10]Alzahrani K,Gandhi R,Davis A,et al.In-hospital mortality following hip fracture care in southern Ontario[J].Can J Surg,2010,53(5):294-298.
[11]Frost SA,Nguyan ND,Black DA,et al.Risk factor for in-hospital post-hip fracture mortality[J].Bone,2011,49(3):553-558.
[12]Johansen A,Mansor M,Beck S,et al.Outcome following hip fracture:post-discharge residence and long term mortality[J].Age Ageing,2010,39(5):653-656.
[13]Kang HY,Yang KH,Kim YN,et al.incience and mortality of hip fracture among elderly population in South Korea:a population based study using the National Health Insurance claims data[J].BMC Public Health,2010,10(1):1-9.
[14]Kannegaard PN,Vander MS,Eiken P,et al.Excess mortality in men compared with women following a hip fracture.National analysis of comedications,comorbiditiy and survival[J].Age Ageing,2010,392(2):203-209.
[15]Holt G,Smith R,Duncan K,et al.Does delay to theatre for medical reasons affect the peri-operative mortality in patients with a fracture of a hip?[J].J Bone Join Surg(Br),2010,92(6):835-841.
[16]Gijsen R,Hoeymans N,Schellevis FG,et al.Causes andconsequences of comorbidity:a review[J].J ClinEpidemiol,2001,54(7):661-674.
[17]Belmont PJ,Garcia EJ,Romano D,et al.Risk factors for complications and in-hospital mortality following hip fractures:a study using the national Trauma Data Bank[J].Orthopedic Surgery,2014,134(5):597-604.
[18]Richmond J,Aharonoff GB,Zuckerman JD,et al.Mortality risk afterhip fracture[J].J Orthop Trauma,2003,17(8):2-5.
[19]Eiskjaer S,Ostgard SE.Risk factors influencing mortality after bipolar hemiarthroplasty in the treatment of fracture of the femoral neck[J].Clin Orthop Relat Res,1991(270):295-300.
[20]Nettleman MD,Alsip J,Schrader M,et al.Predictors of mortality after acute hip fracture[J].J Gen Intern Med,1996,11(12):765-767.
[21]Roche JJ,Wenn RT,Sahota O,et al.Effect of comorbidities andpostoperative complications on mortality after hip fracture in elderlypeople:prospective observational cohort study[J].BMJ,2005,331(7529):1374.
[22]Griffiths R,Alper J,Beckingsale A.Managementof proximal femoral fractures 2011:Association of Anaesthetists of Great Britain and Ireland[J].Anaesthesia,2012,67(1):85-98.
[23]Elder GM,Harvey EJ,Vaidya R,et al.The effectiveness of orthopaedic trauma theatres in decreasing morbidity and mortality:a study of 701 displaced subcapital hip fractures in two trauma centers[J].Injury,2005,36(9):1060-1066.
[24]Simunovic N,Devereaux MD,Sprague S,et al.Effect of early surgery after hip fracture on mortality and complications:systematic review and meta-analysis[J].CMAJ,2010,182(15):1609-1616.
[25]Garcia-Alvarez F,Al-Ghanem R,Garcia-Alvarez I,et al.Risk factors for postoperative infections in patients with hip fracture treated by means of Thompson arthroplasty[J].Arch GerontolGeriatr,2010,50(1):51-55.
[26]Lefaivre KA,Macadam SA,Davidson DJ,et al.Length of stay,mortality,morbidity and delay to surgery in hip fractures[J].J Bone Joint Surg(Br),2009,91(7):922-927.
[27]Khan SK,Kalra S,Khanna A,et al.Timing of surgery for hip fractures:a systematic review of 52 published studies involving 291 413 Patients[J].Injury,2009,40(7):692-697.
[28]Daugaard CL,Jorgensen HL,Riis T,et al.Is mortality after hip fractureassociated with surgical delay or admission during weekends and public holidays?A retrospective study of 38 020 patients[J].J Acta Orthop,2012,83(6):609-613.
[29]Dirksen A,Kjoller E.Cardiac predictors of death after non-cardiac surgery evaluated by intention to treat[J].BMJ,1998,297(6655):1011-1013.
[30]Kamath AF,McAuliffe CL,Baldwin KD,et al.Unplanned admission to the intensive care unit after total hip arthroplasty[J].J Arthroplasty,2012,27(6):1027-1032.
1008-5572(2017)10-0937-05
R619
B
*本文通讯作者:曹永平
塔拉提百克·买买提居马,刘恒,李军,等.老年髋部骨折患者住院期间死亡和严重并发症危险因素分析[J].实用骨科杂志,2017,23(10):937-941.
2017-04-13
塔拉提百克·买买提居马(1989- ),男,医师,北京大学第一医院骨科,100034。

