超声、CT和MRI在子宫内膜癌术前分期诊断中的价值
广东省珠海市第二人民医院(519020)张文 王晓野 林晓锐 杨萧琪
子宫内膜癌是常见妇科恶性肿瘤之一,指原发于子宫内膜的上皮性的恶性肿瘤,其发病率在女性的恶性肿瘤中位居第三位,好发于绝经后妇女,近年来其发病有年轻化的趋势,其病理分型中主要以内膜样腺癌为主[1][2]。子宫内膜癌的早期检测主要依靠影像学技术。因此本文深入探讨超声、CT和MRI在子宫内膜癌术前分期诊断中的价值。
1 资料与方法
1.1 病例选择 收集2013年8月~2016年7月我院有明确病理诊断的子宫内膜癌患者,共计60例,患者年龄37~68岁,平均(43.1±16.8)岁。主要表现为绝经后阴道不规则流血,下腹痛,阴道排液,白带带血等。
1.2 入选标准 ①术后病理证实为子宫内膜癌。②入院后接受超声、CT和MRI检查。
1.3 排除标准 ①伴有其他盆腔恶性肿瘤者;②有原发肿瘤病史者。
1.4 B超检查方法 飞利浦IU22,探头频率3.5MHz,扫描前充盈膀胱。测量子宫大小、内膜厚度、附件及盆腔。
1.5 CT检查方法 日本东芝128层螺旋CT,行全腹部平扫及增强扫描,层厚5mm,矩阵512×512,范围隔顶至盆腔底部,采取非离子型对比剂。
1.6 MRI检查方法 美国GE1.5T检查仪,层厚5mm,矩阵256×256,行动态增强扫描MRI及增强T1W1检查;对比剂为Gd-DTPA,剂量0.1mmol/kg。测量肿瘤信号强度、子宫肌层的浸润及附件形态信号。
1.7 观察指标 ①患者术后病理分期;②超声、CT、MRI与病理结果一致性检验。
1.8 统计学方法 两组样本率用χ2检验,当P<0.05,判断有统计学意义。
2 结果
2.1 患者术后病理分期 参考2014年国际妇产科联盟(FIGO)子宫内膜癌的临床分期标准,I期共计28例,II期共计10例,III期共计10例,IV期共计12例。
2.2 超声与病理结果一致性检验 超声与病理结果一致性为0.519,一致性较差(P=0.12)。详见附表1。
2.3 CT与病理结果一致性检验 CT与病理结果一致性为0.124,一致性较好(P=0.03)。详见附表2。
2.4 MRI与病理结果一致性检验 MRI与病理结果一致性为0.064,一致性较好(P=0.0007)。详见附表3。
3 讨论
在我国,子宫内膜癌每年有新发病例约14万,病理分型中主要以内膜样腺癌为主,其对放射治疗不敏感,手术成为治疗子宫内膜癌的重要方法。术前明确肿瘤分期,了解癌细胞分化程度对手术方法的选择至关重要。目前临床上判断肿瘤分期主要依靠影像学手段。
3.1 超声诊断子宫内膜癌价值 超声具有价格便宜、无创伤、重复性好等优点。子宫内膜增厚是子宫内膜癌的首要表现,有学者对139例子宫内膜癌患者采取B超检查,结果发现患者子宫内膜厚度为0.5mm~4.6mm,薄而形态规则的子宫内膜患者仅3例,大部分患者表现为内膜显示不清,少量宫腔积液。但是有学者指出当子宫颈受侵犯时,B超无法很好的显示,仅提示宫颈局部呈低回声团块,当肿瘤分期呈I期或II期时,超声诊断敏感性仅3%~5%。同样本次研究发现超声与病理结果一致性为0.523,一致性较差(P=0.12)。可能与以下原因有关:①B超检查前患者若行诊刮检查,会影响内膜的完整性,造成影像学假象。②子宫内膜癌合并宫颈炎症时,可造成宫颈受侵的假象[3]。
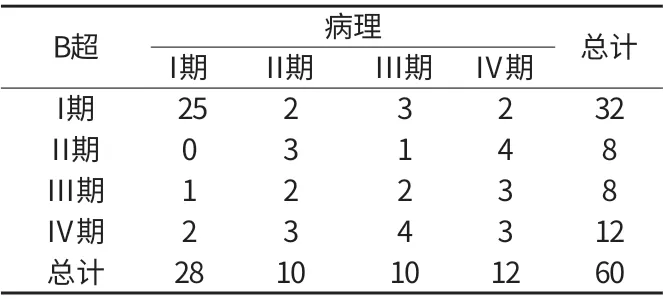
附表1 超声与病理结果一致性检验
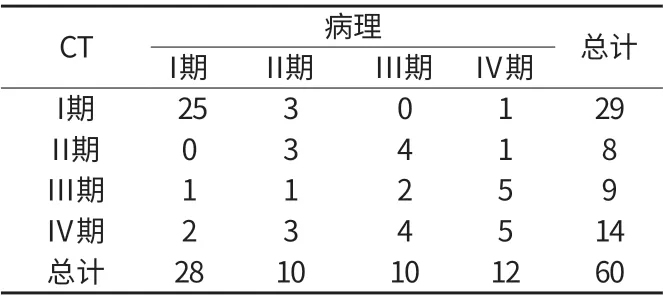
附表2 CT与病理结果一致性检验
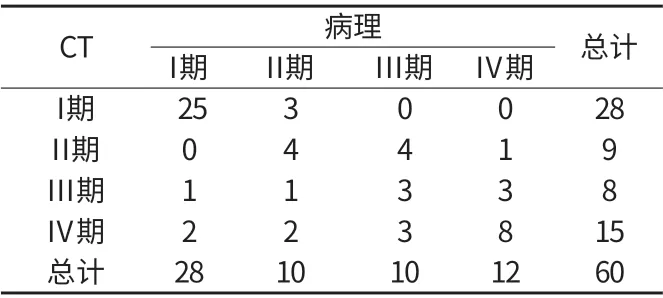
附表3 MRI与病理结果一致性检验
3.2 CT诊断子宫内膜癌价值 CT在密度分辨率上具有独特优势,对显示盆腔肿块大小与周围组织关系、淋巴结具有明显优势。本次研究发现CT与病理结果一致性为0.275,一致性较好(P=0.0012)。CT诊断子宫内膜癌有较高的密度分辨力,主要表现有以下几点:①子宫体积增大,宫腔内见软组织影。②受侵肌层平扫密度不均,不均匀强化。③宫颈受累时,平扫见宫颈处低密度灶。④子宫内膜癌侵犯子宫外时,盆腔可见肿物及肿大淋巴结。
3.3 MRI诊断子宫内膜癌价值 MRI有良好的组织分辨力及对比度。研究显示MRI与病理结果一致性为0.215,一致性较好(P=0.0007)。MRI诊断子宫内膜癌主要表现有如下:①子宫、宫腔扩大,内膜增厚。②等T1、长T2信号软组织。③侵犯宫颈时,宫颈基质环提示不完整。④宫旁淋巴结肿大,附件区异常信号。还有学者指出子宫内膜癌在T2W1下可呈高、中、低三种信号,主要与子宫内膜癌生物学特性有关。结合带可作为判断肌层是否受侵的重要标志,结合带含大量的平滑肌细胞,细胞内核浆超出外侧肌层,因此T2W1表现为低信号带。当深肌层受侵时,病变超过正常肌层1/2以上时,T2W1表现高于肌层的信号。
因此,本文认为与超声相比,CT、MRI诊断子宫内膜癌特异性好。CT能够清晰显示盆腔淋巴结侵犯情况,但CT对子宫内膜癌原发灶与转移灶的鉴别上没有优势[4];MRI对于周遭器官与肌层的侵犯则能清晰显示,但增强MRI不能很好分辨子宫内膜癌粘膜层的侵入范围[5]。分析比较同时采用上述两种检查手段,有助提高诊断准确率。

